M. Vlaicu-Bustuchina* - edimark.fr · la nature du traumatisme, une fracture du crâne, une...
Transcript of M. Vlaicu-Bustuchina* - edimark.fr · la nature du traumatisme, une fracture du crâne, une...

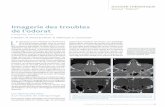
Figure 1. Pathologies tumorales.
Glioblastome
Méningiome
Gliome de bas grade
Métastases
118 | La Lettre du Neurologue • Vol. XV - n° 4 - avril 2011
MISE AU POINT
Traitement antiépileptique préventif en neurochirurgiePreventive antiepileptic therapy in neurosurgery
M. Vlaicu-Bustuchina*
* Service de neurologie et de neuro-vasculaire, hôpital Saint-Joseph, Paris ; service de neurochirurgie, hôpital de la Pitié-Salpêtrière, Paris, et université Paris-Descartes.
Pathologies tumorales
L’association entre les tumeurs cérébrales primitives ou secondaires et l’épilepsie a d’importantes impli-cations cliniques et sociales. On peut rencontrer
des crises inaugurales qui vont amener à la décou-verte de la lésion cérébrale, ainsi que des crises tardives. L’incidence des crises d’épilepsie dépend de la nature, de la dimension et de la localisation de la tumeur (figure 1). L’aspect histologique de la tumeur constitue un facteur important. Si on parle de tumeurs cérébrales, la problématique d’un traitement antiépileptique diffère selon qu’il s’agit d’un méningiome, d’une tumeur de type astrocytaire ou d’une métastase. Tout est alors différent : la possi-bilité de résection (totale ou partielle), le caractère infiltrant ou non, le traitement complémentaire et le pronostic. Les tumeurs cérébrales les plus à risque de crises épileptiques sont les tumeurs développe-mentales et les gliomes de bas grade.Pour les patients chez lesquels un méningiome a été découvert à l’occasion d’une crise, on recom-mande un traitement antiépileptique péri-, per- et post opératoire, mais de préférence de courte durée. En l’absence de crise, aucun traitement prophylac-tique n’est indiqué, sauf, le cas échéant et selon les équipes, dans les quelques jours suivants l’opération.Les gliomes de bas grade, qui représentent environ 40 % de toutes les tumeurs cérébrales primaires de l’adulte, sont également associés à une fréquence élevée de crises (1, 2). Il s’agit d’un groupe de tumeurs avec des caractéristiques cliniques, histo-logiques et moléculaires distinctes. La majorité des auteurs ont noté les mêmes facteurs pronos-tiques de bons résultats : le bas grade des tumeurs gliales (I+/-II) ainsi que la résection complète de la tumeur (3). Les crises symptomatiques sont signi-ficativement plus fréquentes dans les astrocytomes de bas grade que dans les gliomes de haut grade. Les crises sont plus souvent associées à des tumeurs de localisation corticale, en particulier dans les lobes frontal, temporal, insulaire et para-insulaire, et dans

Figure 2. Lésions post-traumatiques : contusion + hématome sous-dural + embarrure.
La Lettre du Neurologue • Vol. XV - n° 4 - avril 2011 | 119
RésuméL’apparition, le déroulement et les caractéristiques de l’épilepsie dans le cadre de différentes pathologies (tumeurs, traumatismes, lésions hémorragiques, malformations vasculaires, infections, etc.) recensées dans un service de neurochirurgie ont été assez mal caractérisés. Il s’agit par définition d’épilepsies symptomatiques. Chaque fois, la conduite thérapeutique à tenir va dépendre de plusieurs paramètres, qui doivent être bien analysés et adaptés à chaque patient. Le choix de la molécule antiépileptique est variable. Idéalement, on préfère un produit qui possède une titration rapide, qui dispose d’une possible voie veineuse, qui a peu d’effets indésirables et qui n’a pas d’interférences avec d’autres traitements. Actuellement, la molécule idéale n’existe pas. La réponse aléatoire des crises après traitement de la cause suggère l’implication de multiples facteurs non encore parfaitement explicités. Des études bien conduites sont nécessaires pour établir des recommandations fiables et consensuelles dans ce domaine encore inexploré et controversé.
Mots-clésNeurochirurgieÉpilepsieAntiépileptiquesTumeursMétastasesHémorragie méningéeCavernomesMalformations artério-veineusesTraumatisme crânienHématome sous-duralAbcès cérébral
SummaryThe progress and the charac-teristics of epilepsy within the framework of various patholo-gies (tumors, traumatic injuries, hemorrhagic lesions, vascular malformations, infections, etc.) listed in a neurosurgery depart-ment are rather badly charac-terized. By definition, we speak about symptomatic epilepsies. Each time, the treatment will depend on several parameters, which must be well analyzed and adapted to every patient. The choice of the antiepileptic drug is variable. Ideally, we would need a drug possessing a fast titration, having a possible venous way, having few side effects and having no interac-tion with other treatments. At present, we don’t have ideal molecule. The fact that only some patients respond after etiological treatment suggests the implication of multiple factors. These factors are not yet perfectly clarified. Well driven studies are necessary to establish reliable recom-mendations.
KeywordsNeurosurgery
Epilepsy
Antiepileptics
Tumors
Metastases
Subarachnoid hemorrhage
Cavernomas
Arteriovenous malformation
Head
Injury
Subdural hematoma
Brain abscess
le cas de tumeurs oligodendrogliales. En général, pour les gliomes de bas grade, le niveau de preuves est fort pour le traitement des crises déclarées et pour l’abstention de tout traitement prophylactique chez les patients n’ayant jamais présenté de crises. Si l’on est face à une crise unique, il est recom-mandé d’instaurer immédiatement un traitement antiépileptique, car une diminution du risque de récurrence des crises par rapport à un traitement différé a été constatée (classe 1). Les crises d’épi-lepsie dans les gliomes de haut grade sont moins fréquentes, mais elles peuvent être plus difficiles à contrôler. La récurrence des crises d’épilepsie, après une longue période sans crise par exemple, peut être le premier signe d’une maladie évolutive avant que la progression radiologique soit visible. Malgré un traitement multimodal (chirurgie, radiothérapie et chimiothérapie), le pronostic des patients atteints de glioblastome est encore pauvre (4).Dans un service de neurochirurgie, problème de l’épilepsie associée à une métastase cérébrale seront posés surtout dans le contexte de la maladie oncologique.Concernant le choix du traitement antiépilep-tique, et d’après plusieurs études, la lamotrigine, la gabapentine, l’oxcarbazépine et le topiramate ont démontré une équivalence avec la carbama-zépine, la phénytoïne et le valproate. Dans l’étude SANAD (5), la lamotrigine a été supérieure à la carbamazépine, à la gabapentine et au topiramate (classe 1). Les preuves scientifiques issues de la litté-rature ont été évaluées et classées selon les lignes directrices de l’European Federation of Neurological Societies (EFNS). Des recommandations ont ainsi été formulées (tableau I). Il est souhaitable d’éviter les antiépileptiques inducteurs enzymatiques qui inter-fèrent avec certains agents chimiothérapiques (4). Le valproate peut potentialiser l’hématotoxicité de la chimiothérapie. Dans l’autre sens, la chimio-thérapie interfère avec l’absorption de médicaments antiépileptiques, conduisant à une diminution de leurs concentrations sériques, ce qui peut potentiel-
lement compromettre leur efficacité (6). Le choix de la molécule antiépileptique s’avère donc parti-culièrement important.
Traumatismes crâniens
L’épilepsie est une complication fréquente (6 %) du traumatisme crânien (7). On parle de crises précoces (24 heures après le traumatisme crânien), de crises aiguës (dans les 7 premiers jours après un traumatisme) et de crises tardives (plus de 1 semaine après un traumatisme crânien, soit une épilepsie post-traumatique). Dans la plupart des cas, l’épi-lepsie post-traumatique se développe après un inter-valle libre de crises (période de latence) qui peut être variable (la littérature a décrit des périodes de latence pouvant atteindre 20 ans). La probabilité de développer une épilepsie post-traumatique est signi-ficativement corrélée à la sévérité du traumatisme (figure 2). On reconnaît plusieurs facteurs de risque du développement d’une épilepsie post-traumatique :
Tableau I. Gliomes de bas grade : recommandations pour le traitement antiépileptique (EFNS).
Le traitement antiépileptique prophylactique n’est pas requis en l’absence de crises Niveau A
Le traitement antiépileptique doit être débuté après la première crise Niveau A

Figure 3. Hémorragie méningée (A) et anévrysme (B).
A B
120 | La Lettre du Neurologue • Vol. XV - n° 4 - avril 2011
Traitement antiépileptique préventif en neurochirurgieMISE AU POINT
la nature du traumatisme, une fracture du crâne, une embarrure, une blessure par projectile, l’extension des pertes de tissus, une contusion cérébrale, une hémor-ragie intracrânienne, des lésions cortico-sous-corti-cales, un faible score à l’échelle de Glasgow (< 10),
des signes focaux lors du premier examen et un âge avancé. L’épilepsie post-traumatique est signalée après 2 à 5 % des traumatismes crâniens fermés, mais jusqu’à 50 % des cas ou plus après un trauma-tisme crânien pénétrant (8). L’histoire naturelle de l’épilepsie post-traumatique peut évoluer vers une rémission ou le développement de crises intraitables. Actuellement, les preuves disponibles sont insuffi-santes pour établir le bénéfice net du traitement prophylactique à tout moment après le traumatisme crânien (9) [tableau II]. Plusieurs données provenant d’études réalisées chez l’animal suggèrent que les médicaments antiépileptiques pourraient interférer avec la récupération de la fonction cérébrale après le traumatisme crânien. Il existe plusieurs facteurs limitants concernant les essais cliniques, et il faut donc être prudent dans l’interprétation des résultats.
Hématome sous-dural
Malgré la forte prévalence de l’hématome sous-dural chronique dans la population âgée, plusieurs aspects de la prise en charge de cette pathologie post-trauma-tique demeurent parfois obscurs. En particulier, il y a encore des arguments contradictoires concernant l’efficacité et surtout l’utilité d’une prophylaxie anti épileptique chez les patients opérés d’un hématome sous-dural. La prophylaxie anti épileptique préopératoire réduit probablement l’incidence des crises après l’opération chez les patients traités (10). En revanche, l’utilisation systématique de la prophy-laxie antiépileptique n’est pas justifiée chez les patients avec un hématome sous-dural chronique provoqué par un traumatisme crânien mineur (11). L’utilisation postopératoire des anti convulsivants est encore controversée. Les complications à type de crises d’épilepsie sont parfois fréquentes après l’éva-cuation d’un hématome sous-dural, et elles doivent être suspectées chez les patients présentant un niveau altéré de conscience après la chirurgie.
Hémorragie méningée
Aucun essai contrôlé randomisé n’a été mené pour orienter les décisions sur la prophylaxie ou sur le traitement de l’épilepsie qui accompagne l’hémorragie méningée (figure 3). En général, les anévrysmes non rompus ne sont pas épileptogènes en eux-mêmes, sauf certains anévrysmes géants qui peuvent le devenir par leur effet de masse ou par une compression du parenchyme cérébral. Les crises convulsives sont
Tableau II. Traumatismes crâniens.
Les crises partielles peuvent se manifester par des modifications subtiles du comportement, qui peuvent être confondues avec les manifestations du syndrome de stress post-traumatique et sous-traitées
L’absence de traitement précoce peut concourir à l’installation de crises réfractaires après un traumatisme crânien
Les manifestations non épileptiques peuvent parfois être diagnostiquées à tort comme une épilepsie post-traumatique, et le patient pourrait être inutilement traité avec des médicaments antiépileptiques
Pour la détection précoce de l’épilepsie après un traumatisme crânien, sur la base des résultats des études épidémiologiques, un électroencéphalogramme (EEG) de dépistage est requis au cours des 2 premières années
Parfois, un EEG intercritique peut détecter les décharges épileptiques avant que les crises cliniques ne se manifestent
On ignore si les patients avec seulement des crises ou des décharges intercritiques sans manifestations cliniques doivent recevoir un traitement antiépileptique
Si le traitement est débuté, il est également difficile de déterminer les paramètres guidant la poursuite ou l’arrêt du traitement
Les patients présentant des crises électriques prolongées peuvent manifester des signes cliniques subtils, tels que des “troubles de la mémoire“
Si ces présentations cliniques subtiles sont en corrélation avec les décharges épileptiques sur des enregistrements vidéo-EEG, il sera conseillé de faire instaurer un traitement antiépileptique par un neurologue
La prophylaxie antiépileptique s’avère efficace pour réduire les crises précoces
Il n’existe aucune preuve que le traitement prophylactique antiépileptique réduise la survenue de crises tardives ou ait un effet sur la mortalité et le handicap neurologique
Le traitement antiépileptique doit être instauré le plus tôt possible
ANAES : la prévention systématique des crises convulsives tardives n’est pas recommandée
L’administration prophylactique d’anticonvulsivants peut être utile chez les patients à haut risque

Figure 5. Malformation artério-veineuse céré-brale.
Figure 4. Cavernome.
La Lettre du Neurologue • Vol. XV - n° 4 - avril 2011 | 121
MISE AU POINT
observées chez 6 % et 26 % (12) des patients qui ont une hémorragie méningée anévrysmale. Des crises peuvent survenir pendant la rupture d’un anévrysme intracrânien ou peu après. Pour cette dernière catégorie, on recommande en général une prophylaxie anti épileptique à court terme. On peut avoir un risque plus élevé d’épilepsie si l’hémorragie sous-arach-noïdienne est sévère, en cas de durée prolongée du coma, d’hématome intracérébral associé, d’ischémie (complication d’un vasospasme ou du geste chirur-gical) ou d’hydrocéphalie. Les conclusions générales obtenues à partir de 2 études récentes (13, 14) ont montré que beaucoup de patients reçoivent des médicaments antiépileptiques à tort. Actuellement, un traitement antiépileptique prophylactique n’est généralement pas recommandé. On peut instaurer un traitement à court terme pour les patients avec des crises au début de leur hémorragie ou pour les patients avec des facteurs de risque élevés d’épilepsie. Après la chirurgie d’un anévrysme, le traitement anticomitial peut être limité à la période postopératoire immédiate (en l’absence de toute complication). Les crises ne sont pas prédictives du devenir neurologique ni de la survenue ultérieure d’une épilepsie.
Cavernomes
L’association entre un cavernome supratentoriel et des crises d’épilepsie est largement reconnue. L’attitude thérapeutique chez ces patients doit prendre en compte l’histoire naturelle de ces crises, très variable d’un patient à l’autre (figure 4). Les crises d’épilepsie dues aux cavernomes supratento-riels sont souvent difficiles à maîtriser et persistent malgré un traitement médicamenteux antiépilep-tique adéquat. La littérature montre que les résultats chirurgicaux chez les patients qui présentent des cavernomes solitaires sont plutôt favorables, avec 80 à 90 % des patients sans crise après la chirurgie (15). Même pour ceux qui présentent une épilepsie pharmaco-résistante, 50 % des patients sont libres de crises après l’intervention. Dans le cas des cavernomes multiples, la conduite à tenir reste plus délicate, malgré le fait que le résultat de la chirurgie sur l’épilepsie semble comparable à celui de la chirurgie des cavernomes uniques. Toutefois, en raison des cavernomes restants, l’activité épilep-togène peut persister après l’intervention. Chez ces patients, la localisation exacte des lésions respon-sables de l’épileptogenèse reste difficile. De plus, selon les données publiées, le taux de lésions de novo de cavernomes multiples est de 0,2 à 0,4 par patient
et par an (16), ce qui démontre la nature dynamique de ces lésions et complique encore la conduite à tenir.
Malformations artério-veineuses cérébralesLes malformations artério-veineuses (MAV) cérébrales sont accompagnées dans un tiers des cas par des crises d’épilepsie (figure 5). De fréquence variable suivant les auteurs (de 28 % jusqu’à 66 % des cas), l’épilepsie peut être un symptôme accompagnateur d’une hémorragie (17). L’analyse détaillée de l’angioar-chitecture de la MAV (classification de Spetzler-

Figure 6. Abcès à pyogènes.
122 | La Lettre du Neurologue • Vol. XV - n° 4 - avril 2011
Traitement antiépileptique préventif en neurochirurgieMISE AU POINT
Martin) peut aider à identifier les caractéristiques liées à l’épilepsie. Les MAV de petites dimensions ont un risque bas d’épilepsie, tandis que les MAV de grandes dimensions présentent un risque plus élevé. Un traitement antiépileptique peut être justifié en cas de crises répétées au moment du diagnostic et en péri-opératoire. L’épilepsie n’est difficile à contrôler que dans 5 % des cas. Il semble que le traitement des MAV diminue non seulement le risque de saignement, mais aussi celui de récidive des crises (18).
Abcès cérébral
Les crises d’épilepsie sont une des complications neurologiques les plus importantes des abcès cérébraux bactériens (figure 6). L’épilepsie tardive peut être retrouvée dans 37 à 55 % des abcès cérébraux (19). Les interactions entre les médica-ments antiépileptiques et les agents antimicrobiens peuvent avoir un impact significatif, et de façon inattendue, non seulement sur l’épilepsie mais aussi sur les troubles infectieux (20). L’administration de différents agents antimicrobiens semble provoquer une réduction des concentrations sériques des médicaments antiépileptiques (surtout ceux qui font partie de l’ancienne génération), ce qui entraîne une nette diminution du contrôle des crises (21). C’est pour cette raison que le choix d’un traitement antié-pileptique pour les crises dues à un abcès cérébral s’avère très important.
Conclusion
Qui et quand traiter ? Quelle molécule ? Quelle durée ? L’utilisation du traitement antiépileptique en milieu neurochirurgical comporte encore des écueils et beaucoup d’interrogations ! Une meilleure compréhension de la pathogénie neurochirurgicale et de l’épilepsie nécessiterait le développement et la caractérisation de modèles animaux appropriés. À la lumière de la littérature, des études randomisées portant sur de larges effectifs de patients seraient nécessaires pour pouvoir dégager des recomman-dations claires et admises de tous. ■
Remerciements au Dr Sophie Gerber, service de neuro- radiologie, hôpital de la Pitié-Salpêtrière, Paris.
1. Soffietti R, Baumert BG, Bello L et al. Guidelines on mana-gement of low-grade gliomas: report of an EFNS-EANO* Task Force. Eur J Neurol 2010;17(9):1124-33.2. Dupont S. Epilepsy and brain tumors. Revue Neurologique 2008;164:517-22.3. Chang EF, Potts MB, Keles GE et al. Seizure characte-ristics and control following resection in 332 patients with low-grade gliomas. J Neurosurg 2008;108(2): 227-35.4. Vecht CJ, Wilms EB. Seizures in low- and high-grade gliomas: current management and future outlook. Expert Rev Anticancer Ther 2010;10(5):663-9.5. Marson AG, Al-Kharusi AM, Alwaidh M et al. ; SANAD Study group. The SANAD study of effectiveness of valproate, lamotrigine, or topiramate for generalised and unclassifiable epilepsy: an unblinded randomised controlled trial. Lancet 2007;369(9566):1016-26.6. Vecht C, Wagner J, Wilms E. Interactions between anti-epileptic and chemotherapeutic drugs. Lancet Neurol 2003;2:404-9.7. Temkin NR. Preventing and treating posttraumatic seizures: the human experience. Epilepsia 2009;50(Suppl. 2): 10-3.
8. Schierhout G, Roberts I. Anti-epileptic drugs for preventing seizures following acute traumatic brain injury. Cochrane Database Syst Rev 2000;(2):CD000173.9. Chen JW, Ruff RL, Eavey R et al. Posttraumatic epilepsy and treatment. J Rehabil Res Dev 2009;46(6):685-96.10. Rabinstein AA, Chung SY, Rudzinski LA et al. Seizures after evacuation of subdural hematomas: incidence, risk factors, and functional impact. J Neurosurg 2010;112(2):455-60.11. Grobelny BT, Ducruet AF, Zacharia BE et al. Preopera-tive antiepileptic drug administration and the incidence of postoperative seizures following bur hole-treated chronic subdural hematoma. J Neurosurg 2009;111(6):1257-62.12. Zubkov AY, Wijdicks EF. Antiepileptic drugs in aneurysmal subarachnoid hemorrhage. Rev Neurol Dis 2008;5(4):178-81.13. Gilmore E, Choi HA, Hirsch LJ et al. Seizures and CNS hemorrhage: spontaneous intracerebral and aneurysmal subarachnoid hemorrhage. Neurologist 2010;16(3):165-75.14. Choi KS, Chun HJ, Yi HJ et al. Seizures and epilepsy following aneurysmal subarachnoid hemorrhage: incidence and risk factors. J Korean Neurosurg Soc 2009;46(2):93-8.15. Rocamora R, Mader I, Zentner J et al. Epilepsy surgery in patients with multiple cerebral cavernous malformations. Seizure 2009;18(4):241-5.
16. Nimjee SM, Powers CJ, Bulsara KR. Review of the litera-ture on de novo formation of cavernous malformations of the central nervous system after radiation therapy. Neurosurg Focus 2006;21(1):e4.17. Glauser T, Ben-Menachem E, Bourgeois B et al. ILAE treatment guidelines: evidence-based analysis of antiepi-leptic drug efficacy and effectiveness as initial monothe-rapy for epileptic seizures and syndromes. Epilepsia 2006; 47(7):1094-120.18. Ghossoub M, Nataf F, Merienne L et al. Characteristics of epileptic seizures associated with cerebral arteriovenous malformations. Neurochirurgie 2001;47:168-76.19. Chuang MJ, Chang WN, Chang HW et al. Predictors and long-term outcome of seizures after bacterial brain abscess. J Neurol Neurosurg Psychiatry 2010;81(8): 913-7.20. Desai J. Perspectives on interactions between anti-epileptic drugs (AEDs) and antimicrobial agents. Epilepsia 2008;49(Suppl. 6):47-9.21. Singh G, Prabhakar S. The effects of antimicrobial and antiepileptic treatment on the outcome of epilepsy associated with central nervous system (CNS) infections. Epilepsia 2008;49(Suppl. 6):42-6.
Références bibliographiques