Vasculites des petits et moyens vaisseaux: diagnostic et avancées thérapeutiques Patrick Liang...
-
Upload
gerald-floch -
Category
Documents
-
view
115 -
download
7
Transcript of Vasculites des petits et moyens vaisseaux: diagnostic et avancées thérapeutiques Patrick Liang...

Vasculites des petits et moyens vaisseaux:
diagnostic et avancées thérapeutiques
Patrick Liang
Service de rhumatologie
Université de Sherbrooke

Vascularites: Définition
Groupe de maladies inflammatoires chroniques au cours desquelles la paroi des vaisseaux sanguins est la cible d’une réaction immune.
Elles peuvent être primaires:
Aucune étiologie connue ne peut être démontrée
ou secondaires:
Induction par : infection, néoplasie, collagénoses,
médicaments

Vascularites systémiques: difficultés diagnostiques
• Symptomatologie souvent non-spécifique:
symptômes constitutionnels: infection, néoplasie
symptômes ischémiques: athérosclérose, mx
thromboemboliques
• Chevauchement des manifestations entre vascularites
• Absence de changements histopathologiques diagnostiques
• Absence de tests de laboratoire diagnostiques
• Système de classification non idéal

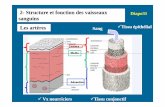
Vascularites: Classification: taille des vaisseauxSelon le type de vaisseau touché de façon prédominante
• Gros vaisseaux: aorte et ses principales branches
• Moyens vaisseaux: artères viscérales principales et leurs branches (peut inclure des artères moyennes et petites)
• Petits vaisseaux: artérioles, capillaires, veinules
Les vasculites des moyens ou grands vaisseaux ne touchent pas (rarement) les petits vaisseaux. En contre partie, les vasculites des petits vaisseaux touchent volontiers les vaisseaux de calibre moyen.

CHAPEL HILL NOMENCLATURECHAPEL HILL NOMENCLATURE
Gracieuseté de Loïc Guillevain

Vasculites syttémiques
• Entités cliniques relativement jeunes:
• 1866: Définition par Kussmaul et Maïer de la PAN• 1931: Reconnaissance du patron propre à la granulomatose de
Wegener (Klinger)• 1939: Wegener fait une description plus détaillée de la maladie• 1948: Davson décrit une forme de PAN avec atteinte des petits
vaisseaux, distincte de la PAN classique• 1951: Churg et Strauss définissent le syndrome portant leur nom• 1982: Identification des ANCA• 1994: La classification de Chapel Hill définit la polyangiite
microscopique (anciennement polyartérite microscopique) en tant qu’entité bien distincte

Épidémiologie
• Données générales: (à partir d’une population d’Angleterre)
Incidence (WG, MPA, CSS): 20/1 000 000Prévalence: 145/1 000 000Âge: 40-74 ansHomme: 23/1 000 000Femmes: 16/1 000 000
• Incidence: Wegener: 5-10/1 000 000MPA:5-10/1 000 000CSS: < 5/1 000 000PAN: 2-3/1 000 000

Épidémiologie
• Hérédité: rares cas familiaux de granulomatose de Wegener
PR3polymorphismes génétiques ex: CTLA4, CXCR2caucasiens: maladie plus prévalente
• Agents infectieux: S. aureus Inflammation granulomateuse PAN: HBV,(HBC, VIH)
• Agents environnementauxSilice: PAM, WegenerActivités agricoles: bétail: WegenerSolvants organiques
• Médicaments: PTU, allopurinol, minocycline, hydralazine, inhibiteurs des leucotriènes etc…

Quelles sont les manifestations cliniques?

Vascularites des moyens vaisseaux: PAN
• Vascularite nécrosante n’atteignant que les vaisseaux de moyen calibre, i.e., petites et moyennes artères
• Étiologie inconnue
• Dans certains cas, associée à infections par virus de l’hépatite B, et parfois hépatite C et VIH
• Rares cas de vascularites nécrosantes avec: EBV, CMV, B19
• Lésions histopathologiques caractérisées par régions d’inflammation focales, exsudatives, d’aspect nodulaire, le long des artères.
• Mécanismes responsables: complexes immuns

Périartérite noueuse
• 30-60 ans• Touche les hommes autant que les femmes• Rare: incidence d’environ 1-3/1 000 000• Hyperthermie: 50-60%• Perte de poids: 60-70%• Manifestations musculosquelettiques: 70-80%
arthralgies, myalgies, arthrite• Neuropathie périphérique: 50-70%• Manifestations abdominales: 25-50%• Hypertension: 20-25%• Insuffisance rénale: 25%• Lésions cutanées: 50%

Atteinte des moyens vaisseaux


Périartérite noueuse

Vascularites des moyens vaisseaux: PAN
• Absence de glomérulonéphrite• Absence de manifestations pulmonaires• Pas associé à ANCA (présents chez au plus 5%
des patients)

Vasculites à ANCA
• Granulomatose de Wegener (WG)
• Polyangiite microscopique (PAM)
• Syndrome de Churg-Strauss (CSS)
• Glomérulonéphrite pauci-immune
• Vasculites médicamenteuses à ANCA

Vasculites à ANCA: manifestations cliniquesgranulomatose de Wegener
Présentation (%) Durant la maladie(%)
ORL 70 90
Poumons 45 85
Reins 20 80
Yeux 15 50
MSK 30 65
Neuro Mononévrite multiplex Rare 15 SNC Rare 8

Vasculites à ANCA: manifestations cliniquesPolyangiite microscopique (PAM)
• Symptômes constitutionnels 50-75%
• Atteinte cutanée 40-66%
• Atteinte neurologique 30-60%
• Glomérulonéphrite 80-90%
• Atteinte pulmonaire 50%
• ORL 0-35%
Distinctions du Wegener: Inflammation non-granulomateuse
Absence de cellules géantes
Atteinte ORL plutôt rare
Image pulmonaire exempte de lésions nodulaires et
cavitations

Vasculites à ANCA: manifestations cliniquesSyndrome de Churg-Strauss (CSS)
Classiquement, on décrit 3 phases:
Asthme, rhinite allergique +/- polypes nasaux, sinusitesDébut souvent plus tardif (>30 ans)Sévérité plus importante chez environ 50%, dans les semaines précédant la vasculitePrécède en moyenne le Dx de CSS de 9 ans
Eosinophilie, infiltrats pulmonaires
Vasculite
Il existe beaucoupe de chevauchement entre les stades toutefois

Vasculites à ANCA: manifestations cliniquesSyndrome de Churg-Strauss (CSS)
%•Infiltrats pulmonaires: 40-70•Hémorragie alvéolaires•Épanchements pleuraux
•Atteinte neurologique:•Périphérique 50-75•SNC 8
•Peau 40-70•Gastrointestinal 30-50•Cœur 13-23•Rein 16,5 jusqu’à 45-50

Vasculites à ANCA: Induction par médicaments
Propylthiouracil
Allopurinol
Hydralazine
Minocycline
ciprofloxacine
Clozapine
Penicilline
Sulfasalazine
phenytoine
•Manifestations peuvent survenir quelques semaines à quelques mois après le début du médicament
•Peuvent être légères à sévères, indissociables de celles rencontrées dans la granulomatose de Wegener
•Notre expérience: manifestations cutanées, arthralgies/arthrite, uvéites représentent les manifestations les plus fréquentes

Comment les diagnostiquer?

Diagnostic
• Clinique• Laboratoire et radiologie• Biopsie lorsque possible• ANCA• Exclusion de maladies infectieuses ou néoplasiques ou
encore d’effets secondaires médicamenteux

Distinctions entre vasculites à ANCA et PANvasculites à ANCA PAN
Taille des vaisseaux Petits et moyens:
artérioles, capillaires et veinules post capillaires
moyens:
petites et moyennes artères
Manifestations pulmonaires
OUI NON
Glomérulonéphrite OUI NON
Circulation artérielle rénale
NON OUI
Peau Purpura palpable, macules,
Nodules sous-cutanés, ulcères,
ischémie/gangrène digitale
ANCA OUI
(30-90%)
NON
(0-5%)

Churg-Strauss Wegener PAM
rhinite allergique/asthme/
atopie
++ - -
sinusites ++ ++ -
Poumons:
infiltrats
nodules+ + +
+ + (cavitation) -
Eosinophilie +++ + -
Inflamm. granulomateuse
+ + -
Infiltrats rétroorbitaires
- + -
Neuropathies ++ + +
Glomérulonéphrite + ++ ++

Vasculites des petits et moyens vaisseaux Bilan sanguin:
• Formule sanguine:– Leucocytose; (leucopénie plus rare, en particulier ds WG)– Anémie: chez jusqu’à 70% des patients avec WG– Thrombocytose: idem– Thrombopénie: rare dans WG
• VS et CRP: – Tendent à suivre l’activité de la maladie, mais beaucoup de
chevauchement
• Microbiologie:– Cultures– Sérologies virales (Hép. B, C (cryoglobulines), VIH)

Radiologie:
• Radiographies:– Poumons:
• WG: Infiltrats interstitiels ou alvéolaires, parfois evanescents
Nodules pouvant devenir cavitaires
34% des patients: infiltrats/nodules asymptomatiques
• CSS: Infiltrats (surtout) evanescents chez 38-70%
Nodules: moins fréquents, moins tendance à cavitation
Hémorragie alvéolaire: rare
• PAM: Infiltrats alvéolointerstitiels
70%




Radiologie:
• Radiographies:– Sinus: Peuvent être anormales même chez pts
asymptomatiques: épaississements muqueux
Mauvais examen:
Sensibilité mauvaise
Mauvaise définition spatiale
Radiation élevée
Avantageusement remplacé par CT scan sinus
et orbites

Histopathologie:
• Biopsie:– Dx: Idéalement toujours, si possible
– Où: Selon organe touché
– Wegener: (vasculite, nécrose, inflammation granulomateuse)– ORL: sinus: 55%
muqueuse nasale: 20%
larynx: 18%– Poumons: Bx ouverte: 91%
BTB: 7%– Rein: glomérulonéphrite
Utile pour l’immunofluorescence (DDx)
inflammation granulomateuse: rare

cANCA
pANCA

ANCA: algorithme de détection
Immunofluorescence indirecte:3 patrons
cANCA(rehaussement cytoplasmique)
pANCA(rehaussement périnucléaire
aANCA(ANCA atypiques)
Confirmation par ELISA ou RIA
Confirmation par ELISA ou RIA
Anti-PR3 Anti-MPO

ANCA
• Spécificité de combinaison cANCA/αPR3 élevée• Spécificité de combinaison pANCA/ αMPO: 98%
• Rarement, un patron cANCA est associé avec anti-MPO• Rarement, un patron pANCA est associé avec anti-PR3
• Utilité clinique:• Diagnostique• Suivi de l’activité de la maladie (?)

Prévalence des ANCA selon le diagnostic
• Granulomatose de Wegener– Diffus: 90% (cANCA 75-85%)– Limité: 50-65%– Rémission: 30-35%
• Polyangiite microscopique– 50-80% (pANCA 60%)
• Syndrome de Churg Strauss– 30-70% (pANCA principalement)

ANCA: utilité diagnostique
• Fonction de la probabilité pré-test
VPP
Manifestations ORL uniquement: 7-10%
Manifestations ORL-pulmonaires 45%
Manifestations ORL-pulmonaires-rein 98%
• Besoin d’exclure les conditions mimant des vasculites et pouvant être ANCA +. (Infections, médicaments)
• Le résultat d’ANCA + n’est en soi que rarement suffisant pour confirmer un diagnostic de vasculite: Bx lorsque possible

Comment les traiter?

Granulomatose de Wegener: traitements
• Cyclophosphamide et stéroïdes– 158 patients– Suivi moyen de 8 ans (6 mois à 24 ans)– Protocole:
• Cyclophosphamide 2 mg/kg ad 1 an après rémission• Puis sevrage de 25 mg aux 2-3 mois• Prednisone 1 mg/kg X 1 mois • Puis passage à jours alternés sur 2-3 mois et lent sevrage
par la suite– Résultats:
• Amélioration importante (rémission partielle): 91%• Rémission complète: 75%
Hoffman. Ann Intern Medicine (1991)

Granulomatose de Wegener : traitements
– Toxicité:• Infections sévères: 46%• Cystite: 43%• Néoplasie de la vessie: 2,8%• Myélodysplasie: 2%• Hypogonadisme (femmes): 57%• risque relatif : néoplasie: 2,4
vessie: 33
lymphome: 11• Effets secondaires des stéroïdes
• Donc; morbidité reliée au traitement présente chez 42% pts
– Rechutes: 50%

Granulomatose de Wegener : traitements
• Besoin: réduire l’exposition des patients à la cyclophosphamide• Nouveau schéma: traitement d’induction avec cyclophosphamide
suivi d’un traitement de consolidation avec agent moins toxique
• Induction:– Cyclophosphamide 2mg/kg pour 3-6 mois– Prednisone 1mg/kg pour 1 mois puis sevrage ad 0, pour une durée
totale de stéroïdes de 6 moisOu
– Bolus• Doses: 600-1000 mg/m2
• Résultats: Taux de rémission: semblable à Cy p.o.Moins d’effets secondairesTaux de rechute plus élevé
Hoffman. Am J Med (1990); 89: 403-410Guillevin. Arthritis Rheum (1997); 40: 2187-2198

Granulomatose de Wegener : traitements
• Consolidation:
– Methotrexate:– Langford. Am J Med (2003); 114: 463-469)
– Étude ouverte prospective• 42 patients• Cy 2 mg/kg X 3-6 mois + prednisone 1 mg/kg• Remplacement de Cy par MTX 0,3 mg/kg/sem (max 15 mg) puis à 20-25
mg/sem X 2 ans après rémission puis sevrage (2,5 mg chaque mois)• Suivi médian: 32 mois suivant la rémission (5-71)• Résultats: rémission: 100%
rechute: 52% (médiane: 15 mois post rémission) 72% atteinte rénale
Tous avaient cessés la prednisone (médiane 9 mois)
64% prenaient toujours mtx pleine dose

Vasculites à ANCA: traitements
• Consolidation:
– Azathioprine:• Étude CYCAZAREM réalisée par le groupe EUVAS; NEJM (2003);
• Population avec PAM (62) et WG (93) = 155• Protocole:
– Prednisone 1 mg/kg– Groupe 1: Cyclophosphamide 2 mg/kg X 3
moisPuis remplacé par AZA X 15 mois
– Groupe 2: Cyclophosphamide X 12 mois puis remplacé par AZA X 6 mois
• Résultats:– Rémission: 92%– Rechutes: Cy: 17%
AZA: 16%
À 18mois

Granulomatose de Wegener : traitements
• Consolidation:– Mycophenolate mofetil (MMF)
• Nowack. JASN (1999); 19: 1965-1971
• Étude ouverte, 11 patients• MMF 2 g die• Résultats:
– 15 mois après début MMF: rechute: 1
rémission: 10 (95%)
Langford. (Arthritis Rheum Care research (2004); 51: 278
• Étude ouverte, 14 pts, MMF 1000 mg bid• Rémission 100%; rechute: 6/14 (43%)
– Étude Improve (groupe EUVAS) en cours

Granulomatose de Wegener : traitements
• Consolidation:– Trimethoprim-sulfamethoxazole (TMP-SMX)
• Stegeman. NEJM (1996); 335: 16-20
• 81 patients avec WG, tous en rémission (médiane 13 mois)• 41: TMP-SMX• 40: placebo• Résultats: à 24 mois:
– Rémission maintenue : groupe TMP-SMX: 82% groupe placebo:
61%– Le seul bénéfice apparent est sur les affections des
voies respiratoires supérieures.
– Leflunomide: petite étude ouverte semble encourageante

Comparison of CYC vs MTX for induction of remission in non-renal ANCA+ vasculitis
100 patients At 6 mo the remission rates were
89.8% (MTX) and 93.5% (CYC)
NORAM, (EUVAS)
ANCA+ VASCULITIDESANCA+ VASCULITIDES
Gracieuseté du Dr Loïc Guillevain

NORAM . Preliminary results (K de Groot for the EUVAS)
Relapse: MTX 69.5%and CYC 45%
Gracieuseté du Dr Loïc Guillevain

Granulomatose de Wegener : traitements
• Induction avec autres agents que cyclophosphamide (3)
– TMP-SMX:
• Stegeman. Clev Clin J Med (2002); 69 suppl II: 187• 31 patients avec Dx confirmé par biopsie et n’ayant jamais reçu Tx
– 14 avec atteinte ORL– 17 avec atteinte ORL, arthralgies, sclérite, lésions pulmonaires
• Résultats: – Rémission complète : 18 pts– Rémission partielle: 9 pts– Progression de la maladie: 2 pts– Rechute: 11 patients (moyenne 14 mois (2-32))
• Hoffman. Ann Intern Med (1992); 116: 488-494• 9 patients traités sans aucune rémission obtenue
– Utilité demeure controversée comme agent d’induction; se limiterait au traitement de maladie des voies respiratoires seulement

Plasmaphérèse: MEPEX 123/150 patients
Plasmaphérèse: MEPEX 123/150 patients
69
47
0
10
20
30
40
50
60
70
off dialysis at 3 months%
PEbolus MPS
Gracieuseté du Dr Loïc Guillevain

Vasculites à ANCA: Nouveaux traitements
Agents anti TNFα:
– Etanercept: • WGET: (NEJM (2005); 352: 351-361)
–Étude multicentrique–180 patients: nouveau diagnostic ou rechute
de granulomatose de Wegener–Traitements standard + placebo ou
etanercept–But: maintien de la rémission

Nouveaux traitements: etanercept
• Résultats:
–Aucune différence dans
• induction de rémission
• maintien de rémission
• taux de rechute
• dose cumulative de prednisone6 néoplasies solides dans groupe etanercept

Nouveaux traitements: infliximab Bartolucci P. Rheumatology (2002); 41: 1126-1132

Vasculites à ANCA: traitements
Polyangiite microscopique:
Approche thérapeutique similaire à celle de la granulomatose de Wegener

Vasculites à ANCA: traitements
• Syndrome de Churg-Strauss
– Cesser inhibiteurs des leucotriènes– Prednisone– Cyclophosphamide, selon sévérité de maladie
Guillevin. Arthritis Rheum (2001); 44 (suppl): s56
• En l’absence de facteurs de mauvais pronostic, utiliser stéroïdes seuls
– Rémission complète chez 76%– Pas de bénéfice à ajouter azathioprine ou
cyclophosphamide (IV 0,6 g/m2)– Utiliser cyclophosphamide si échec à prednisone seule,
ou si maladie sévère (plus d’expériences avec bolus)

FIVE FACTOR SCOREFIVE FACTOR SCORE
Proteinuria > 1 gr/day Creatininemia > 140 mol/l GI tract involvement Specific cardiomyopathy CNS involvement
Gracieuseté du Dr Loïc Guillevain

Vascularites des moyens vaisseaux: PAN
• Traitements:
– Sans HBV:• Stéroïdes 1mg/kg +/- agents cytotoxiques, selon sévérité• Cyclophosphamide si facteurs de mauvais pronostic
– Avec HBV:• Stéroïdes et cyclophosphamide si atteinte sévère seulement• Plasmaphérèse• Agents antiviraux (αIFN ou lamivudine)
Gayraud. Arthritis Rheum (2001); 44: 666Guillevin. Arthritis Rheum (1998); 41: 2100

TREATMENT OF HBV-RELATED PAN
TREATMENT OF HBV-RELATED PAN
7 - 14 days
CS LAMIVUDINE 100 mg/d
1 to 6 months Gracieuseté du Dr Loïc Guillevain

HBV-RELATED POLYARTERITIS NODOSAHBV-RELATED POLYARTERITIS NODOSA
4841
20
10
0
10
20
30
40
50
DEATHS
CS +/ - CYCVIRA AINF alphaLAMIVUDINE
Gracieuseté du Dr Loïc Guillevain

HBV-RELATED POLYARTERITIS NODOSAHBV-RELATED POLYARTERITIS NODOSA
12
45
64 60
0
10
20
30
40
50
60
70
Hbe Ag/ anti-Hbe Ab
CS +/ - CYCVIRA AINF alphaLAMIVUDINE
Gracieuseté du Dr Loïc Guillevain


Dépistage des rechutes
• Clinique• Examens de laboratoire à la recherche d’atteinte
d’organes cibles• Exclusion des diagnostics alternatifs• ANCA?

ANCA: dépistage de l’activité de la maladie
• Évalué surtout dans contexte de granulomatose de Wegener
• Boomsma. Arthritis rheum (2000)– 100 pts avec Wegener ANCA+ (85: PR3, 15: MPO)– Suivi sur 2 ans– Mesure des ANCA aux 2 mois– Résultats:
• Rechutes: 37 pts titre avant rechuteVPP
– Pts cANCA / PR3: 33 31 (94%) 71%– Pts pANCA / MPO: 4 3 (75%) 100%
• Rechutes pouvant survenir quelques semaines à plus d’un an après la hausse des ANCA.

ANCA: dépistage de l’activité de la maladie
• Boomsma. Arthritis rheum (2000)
• Il existe une corrélation imparfaite avec l’activité de la maladie
• La plupart des rechutes s’accompagnent d’une élévation du titre d’ANCA
• Une hausse du titre des ANCA n’est pas suivie d’une rechute, chez une proportion importante des patients (29%)
– Le titre d’ANCA n’est pas un indicateur suffisant pour guider la thérapie.
• Si positivation après avoir été négatif• Si augmentation du titre
Suivre patient de plus près


Conclusions
• Le traitement conventionnel des vasculites systémiques procure une rémission chez la plupart des patients.
• Le taux de rechute demeure élevé au sevrage des médicaments quels qu’ils soient
• La morbidité attribuable à la médication est élevée• L’utilisation de protocoles d’induction et de consolidation
permet de minimiser l’emploi de cyclophosphamide et de hautes doses de stéroïdes de façon prolongée
• L’utilisation d’immunosuppresseurs autres que le cyclophosphamide pour induire une rémission clinique est appropriée dans certaines circonstances
• Pour ce faire, il importe de déterminer le degré d’activité et la sévérité de la maladie

Regroupements pour l’étude des vasculites systémiques
EUVAS: European vasculitis study group
www.vasculitis.org
FVSG: French Vasculitis Study Group
www.vascularite.com
INSSYS: International network for the study of systemic vasculitides
www2.ccf.org/inssys
Que vas dis? (Quebec vasculitic diseases study group)
Che Que vara? (Check the Quebec vasculitis research association)

MERCI

Conclusions: vascularites: chez qui suspecter?
• Manifestations multisystémiques inexpliquées
– Exclusion de: Infections (bactériennes (endocardite), mycoses, virales
Néo: carcinomes, lymphomes, myélodysplasie, leucémie
Emboliques: valvulopathie: myxome, endocardite marantique, Libman-Sacks, cholesterol
Coagulopathies, PTTMédicamentsCalciphylaxieSarcoïdose
– Vascularites secondaires: causes ci-haut, collagénoses
• Syndrome clinique caractérisé

Traitement des rechutes
• Mineures: (arthrite, purpura, otite séreuse, éosinophilie)– augmenter stéroïdes
• Sévères:– Corticothérapie et immunosuppresseurs
• si rechute survient sous immunosuppresseurs, augmenter la dose ou changer d’agent.
• Si rechute survient après discontinuation d’immunosuppresseur: stéroïdes et même immunosuppresseur, ou nouvel agent, selon sévérité de l’atteinte.
• Thérapie anti-virale si PAN-HBV

Annexes

Annexes

Vasculites à ANCA: Traitements
• Divisé en phases d’induction de rémission et consolidation• Induction: prednisone (1 mg/kg)
agents cytotoxiques: cyclophosphamide pour manif sévères MTX, ou Imuran lorsque intégrité
d’organe ou la vie ne sont pas compromises
• Consolidation:– Changer cyclophosphamide pour MTX ou Imuran à 3-6 mois si
rémission atteinte
• Durée traitement: au moins 1 an après obtention de la rémission; puis débuter sevrage cytotoxiques.
• Pronostic: rémission chez la plupartrechutes chez jusqu’à 50%Dommages séquellaires à la maladie ou aux traitementsRisque de malignité

Vascularites: bilan
1) Exclure infections: Cultures, echocardiaque, sérologies virales (hépatites)
2) Exclure néoplasies: selon âge et selon indices cliniques
3) Exclure coagulopathies (par exemple, si manifestation ischémiques)
4) Exclure collagénoses: selon manifestations cliniques (pas d’indication de demander toutes les sérologies en l’absence de faible probabilité pré test)
5) Exclure médications causales, y compris agents sympathomimétiques
6) Analyse et sédiment urinaire: chez tout patient avec mx multisystémique
7) Biopsie: toujours, lorsque possible
8) Imagerie: CT, angiographie, IRM: selon syndrome clinique

Granulomatose de Wegener : traitements
• Induction avec autres agents que cyclophosphamide (1)
– Methotrexate:• Sneller. Arthritis Rheum (1995); 38: 608-613
• 42 patients avec WG, sans danger imminent vital• 50% avec glomérulonéphrite, créatinine < 175 μmol/L• Prednisone 1 mg/kg• MTX 20-25 mg/sem maintenu 1 an après obtention rémission puis
sevrage• Résultats:
– Rémisison: 71% (médiane: 4,2 mois)– Rémission partielle: 83%– Patients avec GN: 20/21 en rémission– Rechutes: 52%: médiane: 29 mois
Stéroïdes avaient été cessés chez tous
79% des pts: MTX cessé ou ≤ 15 mg/sem

Vasculites à ANCA: traitements
• L’avenir:
– Agents anti TNFα: • Etanercept:
– Étude pilote:» 20 patients avec maladie active de façon persistente ou souffrant
de rechute malgré traitements standards» Etanercept ajouté aux traitements en cours (chez 14 patients,
l’etanercept fut le seul ajout)» Obtention de BVAS de 0 chez 80%» Rechutes chez 15 patients: 10 légères, 3 sévères, 2 maladie de
l’orbite– WGET:
» Étude multicentrique» 180 patients» Traitements standard + placebo ou etanercept» But: maintien de la rémission
Stone J. Arthritis Rheum (2001); 44: 1149-1154

Vasculites à ANCA: traitements
– Agents anti TNFα:
• Infliximab:
– Petites études ouvertes au cours desquelles infliximab a été utilisé pour traiter des patients avec maladies réfractaires
– Résultats très encourageants
– Anticorps anti-CD20