Physiologie de la sécrétion pancréatique exocrinedcem1p7.free.fr/Hepato-gastro/Sécrétion...
Transcript of Physiologie de la sécrétion pancréatique exocrinedcem1p7.free.fr/Hepato-gastro/Sécrétion...
Physiologie de la sécrétion pancréatique exocrine
Philippe LévyPhilippe LévyService de Gastroentérologie-Pancréatologie, Service de Gastroentérologie-Pancréatologie,
Pôle des Maladies de l’Appareil DigestifPôle des Maladies de l’Appareil DigestifHôpital BeaujonHôpital Beaujon
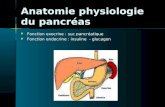
Histoanatomie du pancréas normal
• Deux parties :– ventrale– dorsale qui fusionnent pendant
l’embryogenèse
• Deux fonctions : – endocrine = insuline + glucagon– exocrine=sécrétion
• hydroélectrolytique (bicarbonates)
• enzymatique (amylase, lipase, tryspine)
Histoanatomie du pancréas exocrine normal
• Structure acinaire en grappe de raisins.– Chaque acinus = 2 à 50 cellules pyramidales– → ductule → canalicule → canaux de Wirsung et
de Santorini
• Cellules– Acinaires = 90 % du volume
• sécrétion des enzymes.
– Canalaires = 4 % du volume • sécrétion hydro-électrolytique
Composition du suc pancréatique
• Sécrétion hydrobicarbonatée ~ 1,5 L/j– Sécrétion acinaire
• Surtout riche en NaCl
– >>> Sécrétion canalaire• Surtout riche en bicarbonates
– Cl- + HCO3- = Na++ K+
Composition du suc pancréatiqueEnzymes protéolytiques
• Trypsine– Activation des autres zymogènes– Endopeptidase spécifique du groupe carboxyle de la lysine
et de l’arginine.– pH optimum = 6-9– Rôle dans la pancréatite aiguë ++
• Chymotrypsine– Endopeptidase attaquant les liaisons peptidiques
impliquant un AA aromatique– pH optimum = 8 mais large tolérance.
Composition du suc pancréatique Enzymes protéolytiques
• Elastase– Endopeptidase
• Exopeptidase • Carboxypeptidase
Composition du suc pancréatique Enzymes lipolytiques
• Lipase• Hydrolyse les triglycérides à chaînes longues +++• Inactivée et détruite en qq minutes à pH acide.• Uniquement à la surface huile-eau sur des lipides en phase
micellaire ou émulsifiés• Nécessite la présence de la colipase pour se positionner
correctement à la surface des micelles• Dosage = diagnostic des pancréatites aiguës
• Colipase• Sécrétée sous la forme de procolipase• Complexe ternaire avec les sels biliaires et la lipase
Composition du suc pancréatique Enzymes lipolytiques
• Intégration de la digestion des lipides– Dispersion par des facteurs mécaniques– Hydrolyse débutant dans l’estomac– Hydrolyse à l’interface huile-eau (sels biliaires,
colipase)– Solubilisation des produits sous la forme de
micelles qui sont ensuite absorbées.
Composition du suc pancréatique Enzymes glycolytiques
• Amylase– Origine : pancréas, glandes salivaires– Trouvée dans le sérum, l’urine, les poumons.– Glycoprotéine– Hydrolyse des liaisons glucidiques de l’amidon et
du glycogène en dissacharides (maltose, isomaltose).
Composition du suc pancréatique Mécanismes de protection
• Dans le suc pancréatique, il existe de nombreux inhibiteurs physiologiques de l’activation de la trypsine dont le but est d’éviter l’activation intraglandulaire des enzymes.– Zymogènes– Inhibiteur de Kazal ou pancreatic secretory trypsin
inhibitor (PSTI ou SPINK1).
• L’activation des zymogènes dépend de leur concentration, de la quantité de trypsine active, du pH, de la température et du temps.
Régulation de la sécrétion pancréatique
• Régulation hormonale– sécrétine
• Principale stimulation de la sécrétion hydro-bicarbonatée
• 27 AA• Sécrétée par les cellules endocrines du tube digestif• Libérée sous l’influence de l’acidification de la
muqueuse
Régulation de la sécrétion pancréatique
• Régulation hormonale– CCK
• Présence dans beaucoup d’organes (SNC, …) sous des formes moléculaires allant de 8 à 58 AA
• CCK 4 = gastrine 4• Stimulant le plus puissant de la sécrétion
enzymatique pancréatique– Induction de pancréatite aiguë en cas de
stimulation supra maximale
• Synthétisée surtout par le duodénum et le jéjunum
• Augmentation de la CCK post prandiale sous l’influence des produits de la digestion des protides et des lipides
Exploration de la sécrétion pancréatique
• Tubage duodénal– Méthode de référence– Lourde et invasive– Peu utilisée en pratique mais très utilisée en
physiologie et en recherche clinique– Seule technique capable de diagnostiquer une
insuffisance pancréatique exocrine (IPE) débutante
• pancréatite chronique• mucoviscidose
Exploration de la sécrétion pancréatique
• Tubage– Stimulation
• Par un repas type (Lund)• Sécrétine + CCK
– Paramètres étudiés• Débit enzymatique (lipase, amylase, trypsine, chymotrypsine)• Débit en bicarbonates
– Débit normal = 2ml/kg/45 mn– Bicarbonates = 75 mEq/45mn– Lipase = 800 U/ml
Exploration de la sécrétion pancréatique
• Tests indirects :– Principe : absorption d’un substrat qui est
hydrolysé spécifiquement par une enzyme pancréatique et excrété dans les urines ou présent dans le sérum.
– Exemple• PABA<-> chymotrypsine• Dilaurate de fluorescéine <-> cholestérol estérase
– Tests spécifiques mais très peu sensibles.
Exploration de la sécrétion pancréatique
• Tests fécaux– Stéatorrhée
• Définition : excrétion anormale de graisses dans les selles (>7g/j)
• Nécessité d’apporter une quantité de graisses connue (100g)
• Le pancréas ayant une réserve fonctionnelle, une stéatorrhée n’apparaît que lorsque la sécrétion pancréatique est réduite de plus de 90%
– test peu sensible
• Autres causes de stéatorrhée
Exploration de la sécrétion pancréatique
• Test fécaux– Dosage d’enzymes pancréatiques
• Chymotrypsine• >élastase qui est stable et non dégradée tout au long
du tube digestif et dont la concentration augmente au cours du transit.
• Permet de diagnostiquer 50% des IPE sans stéatorrhée.• Seuil = 200 µg/g de selles