Transfusion T Related R Acute A Lung L InjuryI · Généralités Mise au point Afssaps en 2006 ( )...
Transcript of Transfusion T Related R Acute A Lung L InjuryI · Généralités Mise au point Afssaps en 2006 ( )...

TTransfusion RRelated AAcute LLung IInjury
Alexandre OUATTARA Service d’Anesthésie Réanimation II, Hôpital du Haut-Lévêque,
Groupe Hospitalier Sud, CHU de BORDEAUXAvenue Magellan 33604 Pessac [email protected]

Généralités
� Mise au point Afssaps en 2006 (www.afssaps.sante.fr)
� Œdème pulmonaire aigu LLéésionnelsionnel (non cardiognon cardiogéénique) nique)
� Post-transfusionnel (<6 heures)
� Troubles perméabilité membrane alvéolo-capillaire
� Similitudes physio- et histo-pathologiques avec Acute Lung
Injury (ALI)

Généralités
� Première description en 1951Barnard RD. N Y state J Med 1951;51:2399-402
� Premier cas rapporté en FranceDi Mercurio JP. Thèse Med Paris VI 1979
� Entité clinique à part entière « TRALI » (n =36 Mayo Clinic) Popovsky MA et Moore SB Transfusion 1985;25:573-7

Epidémiologie
� 1/5 000 à 500 000 transfusions
� 1/600 patient transfusé
Silliman CC et al. Blood Reviews 2006;20:139-59
� 1/ 60 000 transfusions
Rapport hémovigilance Afssaps 2007
� 7-8% des patients de réanimation
Gajic O et al. Am J respir Crit Care Med 2007; 176:886-91

Epidémiologie (2)
1ère complication clinique post-transfusionnelle
1ère cause de mortalité induite par transfusion

Pronostic
� Restitution ad integrum 96 heures
� Evolution anecdotique vers fibroseTriulzi DJ et al. Anesth Analg 2009; 108:770-6
� Mortalité 5 à 25% (gravité initiale)
Webert KE et al. Curr Opin Hematol 2005;12:480-7


The American-European Consensus Conference on ARDS
Am J Respir Crit Care Med 1994;149:818-24
� Survenue rapide (<7 jours)
� Infiltrats pulmonaires bilatéraux sur RP
� Hypoxémie sévère (P/F<300)
– Acute Lung Injury (≤300)
– Acute Respiratory Distress Syndrome (≤200)
� PAPO < 18 mmHg (Swan-Ganz ou ETT) Ware LB et al. N Engl J Med 2000;342:1334-49

Conférence de Consensus de Toronto (Canada)Transfusion 2004;44:1774-89
afssa
ps depuis 2006
TRALI
TRALI « possible »

Atteintes pulmonaires directes
- Inhalation liquide gastrique- Pneumopathies- Inhalation produits toxiques- Contusions pulmonaires- Noyades
Atteintes pulmonaires indirectes
- Syndromes infectieux sévères- Brûlures étendues récentes- Polytraumatismes- États de choc- Pancréatites aiguës- Circulation exra-corporelle
Facteur de risque d’ALI

National Heart, Lung, and Blood Institute (NHLBI) EUTransfus Med rev 2005;19:2-31

Implications
� Définition clinico-radiologique (GDS)
� FDR d’ALI (CEC, sepsis,…) n’exclut pas un TRALI
� TRALI « possible »
� Plus que de certitude, c’est un diagnostic d’élimination
Silliman CC et al. Blood Reviews 2006; 20:139-59

European Hemovigilance Network
TACO
TRALI

Présentation clinique et biologique
� Détresse respiratoire aigue – Dyspnée (orthopnée), cyanose
– Toux avec expectoration mousseuse
– Hyperthermie (ou simple fébricule)
� Etat de choc ou chute tensionnelle inconstants
�� Relation temporelle avec transfusion Relation temporelle avec transfusion (1-6 h)
� Auscultation crépitants diffus
� Altération compliance thoraco-pulmonaire
� Neutropénie ou polynucléose neutrophile

Radiologique
RP de face
TDM thoracique

Postopératoire immédiat H2 postopératoire
H11 postopératoire
Evolution rapide

Silliman CC. Transfus Med Rev 1999
Infiltrat leucocytaire
Exsudat alvéolaire (riche en protéines)

Diagnostic différentiel (Détresse respiratoire post-transfusionnel?)
� Surcharge volémique – Transfusion-associated circulatory overload= TACO
– OAP hémodynamique (Pro-NT BNP)
– Hypertension artérielle
– Bilan entrée/sortie franchement positif
– Evolution favorable par déplétion (diurétique) + assistance ventilatoire
� Réaction anaphylactique transfusionnelle – Très précoce (premiers ml) , éruption cutanée
– Bronchospasme (sibilants), œdème laryngé,, hypotension sévère
� Contamination bactérien du PSL
– Collapsus cardiovasculaire, mise en culture des poches si doute
� ALI d’autres origines

Mécanismes physiopathologiquesCoïncidence temporelle 2 phénomènes
� Evénement prédisposant récent (< 72 h)
– Chirurgie majeure
– Transplantation d’organe
– Circulation Extra-Corporelle
– Infection active (bactérienne ou virale)
– Activation endothéliale pulmonaire
–– SSééquestration leucocytaire intraquestration leucocytaire intra--pulmonaire (pulmonaire («« ppéériode riode vulnvulnéérablerable »»))
� Acte transfusionnel secondaire
–– Activation leucocytaire (immunologique ou non)Activation leucocytaire (immunologique ou non)
–– Effets cytotoxiques (dommage endothEffets cytotoxiques (dommage endothééliale,liale,……))
– Fuite capillaire et TRALI

« Two hits » mechanism for TRALIPrédisposition contextuelle…
Transfusion-related acute lung injury:A change of perspective
A.P. Vlaar, M.J. Schultz, N.P. Juffermans
The Netherlands Journal of Medicine 2009;67:320-6

Mécanismes physiopathologiquesSéquestration leucocytaire (PN) lit capillaire pulmonaire
Etape « préalable» non indispensable
Impulsion d’une infection ou inflammation
Pulmonaire ou à distance
Activation C5 et/ou Platelet Activating Factor (PAF)
Séquestration pulmonaire leucocytaire
- Ralentissement flux sanguin (C5)
- Expression molécules d’adhésion
« Période vulnérable »
Plusieurs min à plusieurs heures
Ralentissement flux
Séquestration leucocytaire

Mécanismes physiopathologiques « Vulnérable période » activation leucocytaire
Modes dModes d’’activation leucocytaire activation leucocytaire
- Apport d’un Ac dirigé contre le leucocyte
- Conflit Ag-Anticorps spécifique
- Activateurs non-immunologiques
- Anticorps chez receveur (TRALI inversé)
Dommage cellulaire Dommage cellulaire
- Libération substances cytotoxiques
- Dommage endothélial
- Fuite capillaire
- Acute lung injury ou SDRA

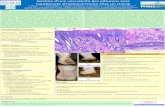
Histologie
TraliNormal
Silliman, Blood, 2005,105, n°6
Infiltration leucocytaire
Exsudat alvéolaire

Mécanismes physiopathologiques Activation leucocytaire
Réaction immunologique
Anticorps donneur (PSL)
Anticorps receveur contre leucocyte PSL (« TRALI inversé »)
Anticorps anti-HLA I (cible sur PNN)
- Activation cible sur PNN
- Activation endothélium pulmonaire et pneumocyte (via C5, IL-1, IL-8, TNFα)
Anticorps anti-granulocytes ou anti-HNA (human neutrophile antigen)
- Agressifs (cas mortel)
Anticorps anti-HLA II (Ag HLA II non présent sur polynucléaire neutrophile)
- Activation monocyte (activation secondaire des PNN)
- PNN inflammatoire expression HLA II?
Nakagawa M et al. Transfusion 2004;44:1689-94

Mécanismes physiopathologiques Activation leucocytaire
Réaction non immunologique
Activateurs de polynucléaires neutrophiles
Accumulation au cours de la conservation du PSL +++
- Activateurs lipidiques Lyso-phosphatidylcholines (Lyso-Pc)
Plasma des CGR et concentrés plaquettaires
NADPH oxydase granulocytaire
Production d’ERO (dommage cellulaire)
- Ligand soluble du CD 40 (sCD40L)
Médiateur pro-inflammatoire libérée par plaquettes (PSL)
CD 40 présent sur polynucléaires neutrophiles

Mécanismes physiopathologiquesRésumé…
Cotterau A et al. Revu Med Int 2007; 28:463-70

Selon les PSL en France (2003-2006) Transfus Med Hemother 2008; 35:89-91
� PSL contenant du plasma (50 ml ou moins?)
� 1/ 20 000 1/ 20 000 concentré plaquettes aphérèse
�� 1/80 000 1/80 000 plasma frais congelé (PFC)
�� 1/120 000 1/120 000 mélange concentré plaquettes
�� 1/160 000 1/160 000 Concentré globules rouges
� Immunoglobulines polyvalentes (Ac anti-leucocytaire)
� Cellules souches hématopoïétiques

Mécanismes physiopathologiques« Pas si simple… »
Cotterau A et al. Rev Med Int 2007; 28:463-70
� Donneur impliqué dans un TRALI ne provoque pas
forcément un TRALI chez d’autres receveurs
� TRALI au cours transfusion autologue programmée
� TRALI authentique en absence d’Anticorps

TRALI – Traitement symptomatique
� Oxygénothérapie avec ventilation invasive (70% des cas)
� Diurétiques (hypovolémie)
� Remplissage vasculaire (pressions de remplissage)
� Vasopresseurs
� Corticoïdes ?
� Suppléance d’organes ? (Hémofiltration)

Diagnostic immunologique
� Recherche AC anti-granulocytes et anti-HLA - chez donneur ou PSL
- chez receveur (TRALI inversé)
� Recherche Ag correspondant chez le receveur - sur sang frais - à partir de lymphocytes congelés
� Crossmatch
– Non indispensable si allo-spécificité Ac /Ag
– Ac de spécificité non déterminée (à faire impérativement)
•• Crossmatch sCrossmatch séérum donneur et lymphocyte receveur (Prvt frais <24h)rum donneur et lymphocyte receveur (Prvt frais <24h)
• Pas de crossmatch si transfusion < 10j sans TRALI (activation
leucocytaire) � faux positifs

Diagnostic sérologique
Très probable
Probable Possible Peu probable
• Ac identifiéspécifique
• Cross match positif
• Ac non typé
• Crossmatch positif
• Allo Ac du patient et Ag du donneur correspondant
• Allo AC du donneur mais patient négatif
• Aucune identification AC ni chez le donneur ni chez le patient

Prévention
Pour le receveur :
� Contre-indication produits issus donneurs impliqués
� Politique transfusionnelle restrictive ou raisonnée .(sans être exagérée)
� Délai de conservation PSL court
Koch CG et al. N Engl J Med 2008;358:1229-39
Pour le donneur :
� Eviction obligatoire et transitoire post-partum ou IVG
� Eviction antérieurement transfusés
� Recherche d’anticorps anti-HLA chez multipares (exclues en GB et Pays-bas)
� Exclusion définitive si Allo-immunisation avérée
� Déleucocytation des CGR depuis 1998 (TRALI inversé)?

Donneurs Donneurs àà Haut RisqueHaut Risque
� Multipares « les femmes fatales »• Donneuses d’aphérèse plaquettaire (n=332)
• 1/3 des donneuses multipares (≥ 3 grossesses)
• � Allo-imunisation anti-HLA chez les multipares
11% 11% �� 32%32%Densmore et al. Transfusion 199

Conclusion
� Œdème lésionnel post-transfusionnel
� Similitudes SDRA ou ALI
� Définition clinico-radiologique
� Mortalité non négligeable (5-25%)
� Incidence sous-estimée (1/60 000 PSL en Europe)
� Prédisposition clinique indispensable (« Two-hits concept »)
� Séquestration leucocytaire («Période vulnérable »)
� Activation leucocytaire immunologique ou non
� Mesures de prévention (donneur et receveur)