THROMBOSES VEINEUSES I- DEFINITIONS Phlébite : inflammation d une veine. Thrombose veineuse :...
-
Upload
barbe-lavergne -
Category
Documents
-
view
124 -
download
6
Transcript of THROMBOSES VEINEUSES I- DEFINITIONS Phlébite : inflammation d une veine. Thrombose veineuse :...

THROMBOSES VEINEUSESI- DEFINITIONS
Phlébite : inflammation d ’une veine.
Thrombose veineuse : oblitération d ’une veine par un caillot sanguin.
Embolie : Oblitération brusque d ’un vaisseau sanguin par un corps étranger entraîné dans la circulation.

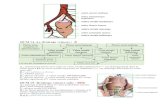
2 Réseaux en parallèle : réseau profond et réseau superficiel.
Le réseau superficiel se draine dans le réseau profond qui assure le retour sanguin vers l ’oreillette droite par la veine cave inférieure.
Les deux réseaux sont en communication par des veines perforantes.
En théorie : thrombose veineuse profonde risque d ’embolie pulmonaire.
Le plus souvent, deux veines profondes pour une artère au niveau jambier.
II- RAPPEL ANATOMIQUE : Le réseau veineux des membres inférieurs

Triade de Virchow : stase, altération pariétale et trouble de la coagulation.
La Chirurgie : surtout pelvienne, orthopédique et carcinologique. Thrombose sus-poplitée dans 7% des cas.
Obstétrique : 3ème trimestre de grossesse, post-partum, post-abortum (rare).
Causes médicales : Insuffisance cardiaque, infarctus du myocarde Hémopathies : polyglobulies, thrombocytémies Obésité, insuffisance veineuse chronique Cancers (pancréas, poumons, prostate, estomac …) Anticoagulant circulant du lupus (inhibe la protéine C) Prise d ’oestroprogestatifs (diminution du taux d ’ATIII) Immobilisation prolongée (voyages…),Tabac
Anomalies de l ’hémostase : Déficit en ATIII Déficit en protéine C ou protéine S Résistance à la protéine C activée (mutation du facteur V)
III- FACTEURS FAVORISANTS

SCHEMA 1

DIAGNOSTIC CLINIQUESignes peu sensibles et peu spécifiques importance du terrain
Accélération du pouls
Fébricule discret
Dilatation des veines superficielles
Diminution du ballottement d ’un mollet
Douleur provoquée sur un trajet veineux ou à la dorsiflexion du pied œdème unilatéral
Augmentation de la chaleur locale
Rechercher des signes évoquant une EP (douleur thoracique, dyspnée…) et faire un ECG

V- Confirmation du diagnostic Dosage des D-Dimères :
Produits de dégradation de la fibrine Bonne valeur prédictive négative Très peu spécifique
Echo-doppler veineux :Sans danger ni contre indicationBonne sensibilité pour les thromboses veineuses proximalesPossibilités de faux négatifs : Thrombose distale et non occlusive/ oedème important
Intérêt de la répétition d ’un examen initialement négatif Phlébocavographie : devenue exceptionnelle
Examen de référencePonction de deux veines au dos du piedInjection de produit de contraste iodé au fil de l ’eauVisualise le thrombus sous la forme d ’une lacune ou d ’un arrêt encupuleInterprétation difficileContre-indiquée pendant la grossesse (1er trimestre)Risque d ’allergie à l ’iode

IMAGE 1

IMAGE 2

Thrombose veineuse asymptomatique révélée par une EP
Thrombose veineuse iatrogène Membre supérieur KT Central
Thrombose veineuse superficielle D ’une veine variqueuse (« para-phlébite ») Pas de risque emboligène sauf atteinte crosse ou réseau
profond D ’une veine saine recherche TVP et cancer sous-jacent
Chez un sujet jeune : recherche anomalies de la coagulation
Sujet âgé : phlébite sans cause évidente : recherche cancer latent
En l ’absence de cause trouvée : importance du suivi car celle-ci peut s ’exprimer plusieurs mois voire années après.
VI- Formes particulières

PRECOCES : Embolie pulmonaire : 40% des TVP proximales se
compliquent d ’embolie pulmonaire Extension proximale : A dépister par la surveillance de
l ’évolution sous traitement et mesure des diamètres Récidive : A l’arrêt du traitement
TARDIVES : Maladie post-phlébitique :
Insuffisance veineuse profonde et/ou occlusion persistante
Œdème Pigmentation cutanée : dermite ocre, dermite de stase Ulcère des jambes
Récidive tardive
VII- Complications

VIII- TRAITEMENT
Anticoagulants : - Héparine ou HBPM, relais précoce par AVK- AVK pendant 3 mois si pas d ’embolie pulmonaire et disparition de la cause favorisante
Contention élastique : - Impérative pour prévenir les risques de maladie post-
phlébitique - Avant le premier lever
- Bandes type Biflex® puis bas à varices (classe 3)
pendant 3 mois - En cas d ’incontinence veineuse séquellaire importante : contention à vie
- Pose pied à l’équerre - Compression dégressive du pied à la racine du membre

EMBOLIE PULMONAIREI DEFINITION : Oblitération brutale, totale ou partielle, du tronc de l ’artère
pulmonaire ou d ’une de ses branches, le plus souvent par un caillot qui provient d ’une thrombose veineuse profonde.Urgence fréquente (50 à 100 00 cas / an en France).
Mortalité importante en l ’absence de traitementErreurs diagnostiques fréquentes.
II PHYSIOPATHOLOGIE :Oblitération artérielle pulmonaire
Ventilation de zone non perfuséePneumo-constriction (hypoxie locale)
Elévation des résistances pulmonairesSurcharge de pression VD
EFFET SHUNT BAISSE DU DEBIT CARDIAQUE

Epidémiologie en France
20000 décès / an
12 % de mortalité intra hospitalière
30 % de mortalité si retard diagnostique
80 % des EP découvertes à l’autopsie n’étaient pas diagnostiquées.

III- DIAGNOSTIC CLINIQUE :Les signes sont non spécifiques Importance du terrain Douleur thoracique Polypnée, le plus souvent angoissante Toux sèche, hémoptysie Tachycardie, fébricule Examen pleuro-pulmonaire normal Signes de gravité : insuffisance ventriculaire droite, état de choc,
cyanose
IV- EXAMENX COMPLEMENTAIRES EN URGENCES : E.C.G. : valeur des ECG comparatifs Radiographie de thorax au lit souvent normale Gazométrie artérielle : hypoxie-hypocapnie Bilan d ’hémostase : TP, TCA, Plaquettes D-dimères : Sensibilité 95% mais non spécifique
III- Diagnostic cliniqueVI- Examens complémentaires en urgences

V- Confirmation diagnostiqueChoix selon possibilités locales ou gravité de l ’EP La scintigraphie pulmonaire
Injection IV de microsphères marquées couplée éventuellement à une ventilation par des gaz marquésNon spécifique : pas de différence entre embolie pulmonaire, atélectasie, bulle d ’emphysème, pneumopathieAboutit à : Faible probabilité / Probabilité intermédiaire / Forte probabilité TDM thoracique spiralé (coupes milllimétriques)Injection d’iode IVBonne spécificité et sensibilitéRapide et facilement accessible
La recherche de la thrombose veineuse sous-jacente Doppler MI / Phlébo Echocardiographie
Recherche signe de cœur pulmonaire aigu (EP grave) L’angiographie pulmonaire (devenue exceptionnelle) car invasive
Injection d ’iode dans chaque artère pulmonaire Plusieurs incidences (dégager les bases)Contre indiquée si HTAP sévère > 50 mmHgPermet le diagnostic et la quantification de l ’embolie pulmonaire

IMAGE 3

IMAGE 4

IMAGE 5

IMAGE 6

VI EVOLUTION : 10 à 25% de décès à 1 an 1% CPC post-embolique 5 à 10% de récidive à 1 an
VII TRAITEMENT : Hospitalisation systématique (Réa si grave) Repos strict (environ 48 h) O2 nasal Traitement anticoagulant (si pas de CI)
Héparine standard (HBPM) Relais précoce par AVK (ex : Sintrom, Préviscan) Durée 3
à 6 mois Surveillance : Tolérance du traitement (plaquettes) Efficacité clinique et Biologique (TCA / TP - INR)
Mesures spécifiques pour phlébite membres inférieurs
VI- EVOLUTIONVII- TRAITEMENT

Héparines non fractionnée : Se lie à l ’antithrombine III et inactive le facteur Xa et la thrombine (liaison
simultanée à AT III et thrombine). La dose doit être exprimée en UI Surveillance des plaquettes deux fois par semaine pendant 21 j Surveillance de l ’efficacité du traitement par le TCA en cas de traitement
curatif Voies : veineuse continue, veineuse discontinue (toutes les 2 heures) ou
sous-cutanée (2 ou 3 injections par jour) Introduire les AVK entre le 3ème et le 5ème jour avec un recouvrement de
4 jours. Héparines de bas poids moléculaire (en première intention sauf EP
grave) Fragments d ’héparine pouvant se lier à AT III mais trop court pour se lier
simultanément à thrombine : pas d ’action anti-thrombine mais inactivation du Facteur Xa
Modifient peu le TCA, efficacité appréciée par activité anti-Xa (3 à 4 heures après injection sous-cutanée) Inutile de la mesurer si traitement préventif
Surveillance plaquettaire idem (thrombopénies plus rares) Administration en deux injections sous-cutanées par 24 heures.
LES HEPARINES

VIII- CAS PARTICULIERS
EP grave = mauvaise tolérance hémodynamique :
Clinique : choc, syncope, insuffisance cardiaque droite
Echocardiographie : souffrance VD
Traitement : thrombolyse IV en urgence. Exceptionnellement thrombectomie chirurgicale.
EP récidivante sous ou avec CI aux anticoagulants :
Filtre cave

Baisse de la synthèse hépatique des facteurs vitamines K dépendants
PPSB (II, VII, X, IX) Délai d ’action
Equilibre 3-4 jours avec Tromexane5-6 jours avec Sintrom7-9 jours avec Préviscan
Forte fixation aux protéines plasmatiques Passent la barrière foeto-placentaire et dans le lait maternel Efficacité jugée sur le taux de prothrombine ou temps de Quick Exprimé en INR : International Normalized Ratio (rapport
entre l’activité de la thromboplastine utilisée et la thromboplastine de référence).
Thrombose veineuse Embolie pulmonaire Fibrillation auriculaire Prothèse mécanique INR 2.5 - 3.5
INR 2-3
IX- LES ANTI-VITAMINES K

Apports nutritionnels en Vitamine K : choux, crudités, brocolis, avocats, oignons, huile de poisson
Augmentation de l ’effet par défixation protéique : Aspirine, A.I.N.S. Sulfamides (hypoglycémiants, antibactériens) Fibrates (clofibrate, fénofibrate) Anticonvulsivants (Di-Hydran, Dépakine) Miconazole (Daktarin)
Diminution de l ’absorption digestive : Anti-acides, Questran, Charbon activé, laxatifs
Diminution de la synthèse endogène de Vitamines K : Antibiotiques large spectre
Accélération de la dégradation des AVK : Rifampicine, Méprobamate, Barbituriques, Di-Hydan,
Tégrétol et alcool
X- INTERACTIONS