Pleurésie purulente dans les suites immédiates d’une repose d’anneau de gastroplastie: une...
Transcript of Pleurésie purulente dans les suites immédiates d’une repose d’anneau de gastroplastie: une...
CAS CLINIQUE / CASE REPORT
Pleurésie purulente dans les suites immédiates d’une repose d’anneaude gastroplastie : une complication rare mais potentiellement fataleMémoire du DIU de chirurgie de l’obésité
Pleural empyema and gastric rebanding: a rare but potentially fatal complication
V. Pannegeon · J.-P. Farmachidi · G. Colin · J.-P. Marmuse · A. Karsenti
© Springer-Verlag France 2012
Résumé L’anneau de gastroplastie ajustable (AGA) souscoelioscopie est une intervention sure et réversible ayantune faible morbidité précoce mais comportant néanmoinsun risque de perforation gastrique peropératoire. Nous rap-portons le cas d’une fistule oesogastrique non mise en évi-dence sur les examens d’imagerie et révélée par une pleuré-sie purulente isolée. L’évolution de cette perforation à formethoracique pure a été favorable après drainage pleural etdépose de l’anneau puis thoracotomie de décortication.
Mots clés Anneau gastrique · Pleurésie purulente ·Perforation gastrique · Perforation oesophage
Abstract Laparoscopic adjustable gastric banding (LAGB)is a safe and reversible procedure with low early morbidity
but still includes the risk of per-operative gastric injury. Wereport a case of oesogastric fistula with a left pleural infec-tion, that has not been demonstrated by postoperative exams.It has been successfully managed by pleural drainage, remo-val of the band and left thoracotomy.
Keywords Gastric banding · Pleural empyema · Gastricperforation · Esophageal perforation
Introduction
Parmi les différentes procédures de chirurgie bariatrique,l’anneau de gastroplastie ajustable (AGA) a l’avantaged’être une procédure sure et réversible tout en permettantd’obtenir dans la majorité des cas bien sélectionnés une pertede poids suffisante.
Cependant, l’approche mini invasive de cette techniquelaparoscopique, autorisant même pour certains sa pratiqueen ambulatoire, ne doit pas faire oublier le risque de compli-cation grave et potentiellement fatale qu’elle comporte.
Nous présentons ici le cas d’une patiente avec une pleu-résie purulente gauche isolée révélant une perforation œso-gastrique dans les suites immédiates d’une repose d’AGA,ce mode de révélation n’ayant pas à notre connaissanceencore été rapporté dans la littérature.
Cas clinique
Il s’agit d’une patiente de 48 ans transférée en réanimationdans notre établissement pour détresse respiratoire aigue surmajoration d’un épanchement pleural gauche, à J3 d’unedépose avec repose en un temps d’un AGA.
Le premier anneau avait été posé 6 ans auparavant, avecun bon résultat initial, l’indication d’une révision étant unedilatation de la poche gastrique. L’intervention réalisée sous
V. Pannegeon (*)Service de chirurgie digestive,Hôpital René Dubos, 6, avenue de l’Ile de France,95300 Pontoise, Francee-mail : [email protected]
J.-P. FarmachidiService de gastroentérologie,Hôpital René Dubos, 6, avenue de l’Ile de France,95300 Pontoise, France
G. ColinService de réanimation,Hôpital René Dubos, 6, avenue de l’Ile de France,95300 Pontoise, France
J.-P. MarmuseService de chirurgie générale et digestive,Hôpital Bichat, 46, rue Henri Huchard,75018 Paris, France
A. KarsentiService de chirurgie vasculaire et thoracique,Hôpital Bichat, 46, rue Henri Huchard,75018 Paris, France
Obésité (2012) 7:154-157DOI 10.1007/s11690-012-0331-z
coelioscopie était décrite comme difficile en raison des adhé-rences, le nouvel anneau posé selon la technique pars flac-cida, avec contrôle de sa position par une sonde de calibra-tion à ballonnet et test au bleu négatif en fin d’intervention.
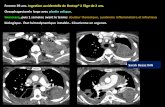
A J1, la radiographie pulmonaire montre un épanchementpleural gauche de moyenne abondance associé à une atélec-tasie, le transit oesogastroduodénal (TOGD) ne montre pasde fistule (Fig. 1), l’abdomen est souple et indolore et lapatiente est réalimentée.
A J3, majoration de l’épanchement pleural gauche avecdyspnée et fièvre justifiant le transfert de la patiente qui esttachycarde à 150/minute, fébrile à 39°5C, avec une dispari-tion du murmure vésiculaire à gauche et une saturation enoxygène à 94% sous 4 litres, l’abdomen est souple et indolore,il n’existe pas de défaillance hémodynamique ou rénale, bio-logiquement on note une hyperleucocytose à 12500/ml, uneprotéine C réactive à 506 mg/l, et une dénutrition sévère avecalbuminémie à 16 g/l.
Le drain pleural posé à l’admission ramène un litre deliquide purulent, l’amylase sur le liquide est élevée à 532 U/l,une antibiothérapie probabiliste est instituée et deux germesseront identifiés : un staphylococcus aureus et un strepto-
coccus alphahémolytique. Le scanner thoraco-abdominalavec opacification haute ne montre pas de fistule oesogas-trique ni de collection intra abdominale.
A J4 et J5, la patiente reste tachycarde, polypnéique etfébrile, le test au bleu réalisé par voie orale est négatif, ledrain est productif ramenant 800 ml de liquide jaune. Letransit oesogastroduodénal (TOGD) et un nouveau scannerthoraco-abdominal ne montrent pas de fistule.
Devant cette pleurésie purulente gauche faisant suspecterune fistule oeso ou gastropleurale non mise en évidence surles examens d’imagerie, l’indication d’une dépose d’anneauest retenue et la patiente réopérée à J6 sous coelioscopie : ilexiste une péritonite au contact de l’anneau avec faussesmembranes et traces de liquide biliaire sans collection susmésocolique sur une région sous cardiale cartonnée (Fig. 2).Il est procédé au retrait de l’anneau, à un test au bleu qui estnégatif et à une fibroscopie oesogastrique peropératoire qui nemontre ni fuite ni anomalie muqueuse. La région sous cardialeest drainée par un redon aspiratif.
L’évolution clinique est initialement favorable puis rapi-dement marquée par une reprise du syndrome septique, leredon souscardial ramène un liquide biliaire, la patiente estmaintenue en aspiration digestive, des lavages pleuraux sontinstitués et l’antibiothérapie est modifiée.
Les deux scanners de contrôle montrent l’apparition puisla majoration d’un épanchement péricardique, la persistanced’un épanchement pleural gauche enkysté de l’apex, et ledernier une possible fuite du produit d’ingestion sous laforme d’un liseré de produit dans la plèvre gauche (scannerthoracique réalisé 4 heures après l’ingestion de produit decontraste).
La patiente est transférée à J17 vers un centre référent enchirurgie thoracique et bariatrique, pour persistance d’un
Fig. 1 Le TOGD à J1 montre un épanchement pleural G sans
fistule
Fig. 2 Vue peropératoire de la région sous-cardiale à J6 lors
de la reprise pour dépose de l’anneau
Obésité (2012) 7:154-157 155
syndrome septique sur pleurésie purulente gauche enkystéeet suspicion de fistule oesopleurale. Elle sera réopérée lemême jour par thoracotomie postéro latérale gauche avecréalisation d’une décortication pulmonaire et d’une fenêtrepleuro-péricardique, le test au bleu est négatif ne mettant pasen évidence de perforation œsophagienne.
L’évolution se fera dès lors vers une rapide améliorationde l’état respiratoire et septique, avec maintien d’une anti-biothérapie pendant 4 semaines, la patiente étant réalimentéesans incident à J10 de sa thoracotomie et à J27 de son inter-vention initiale.
Discussion
L’AGA est la procédure de chirurgie bariatrique la plus sureen terme de mortalité et de morbidité postopératoire, avecune morbidité précoce de 5% et un risque de perforationgastrique immédiat de 0.2 à 0.5% [1-3].
La technique pars flaccida a diminué le risque de plaie dela face postérieure de l’estomac et permet également d’éviterl’utilisation du tube de calibration qui comporte un risque delacération de l’œsophage en cas d’inflation intrathoracique.
La perforation gastrique est classiquement diagnostiquéeen peropératoire ou à J1 sur le TOGD [4], doit être évoquéeen postopératoire immédiat devant une fièvre supérieure à38° même si celle-ci est le plus souvent liée à une atélectasie[3] et peut se révéler plus tardivement par un abcès sousphré-nique ou une pleurésie.
Chez notre patiente, la perforation oesogastrique pouvaitêtre affirmée sur l’aspect digestif et le taux élevé de l’amy-lase du liquide pleural, sur la péritonite biliaire péricardialeconstatée lors de la reprise chirurgicale et sur la présence deliquide bilieux dans le drain souscardial mis en place lors decette réintervention témoignant de la persistance d’une fis-tule encore alimentée. Cependant, malgré ce diagnostic decertitude et le caractère productif des drainages, la perfora-tion n’a pu à aucun moment être identifiée et nous tenons àsouligner la mise en défaut de tous les examens d’imageriemais également du test au bleu et de la fibroscopie peropé-ratoire avec test à l’air. Ceci nous a fait évoquer la possibilitéd’un trajet en chicane avec mécanisme de clapet alimentantla fistule de façon intermittente.
Nous insistons sur la forme thoracique pure prise par cetteperforation précoce car si quelques cas d’empyème pleuralgauche après AGA ont déjà été rapportés, il s’agissait deperforations tardives : une perforation gastrique intrathora-cique sur hernie paraoesophagienne avec nécrose survenue16 mois après la mise en place d’un anneau, traitée par tho-racotomie de décortication et gastrectomie en manchon et uncas de perforation de la plèvre et du poumon par le cathéterde l’anneau sans fistule digestive associée mais avec abcèspulmonaire, traité là aussi par thoracotomie de décortication,
résection pulmonaire, suture du diaphragme et dépose del’anneau [5,6].
Un autre cas clinique rapporte une perforation gastriqueintrathoracique là encore sur hernie paraoesophagienne6 mois après AGA avec atélectasie complète gauche et pneu-mothorax, traitée par voie abdominale avec suture gastrique,valve de Nissen et drainage pleural [7] ce qui nous permet desouligner le parallélisme qui peut être fait entre les compli-cations précoces de l’anneau et celles de la chirurgie antire-flux et d’en tirer un enseignement pour la gestion de cescomplications.
La revue des cas d’empyème pleural compliquant uneprocédure bariatrique ou une chirurgie antireflux rendaitchez notre patiente la nécessité d’avoir à recourir à unedécortication hautement probable [8]. Cependant, l’absencede médiastinite autorisait le drainage pleural de premièreintention, il existe d’ailleurs des cas rapportés de fistuleoesopleurale après anneau traitée de façon mini-invasive[9,10]. Le risque de perforation gastrique est probablementplus élevé en cas de repose d’anneau mais non évalué dansles séries de la littérature qui ont par ailleurs montré la fai-sabilité de cette révision sous coelioscopie avec des résultatsen terme de mortalité et morbidité périopératoires excellentsautorisant même la dépose et repose dans le même tempsopératoire [11,12].
Cependant, la gravité de la complication présentée parnotre patiente permet d’inciter à la prudence lorsque ladépose est difficile, le choix d’une procédure en deux tempsparaissant alors plus raisonnable.
Le caractère miniinvasif et le faible risque opératoire del’AGA ne doivent pas faire oublier la survenue rare maispossible d’une perforation oesogastrique qui peut se révélerpar une pleurésie purulente isolée et ne pas être mise en évi-dence sur les examens d’imagerie. L’absence d’améliorationclinique après drainage pleural et dépose de l’anneau doitfaire proposer une thoracotomie de décortication.
Références
1. Belachew M, Belva PH, Desaive C (2002) Long-term resultsof laparoscopic adjustable gastric banding for the treatment ofmorbid obesity. Obes Surg 12:564–8
2. Dargent J (1999) Laparoscopic adjustable gastric banding: les-sons from the first 500 patients in a single institution. ObesSurg 9:446–52
3. Chevallier JM, Zinzindohoué F, Douard R, et al (2004) Compli-cations after laparoscopic adjustable gastric banding for morbidobesity: experience with 1,000 patients over 7 years. Obes Surg14:407–14
4. Zinzindohoue F, Chevallier JM, Douard R, et al (2003) Laparos-copic gastric banding: a minimally invasive surgical treatment formorbid obesity. Ann Surg 237:1–9
156 Obésité (2012) 7:154-157
5. Bernante P, Breda C, Zangrandi F, et al (2008) Emergency sleevegastrectomy as rescue treatment for acute gastric necrosis due totype II paraesophageal hernia in an obese woman with gastricbanding. Obes Surg 18:737–41
6. Krassas A, Mallios D, Boulia S, Kakaris S (2010) Thoracicempyema after laparoscopic adjustable gastric banding. A rarecomplication. Obes Surg 20:1459–61
7. Vogelaar FJ, Adhin SK, Schuttevaer HM (2008) Delayed intra-thoracic gastric perforation after obesity surgery: a severe compli-cation. Obes Surg 18:745–6
8. Mansour KA, Sharma J (2003) Delayed intrathoracic rupture ofherniated Nissen fundoplication: report of two cases. Ann ThoracSurg 75:1957–9
9. Ardengh JC, Domene CE, Valiati LH, Morrell AC (2006)Conservative management of esophageal perforation followingobesity surgery. Sao Paulo Med J 124:340–2
10. Iannelli A, Negri C, Piche T, et al (2008) Iatrogenic injury of theintrathoracic esophagus sustained during a gastric banding proce-dure. Obes Surg 18:742–4
11. Foletto M, Bernante P, Busetto L, et al (2008) Laparoscopic gas-tric rebanding for slippage with pouch dilation: results on29 consecutive patients. Obes Surg 18:1099–103
12. Weber M, Muller MK, Michel JM, et al (2003) LaparoscopicRoux-en-Y bypass, but not rebanding, should be proposed as res-cue procedure for patients with failed laparoscopic gastric ban-ding. Ann Surg 238:827–34
Obésité (2012) 7:154-157 157