PATHOLOGIE HYPOPHYSAIRE Dr Jacques COHEN. HYPOPHYSE TIGE PITUITAIRE.
-
Upload
isaie-robinet -
Category
Documents
-
view
110 -
download
1
Transcript of PATHOLOGIE HYPOPHYSAIRE Dr Jacques COHEN. HYPOPHYSE TIGE PITUITAIRE.

PATHOLOGIE HYPOPHYSAIRE
Dr Jacques COHEN




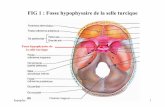
HYPOPHYSE
TIGE PITUITAIRE

ANTE-HYPOPHYSE NORMALE
POST-HYPOPHYSE
NORMALE
TIGE PITUITAIRE

Les hormones hypophysaires
Hypophyse antérieure (anté-hypophyse) FSH et LH TSH Prolactine GH ACTH
Hypophyse postérieure (post-hypophyse)
ADH ( arginine vasopressine)

prolactine
Hormone de croissance GH
ACTHLH FSH
TSH
TESTICULE
OVAIRE
CORTICOSURRENALE
THYROIDE
LAIT
CROISSANCE
CORTISOL
ANDROGENES
SPZTESTOSTERONE ESTRADIOLOVULATION
T3 T4
ANTEHYPOPHYSE
HYPOTHALAMUS TRHGnRH
CRH GHRHPIF

Le rôle des hormones anté-hypophysaires
Les hormones stimulantes d’une autre glande endocrine
TSH thyroide ACTH corticosurrénale FSH et LH gonades Les hormones actives par elles-
mêmes Prolactine sécrétion lactée GH croissance

BILAN HYPOPHYSAIRE
EXPLORATION ENDOCRINIENNE Dosages de base des hormones Tests de stimulation et de freinage EXPLORATION RADIOLOGIQUE IRM hypophysaire EXPLORATION
OPHTALMOLOGIQUE Champ visuel

LESIONS DE LA REGION HYPOTHALAMO-HYPOPHYSAIRE
Lésions hypophysaires
Adénomes à prolactine+++ à GH (hormone de croissance)++ à ACTH (corticotropes) à TSH (thyéotropes) ou LH/FSH (gonadotropes)
Métastases Infiltration par maladies générales (sarcoidose) Hypophysite pseudo-tumorale
Lésions extra-hypophysaires Craniopharyngiomes Gliomes du chiasma Méningiomes para-sellaires

HYPERPROLACTINEMIE
Rôle de la prolactine: Sur la montée laiteuse Sur l’axe gonadotrope Elle est inhibée en permanence par
une hormone hypothalamique PIF.Si on empêche le passage du PIF dans l’hypophyse, il y a hyperprolactinémie

Causes des hyperprolactinémies Organiques
Adénome à prolactine (ou prolactinome)++ Adénome non prolactinique comprimant la tige pituitaire Lésion hypothalamique (arrêt du PIF)
Fonctionnelles
Emotions, stress (hyperPRL transitoires)++ Hypothyroidies Hyperandrogénie Insuffisance rénale, cirrhose Médicaments++++

MEDICAMENTS HYPERPROLACTINEMIANTS
Neuroleptiques (tous)++
Anti-nauséeux Metoclopramide
(primpéran, vogalène, etc…)
Dompéridone (Motilium)
Antidépresseurs imipraminiques
Antihypertenseurs ( tensionorm, aldomet)
Estrogènes (ethynil-oestradiol et oestroprogestatifs)
Opiacés Vérapamil (isoptine) Cimétidine (tagamet)

SIGNES SIGNES CLINIQUES
Troubles des règles++ (aménorrhée ou irrégularités) et/ou Galactorrhée spontanée ou provoquée, uni ou bilatérale Chez l’homme: impuissance, gynécomastie, syndrome tumoral Parfois aucun signe Parfois syndrome tumoral (céphalées, troubles visuels)
SIGNES BIOLOGIQUES Prolactinémie au repos dosée après pose de cathéter > 25 ng/ml
(normale <20ng) pouvant monter >2000 ng/ml Le taux peut orienter vers la cause Tests de stimulation et freinage ( injection de TRH puis primpéran) peu
pratiqués Réponse + évoque une cause fonctionnelle Pas de réponse évoque une cause lésionnelle

SIGNES RADIOLOGIQUES Les prolactinomes sont les plus fréquents
des adénomes hypophysaires Micro-adénomes : hyper PRL modérée, peu
de signes cliniques.Image radiologique parfois difficile à mettre en évidence
Macro-adénomes: PRL>100 ng ou plus, signes cliniques, et parfois signes d’insuffisance hypophysaire.Image radiologique nette. Evaluation de l’extension supra- hypophysaire ou dans le sinus caverneux

MICROPROLACTINOME CHEZ HOMME 35 ANS

MICROPROLACTINOME AVEC AMENORRHEE+ GALACTORRHEE

MICROPROLACTINOME JEUNE FILLE 16 ANS

Macroadénome à prolactine invasif

Macroadénome à prolactine invasif

TRAITEMENT
Hyperprolactinémie secondaire: traitement de la cause (hypothyroidie, hyperandrogénie, médicaments)
Adénome à prolactine Chirurgie par voie trans-spénoidale (complications<1,5%:
diabète insipide, fuite LCR) guérit 80% des microadénomes
Traitement médical: agonistes dopaminergiques Quinagolide (Norprolac) Cabergoline (Dostinex) Plus rarement la Bromocryptine (Parlodel) aux effets
secondaires gênants (hypotension, nausées) Médicaments efficaces sur le volume tumoral et la
prolactinémie. Utilisé en préparation de la chirurgie dans les macroadénomes

ACROMEGALIE
Résultat de l’hypersécrétion de l’hormone de croissance (GH) chez l’adulte.Chez l’enfant, responsable d’un gigantisme ou d’une giganto-acromégalie
Maladie grave,aux complications mortelles (insuffisance cardiaque, diabète et ses complications)
Difficile à guérir

SIGNES CLINIQUES
Syndrome dysmorphique+++ Organomégalie:Langue, cordes
vocales, cœur, thyroide, foie, rate, colon
Signes fonctionnels:Sueurs++, fatigue musculaire, paresthésies, arthralgies, céphalées
Signes d’une complication : HTA, troubles du rythme cardiaque

MORPHOLOGIE EVOCATRICE
Examen
P=122kg
T=1,78m
TA=15/8
TT=120cm

Elargissement des orteils
Elargissement des pieds

Signes biologiques GH augmentée: dosage de base. IGF1 (insulin-growth-factor 1) augmenté
(facteur de croissance hépatique stimulé par la GH et qui exerce l’action principale)
Absence de freinage lors de l’HPO Atteinte des autres hormones hypophysaires
(hyperPRL en cas d’adénome mixte, déficit si compression par la tumeur)
Diabète

Signes radiologiques
Signes de l’atteinte générale par la GH:
Radio du crâne- pieds-thorax-echographie thyroide et cœur-
Signes de la tumeur: IRM hypophysaire (micro ou macroadénome)

Complications de l’acromegalie Extension tumorale : compression optique,
céphalées, hypertension intra-cranienne HTA par hypervolémie Cardiopathie: augmentation du débit
cardiaque, hypertrophie myocardique puis insuffisance cardiaque congestive avec dilatation et chute du débit cardiaque (cause de mortalité++)
Diabète NID ou ID avec ses complications vasculaires
Polypes coliques (coloscopie)

TRAITEMENT Traitement médical
Dérivés de la somatostatine Octréotide (Sandostatine*) Lanréotide ( Somatuline*) Effet prolongé-injection mensuelle- effets secondaires digestifs au
début Efficacité sur le volume tumoral et le taux de GH et IGF1 En préparation avant chirurgie (plusieurs mois) ou après en cas de
non-guérison
Antagonistes du récepteur de la GH ( Somavert*)
Chirurgie par voie trans-sphénoidale
Radiothérapie conventionnelle ou Gamma knife

INSUFFISANCE ANTE-HYPOPHYSAIRE
Déficit de sécrétion de toutes (pan-hypopituitarisme) ou plusieurs hormones hypophysaires
Soit par destruction chirurgicale ou radiothérapique de la glande
Soit par une tumeur comprimant la glande et empêchant la sécrétion normale

Signes cliniquesDéficit thyréotrope
(TSH)=signes d’hypothyroidieDéficit gonadotrope
(FSH LH)= signes
d’hypogonadisme(homme: impuissance,
dépilation, gynecomastie
(femme: aménorrhée, bouffées de chaleur)
Déficit somatotropeArrêt de croissnce chez
l’enfantAsthénie, prise de
poids chez l’adulteDéficit corticotrope=signes d’insuffisance
surrénalienne sans mélanodermie (pâleur++)
EN FAIT RESUME SOUVENT A ASTHENIE++ PALEUR HYPOTENSION

Signes biologiques Non hormonaux : anémie, hypoglycémie,
hyponatrémie, dyslipidémie Hormonaux: T4LT3L TSH basses Testostérone, Estradiol, FSH, LH bas IGF1, GH bas Cortisol ACTH bas Tests dynamiques pour explorer le pouvoir
sécrétoire

TESTS DYNAMIQUES HYPOPHYSAIRES TEST AU TRH stimule TSH et Prolactine TEST AU LHRH stimule LH et FSH Hypoglycémie insulinique stimule ACTH
et cortisol, GH.(test dynamique obligatoire pour GH)
Exploration faite en une matinée par une injection en même temps de TRH (Protiréline), LHRH (stimu-LH), et insuline (0,15u/kg) après pose cathéter et prélèvement à -15mn puis 0mn, etc…

CAUSES DES INSUFFISANCES HYPOPHYSAIRES CAUSES TUMORALES ET INFILTRATIONS DE
L’HYPOPHYSE ++++ adénomes+ tumeurs de la région hypothalamo-hypophysaire
AUTRES CAUSES Syndrome de SHEEHAN Hemochromatose Arachnoidocele intra-sellaire ( déficit partiel) Apoplexie hypophysaire Syndrome de la ligne médiane ( insuff hypophysaire,
fente palatine, malformation cerebrale chez l’enfant) Déficit génétique par anomalie du gène de
développement de certaines cellules anté-hypophysaires (déficits familiaux)

TRAITEMENT Substitution de l’hormone cible
déficiente Lévothyrox LThyroxine Hydrocortisone Androgènes ou THS Hormone de croissance chez l’enfant et
maintenant chez l’adulte Surveillance clinique (EG, TA,
poids)et biologique (dosages réguliers)

SYNDROME POLYURO-POLYDIPSIQUEPATHOLOGIE POST-HYPOPHYSAIRE
2 systèmes régulateurs de l’eau: Les entrées par la sensation de soif Les sorties par la réabsorption variable dans
le tube collecteur du rein sous la dépendance de l’hormone anti-diurétique (ADH ou Arginine-vasopressine) stockée dans la post-hypophyse
L’ADH se lie aux cellules tubulaires et permet l’ouverture de pores (aquaporines): le volume des urines diminue et leur concentration augmente.

Causes d’une polyuro-polydipsie
Soit la polyurie est primaire Lésions hypothalamiques attaquante les
cellules sécrétant l’ADH Tubulopathies rénales Anomalies génétiques des récepteurs rénaux
de l’ADH
Soit la polydipsie est primaire potomanie

RECHERCHE DE LA CAUSE
En post-opératoire neuro-chirurgical ou après traumatisme cranien
Causes medicamenteuses neuroleptiques
IRM HYPOPHYSAIRE++ Épreuve de restriction hydrique

Test de restriction hydrique Pour différencier déficit
ADH (diabète insipide) ou potomanie
Hospitalisation pour surveillance+++potentiellement dangereux
Arrêt boisson 6h Au début (7h): poids, pouls,
TA, osmolarité urinaire, natrémie, ADH
Pendant: poids, TA, pouls horaires, urines (volume, osmolarité)
Fin du test Si chute TA, perte
poids et maintien de la diurèse
Recueil urines les 2h suivantes
Déficit en ADH (diabète insipide) si persistance de la polyurie
Potomanie si baisse du volume et concentration urinaire

CAUSES DU DIABETE INSIPIDE Toutes les lésions hypothalamiques et post-
hypophysaires (déficit en ADH): IRM, recherche atteinte des voies optiques
Métastases hypophysaires Tumeurs hypothalamiques: craniopharyngiomes Infiltrations de la région par maladie générale
(sarcoidose, granulomatose, histiocytose, tuberculose)
Génétiques (mutation du gène de l’ADH) Causes rénales: IRC, lithium, anomalies
récepteur de l’ADH

HYPONATREMIES par hypersécrétion en ADH (SIADH)
Ou syndrome de SHWARTZ-BARTTER Cancers (bronchiques, duodénaux,
pancréatiques,..) Pathologie pulmonaire: pneumopathies
bactériennes, tuberculose Pathologie neurologique: traumatisme
cranien, méningites et abcès cérébraux, AVC, tumeurs cérébrales)
Médicaments: vasopressine, IMAO,carbamazépine, fluoxétine

MERCI POUR VOTRE ATTENTION PENDANT MES COURS……..