H Martelli Hôpital Bicêtre, HUPS, Paris XI · –JAMAIS de ponction « tumorale » sous coelio un...
Transcript of H Martelli Hôpital Bicêtre, HUPS, Paris XI · –JAMAIS de ponction « tumorale » sous coelio un...
Tumeurs germinales
• Tumeurs rares • Fréquence mal connue, car les tumeurs
bénignes plus fréquentes, sont mal répertoriées
• Fréquence des tumeurs malignes: environ 3 cas par million d’enfants < 15
ans (3% des K)
SCHEMA DIT DE TEILLIUM
Cellules germinales primordiales
Unipotente multipotente
Carcinome embryonnaire
Structures extra embryonnaires embryonnairesembryonnaires
Structures embryonnaires
T. vitelline AFP
Choriocarcinome HCG
Tératome
Mature BENIN
Immature Cancérisé
Séminome
TGM : localisations fréquence age moy histo GONADIQUES Testicule 29 % 18 m T vitel. 15 a T mixte Ovaire 22 % 12 a T mixte EXTRA GONADIQUES Sacrococcygienne 18 % 2 a T vitel. Thorax 5 % 7 a T mixte Autres 4 % Cérébrales pinéale, supra-sell 22 % 12 1/2 a séminome T mixte
Tumeurs germinales
z Jeunes enfants: - T vitellines pures et/ou tératomes - testis, T sacro-coccyg., retro-péritoine, vagin - del 1p36, del 6q z adolescents : - T mixtes avec les = composants - ovaires, testis, médiastin - même anomalie biol. que c°adultes : iso 12p
Marqueurs tumoraux Dg # Dfoeto-proteine = T. du sac vitellin Hépatoblastome
E-HCG et HCG = Syncytio-trophoblaste Grossesse D foeto-protéine = physiologiquement élevée chez le nouveau né décroit régulièrement dans les 1ers mois de la vie normalisation entre 6 et 12 mois.
Marqueurs tumoraux
• diagnostic positif pas de nécessité de biopsie si localisation
évocatrice cliniquement et radiologiquement • intérêt évolutif - surveillance de l’efficacité du traitement - détection des rechutes
ATTENTION chez les enfants avant 2 ans Variations "physiologiques" de l’AFP < 50-100 Ne pas prendre de décision sur un seul chiffre
. Pré-Néonatales : bénignes (tératomes) néanmoins nécessité : . d'une exérèse complète . d'une surveillance ultérieure de l'AFP 5 % de récidive maligne 5% de récidive bénigne . > 4 mois : malignes (tumeur vitelline AFP +)
Tumeurs sacro-coccygiennes
Tératome SC de diagnostic prénatal • 3 groupes de pronostic différent selon
– la vitesse de croissance – la vascularisation – la taille
• Pronostic vital en jeu : conséquences hémodynamiques d’une FAV géante : insuffisance cardiaque, anasarque
• Retentissement urinaire • Césarienne programmée
Surveillance par toucher rectal et AFP tous les 3 mois pendant 3 ans A 3 ans 3 mois : réascension du taux d’AFP 330 ng/ml
Chimiothérapie 5 ans de recul Va bien sauf encoprésie
• Séquelles fonctionnelles Urinaires et digestives • Séquelles cosmétiques
Diagnostic pré et post natal de lymphangiome kystique Intervention à 7 mois Tératome mature + 18 mois: Récidive = élévation de l’AFP sans image décelable 3 VBP Va bien avec 4 ans de recul
Tératome sacro coccygien endo pelvien
• T. du sillon interfessier • s. de compression pelvienne (f.endopelvienne) rétention d’urine, constipation • s. neurologiques - compression médullaire (méta vertébrales) - radiculaires • surveillance biologique d’un tératome néo-natal 50 % des cas sont métastatiques
Tumeurs sacro-coccygiennes Malignes Circonstances de découverte
• diagnostic biologique : AFP + ( c° nourrisson : nécessité de plusieurs dosages pour vérifier l’augmentation des taux sériques) • difficultés de la chirurgie, car tumeurs souvent mal limitées -> chirurgie initiale : INUTILE ET DELABRANTE Æ chirurgie après CHIMIOTHERAPIE ++ (RC bio) exérèse du résidu tumoral emportant le coccyx
Tumeurs sacro-coccygiennes Malignes
Registre nord-américain (1980-1993)- 327 garçons
Circonstances de découvertes
Masse scrotale indolore (87%)
Douleurs (5%) Hydrocèle (2%)
Autres (2%) Non précisé (5%)
Tumeurs du testicule prépubère Registre nord-américain (1980-1993)- 327 garçons
Tumeur vitelline (TGM) (63%)
Tératome (14%)
T du stroma (8%)
Gonadoblastome (1%)
RMS paratestic. (6%) Leucémie/lymphome (1%)
TGM Testiculaire principes de la chirurgie
• orchidectomie par voie inguinale avec ligature haute du cordon (étude
de la recoupe du cordon) • pas de curage ganglionnaire lombo-
aortique initial
~ 18 mois: tumeur vitelline, découverte précoce, localisée, très bon pc Æ chirurgie initiale: orchidectomie par voie inguinale avec ligature haute du cordon . Biopsie par voie scrotale contre-indiquée
TGM testiculaires
~ 15 ans : tumeur mixte, métastatique pc réservé = forme de l'adulte (Tératome : non bénin)
Echographie scrotale: masse kystique intratesticulaire gauche
Scanner abdominal : normal
AFP et HCG: normales
1 an
Absence de gonade à Droite
Gros testicule gauche indolore
Remerciements à Frédéric Auber
Exploration chirurgicale:
Coelioscopie + abord inguinal droit : pas de testicule droit
Exérèse conservatrice de la tumeur testiculaire gauche
Tumeurs ovariennes
• Tumeurs bénignes 75 à 90 % ?? • Tumeurs malignes 10 à 25 % ?? Fréquence des tumeurs bénignes ?? (Testicule : Tumeurs malignes: 50 à 70 %)
Tumeurs ovariennes bénignes
– Tératomes matures – Tumeurs épithéliales: cystadénomes
• Séreux • mucineux
• Les kystes fonctionnels ne sont pas des tumeurs!
Tumeurs ovariennes malignes
• Tumeurs germinales malignes (TGM) – Séminome (ou dysgerminome) – TGM non séminomateuses
• Sécrétantes (AFP, HCG) • Non sécrétantes
• Tumeurs des cordons sexuels – T de la granulosa juvénile – T de Sertoli/Leydig
• Localisations secondaires (lymphome, neuroblastome) • Gonadoblastomes (Æ séminome)
TGM : localisations fréquence age moy histo GONADIQUES Testicule 29 % 18 m T vitel. 15 a T mixte Ovaire 22 % 12 a T mixte EXTRA GONADIQUES Sacrococcygienne 18 % 2 a T vitel. Thorax 5 % 7 a T mixte Autres 4 % CEREBRALES pinéale, supra-sell 22 % 12 1/2a séminome T mixte
Tumeurs ovariennes en chirurgie pédiatrique
Circonstances de découvertes
Douleurs abdominales aigües (56%)
Masse pelvienne (22%)
Découverte fortuite (11%)
Dg prénatal (5%) Douleurs abd chroniques (4%)
Sg endocriniens (4%)
Tumeurs ovariennes
• ASP (calcifications, ossifications …) • Echographie ± scanner • Marqueurs tumoraux ($FP – HCG –
oestradiol, inhibine B, ACE, CA 125, CA 19,9)
Les examens complémentaires indispensables préopératoires même en urgence
Tumeurs ovariennes
• Exploration de TOUTE la cavité péritonéale • Prélèvement d’ascite pour cytologie/washing • Recherche de localisations épiploïques ou
péritonéales • Aspect de la tumeur
– Encapsulation,végétations – Rupture – Adhérences aux organes de voisinage…
• Aspect de l ’autre ovaire (± biopsie)
L’ intervention en urgence (1)
La voie d’abord : coelioscopie • Coelioscopie exploratrice : OUI
– meilleure exploration du péritoine, de l’étage susmésocolique, de l’ovaire controlatéral…
• Coelioscopie thérapeutique : NON – JAMAIS de ponction « tumorale » sous coelio un kyste
fonctionnel ne devrait pas être opéré! – JAMAIS de tumorectomie sous coelio SAUF T < 5 cm: ovariectomie/annexectomie – endobag –
pas de morcellement de la T
La voie d’abord : laparotomie
• Ponction évacuatrice PROTEGEE d’un liquide tumoral (champs +++, aspirateur double voie)
• Extériorisation de l’annexe pour pratiquer le geste chirurgical adéquat
Tumeurs ovariennes
• Tumeur essentiellement kystique, bien encapsulée, sans végétations
• Ossifications radiologiques (tératome)
L’ intervention en urgence (2) : Eléments en faveur d ’une tumeur bénigne
Chirurgie conservatrice : tumorectomie avec conservation ovarienne
(Risque de récidive controlatérale : 10%)
Tumeurs ovariennes
• Ascite hémorragique • Tumeur essentiellement solide, avec végétations • Extension locorégionale, nodules péritonéaux
L’ intervention en urgence (3) : Eléments en faveur d ’une tumeur maligne
Jamais de chirurgie mutilante annexectomie voire simple biopsie
AFP pré-op : 291 ng/ml
• Anatomie pathologique – Tératome immature de grade 3 – Tératome mature pluritissulaire – Pas de tumeur vitelline
Chimiothérapie post op des TGM de risque standard (3 cures de VBP)
Pediatric ovarian malignancy presenting as ovarian torsion: incidence and relevance
Oltmann et al, J Pediatr Surg 2010,45,135-9
• 114 torsions ovariennes – 4 T malignes (3.5%) (1 T mucineuse
borderline, 1 granulosa juv, 1 séminome) tous stade 1
– 26 T bénignes (28%) • Revue de la littérature: 707 torsions
– T malignes 1.8%
Pediatric ovarian malignancy presenting as ovarian torsion: incidence and relevance
Oltmann et al, J Pediatr Surg 2010,45,135-9
• Conclusion: la détorsion simple est possible avec – surveillance échographique et clinique – Réopération des masses persistantes
• Question: ce délai de quelques semaines peut il avoir un impact pronostique en cas de progression tumorale ?
Un autre exemple
• 14 ans réglée (DR 2 semaines auparavant) • pas d’antécédents • Douleurs pelviennes depuis 5 jours,
intermittentes puis permanentes avec pollakiurie
• Examen: abdomen dépressible, sensible FID, pelvis, pas de masse palpée
Biologie
• NFS : Hb = 10,5 g/dL • AFP et HCG normaux • CA 125 : 61 UI/L (N< 35) ; ACE et CA 19.9
normaux • Inhibine, AMH, Oestradiol, FSH, LH :
normales
Tumeurs des cordons sexuels
• Tissu interstitiel gonadique à fonction endocrine
• Sécrétion d’androgènes ou d’œstrogènes • Tumeurs de la granulosa juvenile • Tumeurs de Sertoli-Leydig • Thécomes
Tumeurs de la granulosa
• 5 % des cancers de l’ovaire chez l’enfant • Forme juvénile • Borderline, potentiel malin • 5 % bilatérales
Clinique (1)
• 80 à 90 % puberté précoce : thélarche, ménarche, pubarche, accélération vitesse de croissance staturale
• Hyperandrogénie : acné, hirsutisme, clitoridomégalie
• Chez enfant pubère : troubles du cycle menstruel
Examens complémentaires
• Biologie - Sécrétion œstradiol, inhibine et AMH - FSH et LH effondrées - Marqueurs tumoraux pour le diagnostic
et le suivi • Anapath : tumeur solide multicavitaire
Traitement
• Tumeur localisée : chirurgie d’exérèse complète
• Tumeurs disséminées : chimiothérapie post-opératoire
-Extension loco-régionale svt importante au dg - Tumeurs mixtes secrétantes - Association au syndrome de Klinefelter
• situation respiratoire initiale parfois précaire • intérêt du dg biologique --> chimiothérapie initiale
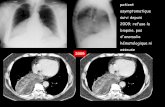
Tumeurs médiastinales
• Vagin : métrorragies • Rétropéritoine ou abdomen • Orbite Joue Cou Thyroïde Sphénoîde
Autres localisations : RARES ou anecdotiques
TGM du vagin
• Biopsie initiale par vaginoscopie • Pas de chirurgie mutilante • Après chimiothérapie : enlever le résidu
(les biopsies ne suffisent pas) par voie – Abdominale pour les T de la moitié sup du
vagin – Périnéale pour les T de la moitié inf
PROTOCOLE TGM 95
3 groupes thérapeutiques selon - qualité de la résection initiale - taux initial d'DFP - présence de métastases
Nouveau protocole TGM 2013…
• Qualité de l’exérèse initiale • Facteurs de risque
– AFP > 10 000 – Age > 10 ans (TGM testiculaires et
extragonadiques: médiatin +++) – Métastases
• Désescalade thérapeutique (moins de CT) pour certains groupes
• CHIRURGIE - pas de chir. initiale à visée dg, sauf urgence - pas de chir. mutilante d’emblée • CHIMIOTHERAPIE efficacité des sels de platine +++ expérience de l’adulte • PAS DE RADIOTHERAPIE sauf cas particulier: curiethérapie, vagin
TGM SECRETANTES principes thérapeutiques
• Si la tumeur est localisée et qu’une chirurgie complète non mutilante paraît possible Æ CHIRURGIE INITIALE ( T testiculaires + ovariennes) • Si exérèse complète d’une T. localisée (pSI) (quelque soit le taux d’AFP) Æ PAS DE TRAITEMENT COMPLEMENTAIRE avec surveillance stricte des marqueurs et négativation dans les 3 mois
TGM SECRETANTES : STRATEGIE Tt
Chirurgie initiale
Chirurgie après chimiothérapie Si chirurgie initiale
• Si absence de résidu pas de vérification chirurgicale • Si reliquat tumoral exérèse du résidu, complète si possible après normalisation des marqueurs, sinon chimio de 2e ligne avant chirurgie
Chirurgie après chimiothérapie Si absence de chirurgie initiale
Toujours faire l’exérèse de l’organe atteint même si absence de résidu
• T sacrococcygiennes : exérèse du coccyx • chirurgie non mutilante • pour les métastases : exérèse des résidus • T testiculaires : pas de lymphadenectomie
complète systématique
Survie de l'ensemble des patients
2102950691001401872929506795135187
0.00
0.20
0.40
0.60
0.80
1.00
0 1 2 3 4 5 6 7 8Années
survie globalesurvie sans evenement
recul médian: 5 ans
A risque
91% 90%
EFS selon la localisation
15915182840573122129374557
691419334611256111727
0.00
0.20
0.40
0.60
0.80
1.00
0 1 2 3 4 5 6 7 8Années
testisovairesSCautres
A risque
98% 90%
81% 88%
Conclusion (1) La majorité des patients ayant une TGM est
actuellement guérissable, • certains par chirurgie seule (intérêt de la fiabilité
des marqueurs) • les autres par l'association - d'une chimiothérapie utilisant le cisplatinum et adaptée au stade et à l'DFP et - d'une chirurgie "non mutilante" (intérêt de la
différer après la chimiothérapie)