DU de prise en charge des Urgences Médico...
Transcript of DU de prise en charge des Urgences Médico...
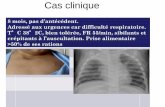
Anémie et transfusion
DU de prise en charge des Urgences Médico-Chirurgicales
Université Paris Descartes
Farhad HESHMATI, MD, PhD
Cochin,7 Décembre 2016
Transfusion en Urgence
Agir très vite
Situation de catastrophe
Situation d’urgence
Urgence vitale immédiate
Urgence Vitale
Urgence relative
Transfusion en situation de catastrophe
Information des centres de transfusions
EFS
« Armé »
Evaluation des besoins
Acheminement (CGR et matériels)
Transfusion sur place, dans l’ambulance, à l’hôpital
Transfusion par pompe
CGR O négatif sinon positif
Transfusion en urgence
3 niveaux d’urgence définit par les recommandation de l’ansm
Urgence vitale immédiate (UVI)
Urgence Vitale (UV)
Urgence relative (UR)
Transfusion en urgence
Type d’urgence
Délais de transfusion
Attente de résultat
Attente de résultat
Groupe sanguin à transfuser
Groupe sanguin à transfuser
ABO RAI CGR Plasma
UVI Aucun Non Non O – sinon +* AB
UV > 30 min Oui Non Iso groupeou compatible
Iso groupeou compatible
UR > 2 à 3 h Oui Oui Iso groupeou compatible**
Iso groupeou compatible
* :O sans hémolysine
** : Compatibilisé si nécessaire
Dépôt du sang
Lieux : Bloc opératoire et obstétrique
Contenu : CGR O négatifs
Gestion : par les EFS
Transfusion en cas de UVI
Il faut prélever le groupe et la RAI avant
Suivie par transfusion iso groupe dès la réalisation de groupage
Définition de l’anémie
Hb < normale pour l’âge et le sexe
Hb < 13 g/dl chez l’homme
Hb < 12 g/dl chez la femme
< 10,5 g/dl chez la femme enceints
Hb < 14 - 18 g/dl chez le nouveau-nés
(g/dl)
8
Hématocrite : (%)Représente le volume occupé par les GR dans le sang total
Volume globulaire moyen :VGM = Htc x 10 / nb GR (fL = femtolitre [10-15])Représente la « taille » de l’hématie
Concentration corpusculaire moyenne en hémoglobine :la quantité d'hémoglobine contenue dans 100 ml d'hématies.
CCMH = Hb / Hte (gr/dl)
Teneur globulaire moyenne en hémoglobine :Représentent le « contenu » en hémoglobineTGMH = Hb x 10 / nb GR (pg = picogramme [10-12])
PLASMA
GR
L’Htc et le calcule des constants érythrocytaires
Valeurs usuelles
AgeNouveau-né
7 jours 14 jours 1 mois 3 mois 1 an 3-6 ans 6 -12 ansAdulte (homme)
Adulte (femme)
Hémoglobine (g/dl) 18,5 ± 3 17,5± 2,5 16,5 ± 2 14 ± 1,5 11 ± 1 12 ± 1 12,5 ± 1 13,5 ± 1 15 ± 2 14 ± 2
Erythrocytes (1012/l)5,1 ± 1 5 ± 1 4,9 ± 0,5 4,2 ± 0,5 3,8 ± 0,5 4,5 ± 0,5 4,6 ± 0,7 4,7 ± 0,7 5,2 ± 0,7 4,6 ± 0,6
Hématocrite (%) 57 ± 0,10 55 ± 0,10 52 ± 0,05 45 ± 0,05 35 ± 0,05 36 ± 0,03 37 ± 0,03 40 ± 0,05 47 ± 0,05 41 ± 0,05
VGM 110 ± 10 108 ± 10 105 ± 10 102 ± 5 90 ± 5 78 ± 6 81 ± 6 86 ± 7 90 ± 10 90 ± 10
(fl)
CCMH 33 ± 3 33 ± 3 33 ± 3 33 ± 3 33 ± 3 34 ± 2 34 ± 2 34 ± 2 34 ± 2 34 ± 2
(g/dl)
TCMH (pg/cellule) 34 ± 3 34 ± 3 32 ± 4 32 ± 4 30 ± 5 27 ± 4 27 ± 3 29 ± 3 30 ± 2 30 ± 2
D’après Dallman, Hinchliffe et Oski
10
Le nombre de globules rouges importe peu
• Nombre de GR• Taux d’hémoglobine• Hématocrite
Les trois paramètres de mesure des GR
Nb GR : NHb : NHte : N
Nb GR : N ou Hb : Hte :
Anémiemicrocytaire
Nb GR :
Hb : NHte : NMacrocytosesans anémie
Exceptions
L’Hb est le reflet de la masse globulaire sauf si:
Hémoconcentration: Hb surestimée
Hémodilution: Hb sous estimée (grossesse, splénomégalie volumineuse, syndrome d’hyper viscosité…)
Au début d’une hémorragie aigue
proérythroblaste (pro-EB)
EB. basophile
EB. basophile
EB. polychromatophile
EB acidophile (énucléation)
réticulocyte
hématie 24 à 48 H
24-48 H
BFUE, CFU-Emécanisme 1
aplasie, envahissement
mécanisme 2
érythroblastopénie
mécanisme 3 : défaut de
synthèse de l’Hb
mécanisme 4 : défaut de
synthèse de l’ADN
mécanisme 5
dysérythropoièse
cellules souches
hémolyse
physiologique
120 j
anémie régénérative anémie arégénérative
VGM NL
VGM
VGM
Mé
ca
nis
me
s d
es
an
ém
ies
mécanisme 6
raccourcissement de la durée de
vie des GR (hémolyse, hémorragie)
Classification des anémies
Définir les caractéristiques de l’anémie
VGM (micro, normo, mcro cytaire)
CCMH (hypo, normo chrome)
Réticulocytes >150 G/L= anémie régénérative = cause périphérique
Réticulocytes <100 G/L= anémie non régénérative = cause centrale
Classification des anémiesHb < 12 g/dl (F)
ou < 13 g/dl (H)
Anémie
VGM < 80 µm3
CCHM < 32 %
Anémie microcytaire
hypochrome
VGM > 80 µm3
Réticulocytes 150 G/L
Anémie normo ou macrocytaire
Régénérative
VGM > 80 µm3
Réticulocytes < 100 G/L
Anémie normo ou macrocytaire
Non régénérative
15
CONDUITE A TENIR TECHNIQUE DEVANTUNE ANEMIE NORMO / MACROCYTAIRE
Vérifier le prélèvement + Réticulocytes
100 G/L= tendance REGENERATIVEHémolyse/hémorragieURGENCE+++
<80 G/L= tendance AREGENERATIVE
Regarder les globules rouges+++ Regarder les globules blancs+++
Paludisme?Schizocytes?Drépanocytes?Sphérocytes, elliptocytes? Etc…
Cellules anormales circulantes?Anomalies morphologiques des PN?
16
Plasmodium falciparum
Anémies régénératives: 4 urgences diagnostiques
Crise drépanocytaire hmz S/S, double htz S/C (cibles)
Hémighosts: déficit en G6PD Schizocytes: MAT (PTT)
Avec thrombopénie++Sans thrombopénie
17
Autres anémies régénératives constitutionnelles et acquises
Acanthocytose Echinocytes Elliptocytose
Hémoglobinose CSphérocytoseStomatocytose
3 causes de CCMH > 37 g/dL VRAIE
18
Les anémies microcytaires
Hb VGM
Réticulocytes non (le plus souvent)
Anémie inflammatoire
Carenceen fer
+ causes rares …
Thalassémie
Nbre GR
+/- régénératives
Anémie microcytaire hypochrome
Fer
CTF
Fer
CTF Nle ou
VS
CRP
Fer
CTF
VS Nle
CRP Nle
Fer Nl
CTF Nle
Carence
martiale
Inflammation Défaut de synthèse
ou perte protéique
+
Carence martiale
Electrophorèse
de
l’hémoglobine
Fer sériqueCTF transferrine
V.S. - C.R.P.
21
Hb VGM
Réticulocytes non
Déficit enfolates ou
vitamines B12
Autres causes :Myélodysplasie
Ethylisme
Echinocytes,bilan hépatique
Insuffisancethyroïdienne
TSH
Synthèse: anémies macrocytaires arégénératives
Frottis sanguin, MyélogrammeDosages vitaminiques
22
Synthèse: anémies normocytaires arégénératives
Hb
VGM NRéticulocytes non
Fausse anémie par hémodilution :• Grossesse• Splénomégalie +++• Ig monoclonale
Insuffisance rénale sévère
(créat > 150 µmol/L)
Anémieinflammatoire
Hypothyroïdie
En dehors de ces causes et si éléments d’orientation: PN , Plq , myélémie, réticulocytes très bas, etc..
Erythro-blastopénie
Aplasie Myélo-fibrose
Myélo-dysplasie
Envahissementmédullaire
•Leucémies aiguës•Lymphomes•Métastase
DIAGNOSTIC DES ANÉMIES NORMOCYTAIRESOU MACROCYTAIRES RÉGÉNERATIVES
SIGNES CLINIQUES ET BIOLOGIQUES DE L’HEMORRAGIE OU DE L’HYPERHEMOLYSE
Anémie aiguëhémorragique
Anémie hémolytiqueBilirubine
Hapto
Anémie arégénérativeen cours de réparation
Hémolyse d’origine corpusculaire
• anomalies de membrane• anomalies enzymatiques• anomalies de l’hémoglobine• maladie de Marchiafava-Micheli
Hémolyse d’origine extra-corpusculaire
• infectieuse• toxique• mécanique• immunologique
Anémie hémolytique mécanique (< 12 à 13 g/dL)
- HELLP Sd
- CAPS
- HTA malignes
- Cancers
- Greffes
MICROANGIOPATHIES THROMBOTIQUES
Autres entités
Défaillances d’organe de sévérité variable
Thrombopénie périphérique (< 150x109/L)
PTT SHU
Héréditaires
Acquis
secondaires
« idiopathiques »
Post-diarrhéique
Atypique
4 cas / million hab /an
2-4 cas / million hab /an
LDH, Haptoglobine effondré, Bilirubines
, créatinine
MAT diagnostiquée = traitement en urgence +++
EP 60 ml/kg plasma quotidiens++++ folates
+ Réanimation
± Steroïdes
Tsf plaquettes = 0
Traitement des MAT en 2015
Réponse
Normalisation plaquettes
en 2 à 4 jours
Décroissance progressive
des EP puis arrêt
Absente ou insuffisante
vers J5
PTT:
Rituximab
SplX - Endoxan
SHU
atypique:
Eculizumab
Traitement des MAT en 2016
Ne pas transfuser en CP (aggravation) sauf :
Hémorragie
Gestes invasifs (pose de KC pour des EP)
Dans ces 2 cas, faire des transfusions de plasma avant et après transfusion en CP
Produits sanguins Critères de choix des transfusions
Définition des besoins immédiats ou prévisionnels
Antécédents du patient et consignes transfusionnelles
Caractéristiques et qualifications des PSL
Prévention des risques infectieux et immunologiques
Contraints organisationnelles et réglementaires
Transfusion des PSL
Importance du déficit
Retentissement physiopathologique
Contexte clinique du patient
Effets secondaires possibles
Caractéristiques de CGR
Hématocrite: 59,2 ± 3,1
Contenu en hémoglobine: mentionné sur l’étiquette du CGR : 55,1 ± 7,4 g
Volume :mentionné sur l’étiquette du CGR : 284 ± 28 ml
Contenu en leucocytes: réglementairement <1 106 GB par CGR médiane 0,05 106
CGR : posologie
N°CGR = (VST/100)(Hbd-Hbi)/QHbCGR
VST : volume sanguin total (femme 70 ml/kg, homme 75 ml/kg)
Hbd : Hb souhaité, Hbi : Hb initial, QHbCGR : quantité de l’Hb par CGR
Exemple : femme de 70 kg avec 5 gr/dl de l’Hb (à remonter vers 8 gr/dl) N°CGR = (70x70/100)(8-5)/50 =2,94 CGR
Ou : 1 gr d’Hb par CG = 8-5 = 3 CGR
Chez l’enfant 4 ml de CGR par Kg = augmentation d’1 gr de l’Hb
Quantité de CGR à transfuser = minimum nécessaire Sujet normal : (Hb à 6-8 gr/dl)
Sujet âgé, coronarien, Insuffisance cardiaque ou respiratoire, médicaments bradycardiants : (Hb à 10 gr/dl)
Posologie de CGR : Restrictions
Insuffisance cardiaque, rénale, sub OAP
Anémie chronique à VST conservé
Refus de patient
CGR Transformations et qualifications
Transformations : Déplasmatisation
Irradiation
Cryoconcervation
Préparation pédiatrique
Qualifications : Phénotypé
CMV négatif
Compatibilisé
P S : la déleucocytation est systématique
CGR Déplasmatisé
Élimination du plasma & lavages successifs
Indications
Antécédents de réactions anaphylactiques majeures
Déficit en IgA (avec présence d’Ac anti IgA)
Antécédents de réactions allergiques répétés
CGR Irradié
Exposition au rayon ionisant (25 à 45 grays)
Blocage de multiplication des lymphocytes et prévention de la GvHD
Le délai d’utilisation après irradiation doit être le plus court possible, notamment en néonatologie (libération de potassium)
Depuis Aout 2015 délai réglementaire maximal 14j après irradiation
CGR Irradié :Indications formelles
Patients porteurs d'un déficit immunitaire congénital cellulaire
Don dirigé intrafamilial, quel que soit le degré de parenté entre donneur et receveur
Avant (7 jours) ou pendant un prélèvement de CSH
Auto greffe de CSH , dès le début du conditionnement et pendant au moins 3 mois après autogreffe
Allo greffe de CSH du conditionnement discussion sur le délai
CGR Irradié :Indications recommandés
Patients traités par analogues des purines et pyrimidines (fludarabine, pentostatine, Cladribine, Clofarabine, ,,) jusqu’à 1 an après l’arrêt du traitement
Patients traités de façon répétée par SAL ou par anti CD52 ou par Ac monocanaux suppresseurs des T
CGR unité pédiatrique
Division d’un CGR en plusieurs
Volume adapté : > 100 ml
Hb : 25 à 45 g
Htc : 60 à 80 %
Limite le nombre de donneur pour un même enfant
CGR Phénotypé : Indications
Patients allo-immunisés
Prévention de l’allo-immunisation
Obligatoire
Femmes
Patients allo-immunises
Avant la transplantation
Recommandé
Transfusion chronique
Drépanocytose
Phénotypé K et Rh
femmes, de la naissance jusqu'à la fin de la période procréatrice;
patients chroniques et transfusions itératives de CGR
Myélodysplasies
Hémoglobinopathies
patients présentant un groupe sanguin rare.
CGR CMV négatif : indications
Prévention de l’infection à CMV chez :
Allogreffés de CSH, greffe hépatique (donneur/receveur CMV nég)
Receveur de greffe de poumon
Nouveau-né de mère CMV nég
Femmes enceinte séronégative
Il n’y a pas lieu de prescrire “ CGR CMV nég”, quelque soient le terrain, l‘age ou la pathologie,
CP (irradiation systématique)
CSP : 0,5 x 10 11
CPA : > 4 CSP Peut être Phénotypé
MCP
Plaquettes viro-atténués
Posologie : Adulte :1 unité/10kg
Enfant : 1 unité/5kg
Plasma
Plasma cryo desséché (Armé)
PFC :
PVA
PVA SD (Octaplas G)
PVA BM (interdit en France)
PVA amotosalem (IA)
PVA Riboflavin (non disponible en France)
Plasma sécurisé par quarantaine (60 jours)
Comment transfuser ?
Informer le site transfusionnel
Bilan pré-transfusionnel
Prescription
Vérifications avant la transfusion
Surveillance de la transfusion
Traçabilité
Bilan pré transfusionnel
Groupe ABO-D Pheno RH-Kell 2 déterminations par 2 IDE différents
RAI (< 3 jours, 21 jours pour la première transfusion)
Promouvoir la prolongation de la RAI négative à 21j en l’absence d’épisodes immunisants dans les 6 derniers mois
Sérologies virales (HIV, HCV), Ne jamais effectuer les 2 déterminations au
cours de la même ponction veineuse
Contrôles pré transfusionnels
1 - Contrôle de conformité des PSL à réception identification du destinataire des PSL +++ vérification des conditions de transport, intégrité des PSL vérification de la conformité des PSL avec la prescription
2- Préparation de l’acte transfusionnel vérification de l’information du patient, sérologies pré-
transfusionnelles vérification du dossier transfusionnel : carte de groupe, RAI
3- Le contrôle ultime pré-transfusionnel en présence du patient identité du receveur +++ concordance des identités +++ vérification du PSL (aspect, péremption) épreuve ultime ABO
Tracabilité
Traçabilité (lien
don/produit/receveur, enquêtes descendantes ou ascendantes). Elle est obligatoire.
Suivi et l'information des patients
transfusés : (Obligatoire) (HCV à lAP-HP).
Incident transfusionnel
Signaler > 8h (obligatoire )
au correspondance d’hémovigilance
Rédaction de FIT
(fiche d'incident transfusionnel)
et classement en 4 degrés de gravité
Coordonnateurs régionaux DRASS,EFS
Incidents transfusionnels immunologiques
par incompatibilité érythrocytaire Incidents immédiat : Hémolyse aiguë intra-vasculaire
Incident retardé Transfusion inefficace
Incident retardé Symptomatiques
Syndrome de frisson hyperthermie
Incidents allergiques et anaphylactiques
GVHD post-transfusionnelle
Œdème lésionnel de poumons « TRALI »
purpura post transfusionnels
Incidents transfusionnels infectieux
Contamination bactérienne
Transmission des viroses
HIV, HBV, HCV, CMV, autres
Transmission des parasites
Paludisme, toxoplasmose
Transmission d’autres agents transmissibles
Incidents circulatoires
Surcharge circulatoire
OAP (TACO)
Intoxication au citrate
Complications de transfusion massive
Dilution (plaquettes, facteurs de la coagulation)
Surcharge en Fer
Hémochromatose