BPCO
description
Transcript of BPCO

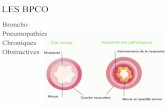
BPCO
FMC Ambroise Paré

EPIDEMIOLOGIE

• 44 millions de personnes dans le monde• 2,6 millions de personnes en France (prévalence 4,5%)
• 6ème cause mondiale de décès en 1990 3ème cause mondiale de décès et 5ème cause de handicap en 2020
• 100 000 insuffisants respiratoires chroniques
• 20 % de femmes en 1993 40 à 45 %aujourd’hui

INTERROGATOIRE

• Tabagisme:- âge de début-quantité: nb de paquets X années
- tabagisme passif- cannabis
• ATCD familiaux respiratoires
• ATCD respiratoires dans l’enfance: asthme, bronchiolites, infections pulmonaires

Professions à risque à rechercher
Secteur professionnel Excès de TVO et/ou BC
Déclin accéléré du VEMS
Relation dose-effet mesurée ou évaluée
Excès de mortalité par BPCO
Secteur minier +++ +++ +++ ++
Bâtiment – Travaux publics ++ + + +
Fonderie – Sidérurgie ++ ++ + +
Textile (coton) +++ ++ ++ -
Milieu céréalier (silos) ++ ++ ++ -
Production laitière ++ ++ + -
Elevage de porcs ++ ++ ++ -
Travail du bois + + + -
Soudage + - + -
Cimenterie + + + -
Usinage métaux + + + -
+++ Fort niveau de preuve : plusieurs études scientifiques de qualité, résultats concordants++ Niveau de preuve modéré : études peu nombreuses, résultats concordants+ Niveau de preuve limité : peu de données ou résultats contradictoires- Pas de preuve : données négatives ou absence de donnéesAmeille J. et al. La bronchopneumopathie chronique obstructive professionnelle : une maladie méconnue. Rev Mal Respir 2006 ; 23 : 13S119-13S130

Signes cliniques

• Toux et expectorations chroniques
• Dyspnée d’effort hyperinflation dynamique myopathie ( sédentarité, dénutrition, corticothérapie
orale, stress oxydant) HTAP
• Déformation thoracique en tonneau, respiration lèvres pincées, cyanose
• Auscultation: diminution du murmure vésiculaire, crépitants de début d’inspiration, ronchi et sibilants auscultatoires

Inspection

Comment évaluer le handicap chez le BPCO ?
1. La dyspnée2. La tolérance à l’effort3. Le score BODE

Vous êtes essoufflé, mais comment ?
A - 16
Echelle de Sadoul

Dyspnée : mal corrélée au VEMS
GRADE MRC
VE
MS
(%
)
543210
140
120
100
80
60
40
20
0

Corridor 30 mètres
Consigne : Marcher pour parcourir la plus grande
distance possible en 6 min. Peut s’arrêter.
Pas d'encouragement mais temps indiqué chaque
min.
Méthode
Test de marche de 6 minutes

Résultats moyens
Homme 60 ans : 580 m ± 150 m (6 km/h ± 1,5)
Femme 60 ans : 490 m ± 140 m (5 km/h ± 1,4)
Sujet normal : 5 m/anBPCO : 25-40 m/an

BODE Index
B BMI O Obstruction bronchique D Dyspnée E Capacité d’Exercice
(TDM-6)
Celli et al., NEJM 2004

Items Points
0 1 2 3
BMI (IMC) < 21 ≥ 21
VEMS ≤ 65 50-64 36-49 ≥ 35
MMRC 0-1 2 3 4
Distance TDM6 ≥ 350
250-349
150-249
≤ 149
B
O
D
E
BODE Index Cotation

Celli et al., NEJM 2004,350:1005-12
BODE index et survie
Quartile 1 : score 0 à 2Quartile 2 : score 3 à 4Quartile 3 : score 5 à 6Quartile 4 : score 7 à 10

DEPISTAGE

Le PIKO 6 ou le NEO 6
– Mesure un rapport entre le volume expiré en 1 sec/ volume expiré en 6 sec, cela s’approche d’un rapport VEMS/CVF
– bon moyen de dépistage de l’obstruction bronchique

Le PIKO 6 ou le NEO 6
• Zone verte= VEMS/VEM6 > 80 % : pas d’obstruction bronchique
• Zone jaune= VEMS/ VEM6 70 à 80 %: zone douteuse
• Zone rouge= VEMS/VEM6 < 70 % : obstruction bronchique

La spirométrie

La Spirométrie 1) Mesure de la capacité vitale lente (CVL)
Spiro
mét
rie Pléthysmographie

La Spirométrie
2) Le rapport de Tiffeneau: VEMS/CVL– Définition de l’obstruction bronchique : Tiffeneau
< 70

La Spirométrie
• Le rapport de Tiffeneau: VEMS/CVL– Définition de l’obstruction bronchique : Tiffeneau
< 70– Etiologies du TVO:
• Asthme (TVO réversible)• BPCO• DDB• Bronchiolites..

La Spirométrie
• Et le DEP?– Mesure un débit, ne permet pas de diagnostiquer
l’obstruction bronchique

La Pléthysmographie

La Pléthysmographie
• Mesure les volumes non mobilisables– CPT, VR ( + CVL, CRF, VRE, VRI…)
• Permet de définir– Le trouble ventilatoire restrictif: CPT < 80%,
Tiffeneau conservé– La distension : CPT > 120%, et VR/CPT> 30%

Trouble ventilatoire restrictif CPT diminuée
• Aspect de la courbe débit-volume

Trouble ventilatoire restrictif CPT diminuée
Pb de Paroi:• Cyphoscoliose• Atteinte neuromusculaire
(paralysie phrénique…)• Epanchement pleural• Douleur• Obésité…
Pb de Poumon:• Exérèse
(pneumonectomie..)• Pneumopathie
interstitielle (Fibrose pulmonaire idiopathique…)

• Le trouble ventilatoire mixte: TVO+TVR

• Le trouble ventilatoire mixte: TVO+TVR
– Tiffeneau <70, CPT< 80%– Par exemple:
• BPCO et pneumonectomie• Asthme et sarcoïdose…

Quand faire des EFR?
• Bilan de toux chronique• Bilan de dyspnée d’effort• Bronchites à répétition• Anomalies auscultatoires
Et tabagisme > 20 PA

Intérêt des EFR
• Diagnostic• Diagnostic de sévérité• Pronostic• Suivi évolutif

Test de réversibilitéRéalisation d’une spirométrie, inhalation d’un bronchodilatateur puis contrôle de la spirométrie minutes après.
Réversibilité = augmentation du VEMS de 12 % par rapport à la valeur théorique ou de 200 ml = ASTHME

Autres examens

• RP: – recherche de signes de BPCO: distension
thoracique, hyperclarté des apex, sd bronchique, parfois normale
– recherche d’une autre pathologie: opacité pulmonaire suspecte, sd interstitiel, anomalie pleurale (épanchement, pneumothorax), cardiomégalie, anomalie médiastinale

Imagerie thoracique

• TDM thorax:
– Recherche d’une embolie pulmonaire si dyspnée ou douleur thoracique brutale
– Anomalie suspecte sur la RP– Discordance dyspnée/EFR– Symptôme respiratoire inhabituel (hémoptysie,
douleur thoracique inexpliquée…)

Imagerie thoracique

• Bilan cardio: signes d’insuffisance cardiaque droite, recherche d’HTAP
• TM6• Epreuve d’effort cardiorespiratoire

Prise en charge thérapeutique

Degré de sévérité (tous : VEMS/CV < 0,7)
Éviction du (des) facteur(s) de risque ; vaccinations ; éducation
+ bronchodilatateur à courte durée d’action à la demande+ bronchodilatateur à longue durée d’action
+ association de 2 BD+ réhabilitation
+ corticoïde inhaléassocié à un bêta-2-agoniste
de longue durée d’actionsi exacerbations répétées
- ± OLDsi insuffisance
respiratoire- Envisager les
traitements chirurgicaux
I : légèreVEMS ≥ 80%
II : modérée50% ≤ VEMS < 80%
III : sévère 30% ≤ VEMS < 50%
IV : très sévère
VEMS < 30%
La classification nécessite la pratique d’une EFR
Prise en charge thérapeutique de la BPCO
DOCUMENT A USAGE INTERNE UNIQUEMENT - NE PAS DIFFUSER
Société de Pneumologie de Langue Française. Recommandations 2009 pour la prise en charge de la bronchopneumopathie chronique obstructive. Rev Mal Respir. 2010;22:522–48

Traitement : l’arrêt du tabac
• Seule mesure permettant l’arrêt du déclin du VEMS
• significative de l’excès de mortalité après 10 ans de sevrage continu

Le sevrage tabagique : une priorité
OBJECTIFS (1, 2) :
• Interrompre la progression de l’obstruction bronchique
•Retarder l’apparition de l’insuffisance respiratoire
•Prévenir et contrôler les symptômes
•Réduire la fréquence et la sévérité des exacerbations
•Améliorer la qualité de vie
•Améliorer la tolérance à l’effort et à l’exercice
Modalités du sevrage tabagique (2)
→ Proposer un accompagnement psychologique→ Intérêt éventuel des thérapies cognitivo-comportementales→ En cas d’échec, proposer une réduction progressive de la consommation de tabac→ Faire intervenir d’autres spécialistes (tabacologue, diététicien, autres) → Orientation éventuelle vers un réseau de soins en addictologie
1) D’après la SPLF. Recommandations de la Société de Pneumologie de Langue Française sur la prise en charge de la BPCO (mise à jour 2009). Rev Mal Respir 2010;27;supplément 1. 2) HAS. Guide du parcours de soins. Bronchopneumopathie chronique obstructive. Février 2012. 3) Rennard SI, Vestbo J. Natural Histories of Chronic Obstructive Pulmonary Disease. Proc Am Thorac Soc 2008;5:878–883.
1.
Déclin « naturel » du VEMS dans la BPCO (courbe de Fletcher) (3)

La recherche d’autres facteurs de risque
OBJECTIFS (2) :
• Rechercher et éliminer une exposition respiratoire, professionnelle ou non, aux autres polluants
2) HAS. Guide du parcours de soins. Bronchopneumopathie chronique obstructive. Février 2012.
1.
• Interrogatoire patients
• Identification de :
→ Silice→ Poussières de charbon→ Poussières végétales et
moisissures
• Recherche de :
→ Usage de cannabis

Traitement médicamenteux
1) D’après la SPLF. Recommandations de la Société de Pneumologie de Langue Française sur la prise en charge de la BPCO (mise à jour 2009). Rev Mal Respir 2010;27;supplément 1.12) GOLD. Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonarydisease. 2013.
2.
les principaux objectifs du traitement pharmacologique
(1)
• Prévention et contrôle des symptômes
• Réduction de la fréquence et de la sévérité des exacerbations
• Amélioration de la qualité de vie
• Amélioration de la tolérance à l’exercice
l’efficacité connue des bronchodilatateurs (1, 12)
• Amélioration des symptômes
• Amélioration de la capacité inspiratoire
• Réduction de la distension au repos et à l’effort
• Amélioration de la tolérance à l’exercice
• Réduction des exacerbations

Traitements bronchodilatateurs
Béta 2 mimétiques• CDA
– Ventoline (salbutamol)– Bricanyl (terbutaline)
• LDA – Foradil (formotérol) 2 prises/j– Sérévent (salmétérol) 2
prises/j– Onbrez/oslif (indacatérol) 1
prise/j
Antichinergiques• CDA
– Bronchodual/combivent (ipiatropium)
• LDA– Spiriva (tiotropium)– Seebri (glycopyrronium)

Traitements bronchodilatateurs
• Indications:– dès le stade II de BPCO chez des patients
symptomatiques (dyspnée, toux) – En commençant par une des 2 classes– Associer la 2 ème si l’efficacité clinique est
insuffisante – Au long cours

Et les corticoïdes inhalés ?
• En association avec un bronchodilatateur de langue durée d’action si– BPCO sévère– ET exacerbations fréquentes
• 2 molécules ayant l’AMM– SERETIDE 500 X 2/jour ( VEMS < 60 %)– SYMBICORT 400 X 2/jour ( VEMS < 50 %)

Vaccinations
• Vaccination anti-grippale annuelle
• Vaccination anti-pneumococcique (pneumo 23)
Le vaccin recommandé reste le vaccin polyosidique non conjugué 23-valent.
Il n'existe pas actuellement de données permettant de recommander la pratique de revaccinations ultérieures par le vaccin 23-valent
Recommandations HAS 2013

Comment améliorer le handicap du BPCO?
En « traitant » le VEMS
Indispensable mais efficacité moyenne
En améliorant le BODE
dyspnée, tolérance à l’effort
Correction IMC

Équipe U1046 «Muscle et Pathologies»
La réhabilitation respiratoire est un ensemble de soins personnalisés, dispensé au patient atteint d’une maladie respiratoire chronique, par une équipe transdisciplinaire.
Elle a pour objectifs de réduire les symptômes, d’optimiser les conditions physiques et psychosociales, de diminuer les coûts de santé par une stabilisation des manifestations systémiques de la maladie.
La réhabilitation : définition
Nici…Prefaut et al ATS/ERS recommandations 2006

Objectifs physiopathologiques
et cliniques du réentraînement à
l’effort
Développer la voie métabolique aérobie
Pour : Diminuer la dyspnée (part musculaire). Augmenter la tolérance à l’effort. Accroître la qualité de vie
Maladie respiratoire
Déconditionnement/Myopathie
RégressionVoie mét.aérobie
Aggravation Dyspnée(part musculaire)
Dyspnée(part respiratoire)

Comment améliorer Dyspnée et Tolérance à l’exercice ?
L’indispensable ½ heure de marche normale x 5 jours/semaine ou 20 minutes de marche rapide x 5 jours/semaine en plus des activités de la vie quotidienne. Possibilité de fractionnement par 10 minutes.
Si malade sévèreProgramme complet de réhabilitation respiratoire
Activité physique aérobie + renforcement musculaire Psychosocial : éducation pour la santé

Marquis et al. AJRCCM 2002
Survie à 5 ans
VEMS < 50%Surf.Quad.< 70cm2
VEMS < 50%Surf.Quad.> 70cm2
Surface du Quadriceps, VEMS, et survie
0 500 1000 1500 2000
0.3
0.4
0.5
0.6
0.7
0.8
0.9
1.0
Time (days)
Pro
bab
ility
of
surv
ivin
g
142 BPCO

CONCLUSION

• Dépister– Piko 6 / spiro
• Evaluer la sévérité– EFR– IMC– Dyspnée– Tolérance à l’exercice
• Traiter– Sevrage tabagique– Traitement inhalé (bronchodilatateurs +++)– Encourager à bouger
• Prévenir– Vaccinations– Traitement des exacerbations