SOIREE MEDICALE Mercredi 15 Novembre 2006 STEATOSE HEPATIQUE NON ALCOOLIQUE NASH CANCER COLIQUE :...
-
Upload
chandler-jolivet -
Category
Documents
-
view
110 -
download
2
Transcript of SOIREE MEDICALE Mercredi 15 Novembre 2006 STEATOSE HEPATIQUE NON ALCOOLIQUE NASH CANCER COLIQUE :...

SOIREE MEDICALESOIREE MEDICALEMercredi 15 Novembre 2006Mercredi 15 Novembre 2006
STEATOSE HEPATIQUE NON STEATOSE HEPATIQUE NON ALCOOLIQUEALCOOLIQUE
NASH NASH
CANCER COLIQUE : PROGRES CANCER COLIQUE : PROGRES THERAPEUTIQUESTHERAPEUTIQUES

INTRODUCTIONINTRODUCTION
NASH : partie du spectre plus large des stéatoses non alcooliques
3° hépatopathie la plus fréquenteGravité de la pathologie :
Progression vers la fibrose hépatique pour 25 à 30 % des patients
Cirrhose 10 à 15 %

7.9% population des USA->élévation des 7.9% population des USA->élévation des transaminases chroniquetransaminases chronique
CAUSES HABITUELLES D’ELEVATION CHRONIQUE DES TRANSAMINASES :
Alcool>50g:j NASH(syndrome polymétabolique) AgHBS AcVHC Ac anti noyau-anti muscle lisse-anti microsome foie et rein Alpha 1 antitrypsine (déficit alpha 1 antitrypsine) Ceruloplasmine-cuprémie des 24h(maladie de Wilson) Coefficient de saturation de la sidérophiline(Hémochromatose)

CAUSES INHABITUELLES D’ELEVATION DES TRANSAMINASES (10% DES CAS)
Affections Test diagnostique
Hyperhémolyse NFS-réticulocytes- haptoglobine Atteintes musculaires CPK
Macro ASAT Electrophorèse
Hyperthyroïdie TSH
Insuffisance surrénale Test au synacthène
Maladie coeliaque Ac anti endomysium

PHYSIOPATHOLOGIEPHYSIOPATHOLOGIE
Augmentationde l’apport
d’acides gras
Augmentationde la
lipolyse
Diminution de la synthèse
des lipoprotéines
Accumulationhépatique
destriglycérides Stéatose
Peroxydation
Cytokines
Leptine Stéatohépatite
Résistance àl’insuline
Hyperinsulinémie
Hypothèse des « deux coups » pour la stéato-hépatite-accumulation des triglycérides dans l’hépatocyte-stress oxydatif->inflammation et fibrose

Les lésions de la NASH (stéato hépatite non alcoolique) vont de la stéatose simple(lésion réversible) à la cirrhose.
Elles partagent la particularité de ressembler à une hépatopathie alcoolique et de survenir sur un terrain non alcoolique

ETIOLOGIEETIOLOGIE Obésité : 40 à 100% (IMC>30kg/m2) répartition de la
masse adipeuse(tour de taille/tour de hanche) Diabète de type II : 20 à 75 % / Hyperinsulinémie
HOMA (Homeostasis Model Assessment Of Insulin Resistance) Ins(µUI/ml)xGly(mmol/l) /22.5 (résistance >3)
Hyperlipidémie : 20 à 52 %=>syndrome métabolique IDF 2005 Obésité abdominale > ou =94 cm H,80 cm F et au moins 2 des critères suivants .Trigly >ou=1.7 mmol/l .HDL<1 mmol/l H , 1.3 mmol/l F .TA> ou =130/85 ou ++ .Glycémie à jeun> ou =5.6 mmol/l

AUTRES ETIOLOGIESAUTRES ETIOLOGIES
Médicaments : corticoïdes,tamoxifène,amiodarone,diltiazem
Nutrition parentéraleLipodystrophieMaladies métaboliques rares :
abétalipoprotéinémie

BIOLOGIEBIOLOGIE
Le plus souvent: patients asymptomatiques, hépatomégalie inconstante
Elévation des transaminases modérée (ALAT>ASAT)
Elévation modérée de la gammaGT Perturbation du bilan martial (augmentation
de la ferritine) avec concentration hépatique en fer(et rapport CHF/âge) normaux

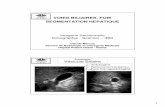
IMAGERIEIMAGERIE
L’échographie méconnaît la stéatose 1 fois sur 3
Le meilleur examen pour apprécier la stéatose est l’IRM, mais elle ne fait pas la distinction stéatose simple et stéato hépatite

DIAGNOSTIC DIAGNOSTIC PONCTION BIOPSIE FOIEPONCTION BIOPSIE FOIE
AVANTAGES
Stéatose macrovésiculaire
Inflammation,fibrose
Autres lésions
.surcharge en fer
.maladie associée
Gold standard
INCONVENIENTS
Risque mortalité 0.3% morbidité 0.03%Non renouvelable facilementFiabilité prise en défaut .variabilité échantillonnage .taille de l’échantillonCoût

Electronique spécifiqueCarte d'acquisition des ultrasonsTraitement de signal numérique
Ordinateur intégréBase de données patientsMesure de l'élasticité
DIAGNOSTIC ELASTOMETRIE DIAGNOSTIC ELASTOMETRIE
FibroScan FibroScan®®

DIAGNOSTICDIAGNOSTICMARQUEURS SERIQUESMARQUEURS SERIQUES
Simple-reproductibleValidation externeVariables faciles à doser-peu chèresPeu sensibles aux conditions de dosage

Fibrotest Actitest(VHC)Fibrotest Actitest(VHC)
Bilirubine totaleGCTHaptoglobineApolipoprotéine A1Alpha 2 macroglobuline(ALAT)

Stéato test NASH testStéato test NASH test13 marqueurs13 marqueurs
Age,sexe,poids,taille Alpha 2 macroglobuline Haptoglobine Apolipoprotéine A1 Bilirubine totale GCT Triglycérides Cholestérol N0 : pas de Nash ALAT N1 : Nash possible ASAT N2 : Nash

EVOLUTIONEVOLUTION Risque évolutif du NASH : fibrose et cirrhose YOUNOSSI(Hépatol 1999) : cirrhose cryptogénétique 5/59
(12%) patients ayant initialement une NASH RATZIU(Hépatol 2002) : 37 patients ayant une cirrhose
cryptogénétique, 27/37 sont considérées comme « post NASH » IMC >25 au cours des 10 années préalables .diagnostic plus tardif (6° décade) .sévérité comparable aux cirrhoses post virales C .CHC aussi fréquent qu’en cas de cirrhose post virale C

A qui proposer une PBF?A qui proposer une PBF? RATZIU (2000) =>
ALAT>2N Facteurs prédictifs de NASH
HTA? HOMA? => intérêt de porter le diagnostic de NASH en
l’absence de tout traitement reconnu?
Obésité IMC>28+50ans+TG > 1.7 mmol/l

RECOMMANDATIONS RECOMMANDATIONS THERAPEUTIQUESTHERAPEUTIQUES
1. CORRECTION DES FACTEURS DE RISQUE
-importance du fructose(conversion en triglycérides)
-régime hypocalorique(déficit de 500 à 1000kcal/j)
-exercice physique régulier(sensibilité musculaire à l’insuline améliorée)
-diminution consommation alcool

-traitement pharmacologique de l’obésité BMI>30kg/m2
BMI>27kg/m2+comorbidité
Orlistat (XENICAL*)
Sibutramine(SIBUTRAL*)
diminution ALAT,stéatose(écho)
augmentation Ph alc
pas d’évolution histologique
-chirurgie bariatrique
BMI>40kg/m2
BMI>35kg/m2+comorbidité

1. L2. TRAITEMENT PHARMACOLOGIQUE -hépatoprotecteur AUDC : étude négative sur amélioration
stéatose,inflammation,fibrose Lindor(Hépatology 2004)
( méthodologie discutable?) -réduction de l’insulinorésistance Thiazolinediones Pioglitazone (ACTOS*) Rosiglitazone(AVANDIA*) amélioration histologique:proglitazone+vit E versus vit E Sanyal(Hepatology 2004) mais toxicité
hépatique =>pause thérapeutique Metformine:diminution des transaminases Marchesini(Lancet 2001)

CANCEROLOGIE CANCEROLOGIE DIGESTIVEDIGESTIVE
(CANCER DU COLON)(CANCER DU COLON)

INCIDENCEINCIDENCE
Nbre cancers en France en 2000 (GCB 2004) : 161 025 H et 117 228 F Nbre cancers digestifs : 36 557 H ( 22.9%) et 25 508 F ( 21.8%) Cancer colo rectal : 36 300 cas/an (13%) Cancer gastrique : 7 000 cas/an Cancer primitif du foie : 6 000 cas/an Homme : colon-rectum* 53% foie* 14 % œsophage 10 %
estomac 10 % pancréas* 7 % Femme : colon-rectum* 66 % estomac 12 % pancréas* 12 % biliaire 5 % œsophage* 4 % foie* 4 %

PREVENTION : Dépistage du PREVENTION : Dépistage du cancer colorectalcancer colorectal
Hemoccult II : . réduction de mortalité spécifique par cancer colorectal de 14 à 18 % après 10 ans
de surveillance biennale .condition de participation d’au moins 50 % de la population .spécificité 95 à 98 % .sensibilité 50 % pour le cancer
20 à 40 % pour les polypes

Cours FFCD 28/9/2006
Classification TNM
N0 : pas de métastase ganglionnaire N1 : 1-3 métastases ganglionnaires N2 : >3 métastases ganglionnaires
Tis T1 T2 T3 T4
Sous muqueuse
Musculeuse
Séreuse
Stade I : T1-T2, N0, M0 Stade II : T3-4, N0, M0 Stade III : tout T, N1-2, M0 Stade IV : tous T, tous N, M1

Cours FFCD 28/9/2006
Cancer colorectal : pronostic
Survie à 5 ans
Stade I Stade II
90% 80%
Stade III Stade IV
40% <5%
Tis T1 T2 T3 T4
Extension à un organe adjacent

Cours FFCD 28/9/2006
Quelles recommandations ? Thesaurus 2005
Stade IIIStade III (tous T, N1 ou N2) : chimio adjuvante chimio adjuvante • FOLFOX 4, 6 mois début avant J42 • Alternatives : LV5FU2 ou FUFOL ou 5FU oral
Stade IIStade II (T3-T4, N0) : • Pas de chimio Pas de chimio en l’absence de facteur de mauvais pronostic • AlternativeAlternative : décision au cas par cas, avis éclairé du patient
en cas de : tumeur T4, perforation, tumeur peu différenciée, invasion veineuse, lymphatique ou périnerveuse, GG<12
Examen de 12 ganglions minimum
Stade IStade I (T1-T2, N0) : traitement chirurgical seultraitement chirurgical seul

Cours FFCD 28/9/2006
• Gain de survie à 5 ans # 2 à 4% • Risque du traitement : effets secondaires, mortalité <1% • Tenir compte de l’espérance de vie • Absence de preuve directe de l’efficacité de la chimiothérapie adjuvante pour les stade II avec facteurs de mauvais pronostic
Recommandations ASCO 2004 Recommandations ASCO 2004 Pas de traitement systématique Poursuite des essais cliniques
Accord éclairé du patient si traitement
Estimation du risque : http://www.mayoclinic.com/calcsGill S JCO 2004
En pratique pour les stades II En pratique pour les stades II

Cours FFCD 28/9/2006
Gain de survie obtenu avec la chimiothérapie
5FU-levamisol vs chirurgie, stade III : Moertel, NEJM 1990
Réduction du risque de récidive de 41% (p<0,0001) et de la mortalité de 33% (p>0,006)
FUFOL vs chirurgie, stade II + III : IMPACT, Lancet 1995
Réduction du risque de récidive de 35% (p<0,0001) et de la mortalité de 22% (p=0,029)
Survie sans récidive

Cours FFCD 28/9/2006
Apport de l’oxaliplatine
Réduction du risque de récidive à 3 ans (stade II et III) absolue de 5,3% (78,2 vs 72,9), relative 23% (André, NEJM 2004)
Majoration de la toxicité grade 3-4
NeutropénieNeutropénie Diarrhée Diarrhée vomissementsvomissements neuropathie neuropathie DC DC
LV5FU2LV5FU2 0,2 6,6 1,4 0,2 0,5
FOLFOX4FOLFOX4 41 10,8 5,8 12,4 0,5* ***

METASTASES HEPATIQUES
CCR
RESECABLES D'EMBLEE 10 à 20%
NON RESECABLES 80 à 90%
R. Adam et al, Annals of Surgical Oncology, 2001

Stratégies OncochirurgicalesStratégies Oncochirurgicales

Position du problème / concepts• La survie des patients réséqués R0 es t indépendante des critères initiaux de résécabilité des métastases • critères de non résécabilités techniques sont différents des critères de non-indication à la résection d’emblée
ROLE ESSENTIEL DE LA CHIMIOTHERAPIE D ’INDUCTION
Permettre un down-sizing des métastases Éliminer les micro-métastases
Critères techniquesCritères oncologiques

Définitions

Études prospectives de phase III
E tu d e A n n éeN C h im io th éra p ieR ép o n ses M a la d es o b jectiv es (% ) réséq u és (% )
O x a lip la tin e G iacch etti 2 0 0 0 1 0 0 O x -F u -L V (ch ro n o ) 5 3 2 1 D e G ram o n t 2 0 0 0 2 1 0 F o lfo x 4 5 1 6 ,7 G o ld b erg 2 0 0 4 2 6 7 F o lfo x 4 5 4 ,1 T o u rn ig an 2 0 0 4 1 1 1F o lfo x 6 5 6 1 3
Irin o teca n T o u rn ig an d 2 0 0 4 1 0 9 F o lfiri 5 6 7 G o ld b erg 2 0 0 4 2 6 4 IF L 3 1 0 ,7 5
O x a lip la tin e et irin o teca n G o ld b erg 2 0 0 4 2 6 4 Irin o x 3 5 4 .1
Goldberg 2004 264 Irinox 35 4,1Irinox

3 objectifs de la chimiothérapie d’induction
1. Prévenir les récidiv es et améliorer la survie après h ép atectomie • 2. Au gmen ter la réséq uab ilité • 3. Sélection des p atients suscep tib les d e b én éficier réellement d e la ch iru rgie et le cho ix du « b on moment » p ou r la réalisatio n d e l’acte chirurgical
3. Sélection des patients susceptibles de bénéficier réellement de la chirurgie et le choix du « bon moment » pour la réalisation de l’acte chirurgical

Thérapeutiques ciblées et chimiothérapie d’induction
Améliorat i on du taux de réponse object ive de l ’or dre de 10 % avec le bevacizumab par rapport aux bi thérapies Taux de réponse en phase III en at tente pour erbi t ux ( 45 à 70 % en phase I I) Les taux de réséquabi l i t é varient de 15 à 25 % (dans les phase II) Contrai nte du r espect de dél ai avant (6 semaines) et (4 semai nes) apr ès l a cicatri sat i on pour l e bévaci zumab
Associations en cours d’évaluation Thésaurus 2006 : plus ou moins bevacizumab
(accord d’experts)

Les r ec om m and a t i on s ( RCP 2 003) : une ch imiothérap ie d’indu ction est ind iquée chez les patien ts qui peu vent dev enir secondairement résécables une b ithérapie irino técan ou o xaliplatine + 5FU/AF est recomman dée d’emb lée plus ou moins bev acizumab (th ésaurus 20 06)
le 5FU/AF seul n ’est pas indiq ué pas de reco mmand ation de ch oix d’u ne bithérapie p ar rapport à l’au tre
évaluatio n en commission multidisciplin aire tous les 2 à 3 mois prop oser la résection d ès qu’elle est réalisable san s attendre la « d isparition » d es métastases discuter au cas par cas la pou rsuite de la même chimioth érapie en post-o pératoire

MH non résécables d’emblée
CHIMIOTHÉRAPIE 2ème LIGNEou
Pause thérapeutiqueaprès 4 à 6 mois si stabilisation
RÉSECTION R0
Discuterla poursuite
de la chimiothérapiepré-opératoire
CHIMIOTHÉRAPIE D'INDUCTIONBithérapie irinotécan +5FU/AF
ou oxaliplatine + 5FU/AF(au moins 3 mois)
Résécabilitésecondaire possible
CHIMIOTHÉRAPIE PALLIATIVEBithérapie irinotécan +5FU/AF
ou oxaliplatine + 5FU/AFMonothérapie LV5FU2
Pas d'espoirde résécabilité secondaire
MH NON RÉSÉCABLESd'emblée

METASTASES HEPATIQUES NON RESECABLES
QUAND DEBUTER LA CHIMIOTHERAPIE ?
Nordic G1 Tumor Adj. Therapy group - JCO - 1992.
CT dès 1er S. CT Précoce P SG en mois 9 14 < 0,02 PFS en mois 3 8 < 0,001 Survie Sans 2 10 < 0,001 Symptôme en mois CT dès le diagnostic de métastases non résécables.
Faut-il traiter dès le diagnostic ou attendre ?

5
11 11,514
16,217,4
20,4
27
DE 1990 A 2006 : GAIN EN SURVIE (MOIS)
CANCERS COLO-RECTAUX METASTATIQUES .
5 FU LV5FU2 CAMPTO + 5FU/AF
Traitement
symptomatique
FUFOL L-OHP +
LV5FU2
FOLFIRI
FOLFOX
FOLFIRI-Avastin FOLFOX/
Campto-Erbitux
?

Faut-il proposer une pause thérapeutique ?
R
Folfox 7 suivi d’une maintenance et réintroduction
Folfox 7 suivi d’une pause et réintroduction
Essai de phase III
F. Maindrault ASCO 2006
202 patients

Resultats essai Optimox 2
Résultats comparables malgré 4,6 mois d’arrêt de chimiothérapie
Bénéfice en qualité de vie probable

BIOTHERAPIESBIOTHERAPIES(Thérapeutiques ciblées)(Thérapeutiques ciblées)
Bithérapie « cytotoxiques conventionnelles » 5FU+Oxaliplatine ou Irinotecan médiane de survie 21 mois->blocage replication
d’ADNBiothérapies « cytostatiques ciblées » fixent sur des récepteurs transmembranaires(RTK) blocage du domaine extra-membranaire par un
Ac monoclonal : suffixe mab(anti EGFR=cétuximab,anti VEGF=bevacizumab)

Néovascularisation
ANTI ANGIOGENESE
Noyau
Transduction du signal
AC anti VEGFAC anti VEGF ITKITK

Probabilité de survie
1,0 0,8 0,6 0,4 0,2
0
0 10 20 30 40
Survie (mois)
IFL + bevacizumab IFL + placebo
Survie médiane (mois)IFL + bevacizumab: 20,3 (95% CI: 18,46–24,18) IFL + placebo: 15,6 (95% CI: 14,29–16,99) vs
CI = confidence interval Hurwitz H, et al. N Engl J Med 2004;350:2335–42
15,6 20,3
BEVACIZUMAB - CANCER COLORECTAL METASTATIQUE

Inhibition de la signalisation
Récepteur cellulaire
Membrane cellulaire
Noyau
Transduction du signal

Conclusions
• ASCO 2006 : cancer colorectal métastatique : espoir d’un gain majeur en survie globale !!
• Coût élevé : Avastin 1250 Euros, Folfox 700 Euros la cure (48 000 euros l ’année).
• Recherche de facteurs prédictifs d’efficacité doit s’intensifier