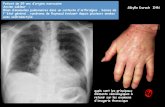
LES BRONCHO-PNEUMOPATHIES AU COURS DES ...Les broncho-pneumopathies (B.P) au cours de l’infection...
Transcript of LES BRONCHO-PNEUMOPATHIES AU COURS DES ...Les broncho-pneumopathies (B.P) au cours de l’infection...

LES BRONCHO-PNEUMOPATHIES AU COURS
DES INFECTIONS VIH DE 1982 A 2014
C. MAYAUD
1

Les broncho-pneumopathies (B.P) au cours de
l’infection VIH, de 1982 à 2014
1ère étape = Les B.P aigues, révélatrices de l’immunodepression
acquise (SIDA)
2ème étape = Les B.P aigues, manifestations les plus
fréquentes de l’immunodepression acquise avant
l’ère des antirétroviraux (ARV)
3ème étape = Les B.P aigues, raréfiées à l’ère du contrôle de
l’immunodepression par les ARV
4ème étape = Les B.P chroniques, pathologies émergentes chez
les personnes traitées par les ARV au long cours.
2

L’atteinte broncho pulmonaire, révélatrice de
l’épidémie de SIDA 1. Survenue rapprochée (1979-81), groupée (New-York)
et inexpliquée, de pneumocystoses chez 11 patients
homosexuels et/ou toxicomanes IV.
= Emergence du SIDA (syndrome de déficit immunitaire
acquis) épidémique
2. Souvenir de 3 cas sporadiques (1976-81), non groupés
(Zaïre, Mozambique, Haïti) et inexpliqués de
pneumocystoses, diagnostiqués à l’hôpital Tenon.
= Possible survenue chez des personnes non
homosexuelles, non toxicomanes
= Possible origine africaine
3 MASUR H : N Engl J Med; 1981
MAYAUD C : Ann Fr Anesth Réanim; 1982

Les broncho-pneumopathies (B.P) au cours de
l’infection VIH, de 1982 à 2014
1ère étape = Les B.P aigues, révélatrices de l’immunodepression
acquise (SIDA)
2ème étape = Les B.P aigues, manifestations les plus
fréquentes de l’immunodepression acquise avant
l’ère des antirétroviraux (ARV)
3ème étape = Les B.P aigues, raréfiées à l’ère du contrôle de
l’immunodepression par les ARV
4ème étape = Les B.P chroniques, pathologies émergentes chez
les personnes traitées par les ARV au long cours.
4

Les broncho-pneumopathies (B.P) de l’infection
VIH avant l’ère des antirétroviraux (ARV)
1. Le rationnel des bronchopneumopathies
2. L’inventaire des broncho pneumopathies
3. La prise en charge diagnostique des B.P
4. La prise en charge thérapeutique des B.P
5

LE RATIONNEL DES BRONCHO-PNEUMOPATHIES
AU COURS DE L’INFECTION VIH
- Le point de départ du SIDA est une infection de la
personne par un rétrovirus : le VIH
- Comme tout rétrovirus, le VIH altère progressivement les
défenses immunitaires, notamment lymphocytaires TCD4+,
de cette personne
- Cette immunodéficience fragilise progressivement la
personne qui développe des infections opportunistes
itératives, de plus en plus rapprochées.
- Le poumon, organe ouvert sur l’extérieur, est la cible
privilégiée des infections de novo ou réactivées.
6
BARRE-SINOUSSI F : Nat Med; 2003
FAUCI AS : Science; 1993

LES BRONCHO-PNEUMOPATHIES (B.P) DE L’INFECTION VIH
AVANT L’ÈRE DES ANTIRÉTROVIRAUX (ARV)
1. Le rationnel des bronchopneumopathies
2. L’inventaire des broncho pneumopathies
3. La prise en charge diagnostique des B.P
4. La prise en charge thérapeutique des B.P
7

L’INVENTAIRE DES BRONCHO-PNEUMOPATHIES
Les pneumonies opportunistes dans les pays du Nord
Pneumonie Dissémination
Pneumocystose exceptionnelle
Tuberculose fréquente
Cryptococcose fréquente
Toxoplasmose constante
Histoplasmose fréquente
Cytomégalovirose constante
Mycobactériose (MAC) constante
Aspergillose* fréquente
8
MURRAY J : N Engl J Med ; 1984
* Si SIDA + neutropénic et/ou stéroïdes

L’INVENTAIRE DES BRONCHO-PNEUMOPATHIES
Les pneumonies opportunistes dans les pays du Nord
Pneumonie Seuil d’apparition
Pneumocystose 200TCD4+/mm3
Cryptococcose 100TCD4+/mm3
Toxoplasmose 100TCD4+mm3
Mycobactériose (MAC) 75TCD4+/mm3
Aspergillose 50TCD4+/mm3
9
MASUR H : Ann Intern Med; 1989

L’INVENTAIRE DES BRONCHO-PNEUMOPATHIES
Les pneumonies bactériennes dans les pays du Nord
Bactérie Stade d’immunodepression
Streptococcus Pneumoniae stade précoce
Hémophilus Influenzae stade précoce
Staphylococcus Aureus stade tardif (+DDB)
Pseudomonas Aeruginosa stade tardif (+DDB)
Nocardia Sp 100TCD4+/mm3
Rhodococcus Equi 100TCD4+/mm3
Salmonella Sp 100TCD4+/mm3
10
HIRSHTICK R : N Engl J Med;1995
WALLACE J : AJRCCM; 1997

L’INVENTAIRE DES BRONCHO-PNEUMOPATHIES
Les B.P non infectieuses dans les pays du Nord
Atteinte respiratoire Dissémination
Alvéolite lymphocytaire (CD8+) ?
P. interstitielle lymphoïde fréquente
Lymphome primitif non
Lymphome des séreuses (HHV8) fréquente
Lymphome disséminé constante
Maladie de Kaposi (HHV8) fréquente
11 PLATA F : Nature; 1987 TRAVIS W : Hum Pathol;1992
OGNIBENE F : Ann Med Intern;1985

L’INVENTAIRE DES BRONCHO-PNEUMOPATHIES
Les infections dans les pays du Sud
Pneumonie USA/Europe Afrique de Asie du
l’ouest et Sud Est
du centre
Pneumocystose +++ + +++
Tuberculose + +++ +++
Bactéries (Sp) ++ +++ ++
Cryptococcose + + +
12
VRAY M : AIDS; 2008
BATUNGWANAYO J : AJRCCM 1994

Les broncho-pneumopathies (B.P) de l’infection
VIH avant l’ère des antirétroviraux (ARV)
1. Le rationnel des bronchopneumopathies
2. L’inventaire des broncho pneumopathies
3. La prise en charge diagnostique des B.P
4. La prise en charge thérapeutique des B.P
13

LA PRISE EN CHARGE DIAGNOSTIQUE
L’ère de la biopsie pulmonaire (BPTO) puis du lavage alvéolaire
(LBA + biopsie transbronchique)
-Ils ont permis de dresser l’inventaire des atteintes broncho-
pulmonaires sur la base de Gold standards
histologiques/microbiologiques.
-Ils ont permis d’identifier des tableaux radio-cliniques évocateurs
de pneumonie bactérienne, de pneumocystose, de tuberculose
14
KOVACS J : Ann Intern Med;1984
POLSKY B : Ann Intern Med; 1986
CADRANEL J : AJRCCM; 1995

LA PRISE EN CHARGE DIAGNOSTIQUE
La recherche d’une stratégie non invasive et plus accessible
L’établissement de scores radio cliniques prédictifs
Pneumocystose : TCD4 + < 200/mm3; absence de prophylaxie,
opacités interstitielles diffuses; hypoxémie sévère
Tuberculose (si TCD4 + 200/mm3) : absence de prophylaxie;
opacité(s) localisée(s) + nodulaires, non excavée(s); hypoxémie
rare; dissémination intra (adénopathies médiastinales; pleurésie) et
extra thoracique
Pneumonie bactérienne = TCD4 + variable; début brutal;
condensation(s) alvéolaire(s); choc infectieux
15
SELWYN P : AIDS; 1988 SMITH D : Thorax; 1992
LE MINOR O : J AIDS; 2008

LA PRISE EN CHARGE DIAGNOSTIQUE
Le choix de tests diagnostiques non invasifs et plus accessibles en
fonction du tableau radio-clinique
Pneumonie Test Test
suspectée diagnostique thérapeutique
Pneumocystose expectoration Trimethoprime
induite (IF) Sulfomethoxazole
Pneumonie ECBC antibiotique
bactérienne hémocultures actif sur Sp et HI
Tuberculose 3 crachats (direct) quadrithérapie
prélèvements multiples limitée à certains
cas
16
LEIGH T : Lancet ; 1989 KOVAC S : N Engl J Med; 1988

Les broncho-pneumopathies (B.P) de l’infection
VIH avant l’ère des antirétroviraux (ARV)
1. Le rationnel des bronchopneumopathies
2. L’inventaire des broncho pneumopathies
3. La prise en charge diagnostique des B.P
4. La prise en charge thérapeutique des B.P
17

LA PRISE EN CHARGE THÉRAPEUTIQUE Des progrès dans le traitement curatif des pneumonies opportunistes
Pneumonie traitement de traitement adjuvant
1ère ligne ou alternatif
Pneumocystose TMP+SMZ stéroïdes si Pa02
<75mmHg (AA)
Cryptococcose amphotericine B relais = fluconazole
+ flucitosine
Toxoplasmose pyriméthamine ou TMP+SMZ
+ sulfadiazine ou atovaquone
Mycobactériose clarithromycine
à MAC + rifabutine
+ ethambutol
Kaposi polychimiothérapie stéroïdes si Pa02
puis doxorubicine <50mmHg (AA) ?
18 WHARTON J : Ann Intern Med;1986 BOZETTE S : N Engl Med; 1990
CLIFFORD LANE H : Ann Intern Med;1994 CADRANEL J : Thorax;1994

LA PRISE EN CHARGE THÉRAPEUTIQUE
Des progrès majeurs dans le traitement prophylactique des
pneumonies opportunistes
Pneumonie seuil de prophylaxie
prophylaxie primaire de
primaire 1ère ligne
Pneumocystose TCD4<200/mm3 TMP-SMZ
Toxoplasmose TCD4<100/mm3 TMP-SMZ
Cryptococcose TCD4<100/mm3 fluconazole
Mycobactériose à MAC TCD4<75/mm3 azithromycine
Tuberculose ND isoniazide 9 mois
INH+RIF 3 mois
19 SCHNEIDER M : N Engl J Med;1992 - J Infect Dis; 1995 HARDY W : N Engl J Med; 1992

Les broncho-pneumopathies (B.P) au cours de
l’infection VIH, de 1982 à 2014
1ère étape = Les B.P aigues, révélatrices de l’immunodepression
acquise (SIDA)
2ème étape = Les B.P aigues, manifestations les plus
fréquentes de l’immunodepression acquise avant
l’ère des antirétroviraux (ARV)
3ème étape = Les B.P aigues, raréfiées à l’ère du contrôle de
l’immunodepression par les ARV
4ème étape = Les B.P chroniques, pathologies émergentes chez
les personnes traitées par les ARV au long cours.
20

Les broncho-pneumopathies aigues à l’ère des
antirétroviraux
1. Une diminution drastique de l’incidence des pneumonies
opportunistes
2. Mais de nouvelles questions
- Quand débuter les antirétroviraux lorsque le SIDA est révélé
par une infection opportuniste ?
- Quand arrêter les prophylaxies primaires ou secondaires ?
21

LE CALENDRIER DE LA MISE À DISPOSITION DES
ANTIRÉTROVIRAUX DANS LES PAYS DU NORD
(entre 1987 et 1996)
Date Antirétroviral
1987 Premier Analogue Nucléosidique (AZT)
1988 généralisation de la prophylaxie
anti-pneumocystose
1990 Premières bithérapies
(2 Analogues Nucléosidiques)
1996 Premières trithérapies
incluant une anti-protéase
22

LE CALENDRIER DU RECOURS EFFECTIF AUX
ANTIRÉTROVIRAUX DANS LES PAYS DU NORD
(entre 1994 et 1998)
% personnes Mono- Bi- Tri-
VIH (+) traitées thérapie thérapie thérapie
1994-1996 43% 18% 2%
01/1996 28% 37% 9%
01/1998 2% 19% 71%
23
MOCROFT A : Lancet;2000 (Euro SIDA Study)

1ER TEMPS = UN EFFET MAJEUR DE LA MONOTHÉRAPIE
(AZT) MAIS AUSSI DE LA GÉNÉRALISATION DE LA
PROPHYLAXIE PRIMAIRE DE LA PNEUMOCYSTOSE
Année % de SIDA inaugurés
par une pneumocystose
1989 42% des cas
1995 16% des cas
24
Centre coopérateur de données épidémiologiques N°10;2002

2ÈME TEMPS = UN EFFET SPECTACULAIRE DES
ANTIRÉTROVIRAUX SUR LA MORTALITÉ DES PERSONNES
ATTEINTES DU SIDA
1. Diminution du risque relatif de décès dans une cohorte USA de
personnes atteintes de SIDA suivies de 1990 à 1998
- Sous monothérapie : RR = 0,38
- Sous bithérapie : RR = 0,24
- Sous trithérapie : RR = 0,15 (95% CI 0,12-0,17)
2. Chute de l’incidence des décès dans une cohorte USA de personnes
VIH (+) et TCD4<100/mm3
25
PALLELA K : N Engl J Med 1998
Mc NAGTEN A : AIDS 1999

2ÈME TEMPS = UN EFFET SPECTACULAIRE DES
ANTIRÉTROVIRAUX SUR L’INCIDENCE DES INFECTIONS
OPPORTUNISTES
Infection Incidence/10 000 personnes-années
opportuniste 1996 2002
Pneumocystose 165 35
Toxoplasmose 192 21
Cytomegalovirose 240 14
Mycobactériose (MAC) 176 4
Maladie de Kaposi 192 32
Centre coopérateur de données épidémiologiques N°10;2002
26

2ÈME TEMPS = UN EFFET PLUS LIMITÉ DES
ANTIRÉTROVIRAUX SUR L’INCIDENCE DES PNEUMONIES
BACTÉRIENNES ET DE LA TUBERCULOSE
Infection Incidence/10 000 personnes-années
« usuelle » 1996 2002
Pneumonie bactérienne 316 146
Tuberculose pulmonaire 69 27
Tuberculose extra-pulmonaire 43 24
Centre coopérateur de données épidémiologiques N°10;2002
27

Les broncho-pneumopathies aigues à l’ère des
antirétroviraux
1. Une diminution drastique de l’incidence des pneumonies
opportunistes
2. Mais de nouvelles questions
- Quand débuter les antirétroviraux lorsque le SIDA est révélé
par une infection opportuniste ?
- Quand arrêter les prophylaxies primaires ou secondaires
28

QUAND DÉBUTER LES ANTIRÉTROVIRAUX ?
LE DILEMME THÉORIQUE
But des ARV : décroissance de la charge virale et restauration
immunitaire le plus rapidement possible
Avantage attendu : remontée rapide du taux de TCD4+ au dessus
des seuils à risque de survenue des infections opportunistes
Inconvénient pressenti : apparition ou aggravation transitoire des
lésions en cas d’infection opportuniste révélatrice ou méconnue
(réaction paradoxale ou IRIS)
29
NARITA M : AJRCCM;1998 LAWN S : AJRCCM 2008
WISLEZ M : AJRCCM;2001

QUAND DÉBUTER LES ANTIRÉTROVIRAUX ?
L’EXEMPLE DE LA COÏNFECTION TUBERCULOSE-SIDA
Introduction Précoce à j15 Tardive à M2
des ARV des antituberculeux des antituberculeux
Mortalité 8.25/100p-années 13.77/100p-années
IRIS 3.76/100p-mois 1.50/100p-mois
30 BLANC FX : N Engl J Med;2011

Les broncho-pneumopathies aigues à l’ère des
antirétroviraux
1. Une diminution drastique de l’incidence des pneumonies
opportunistes
2. Mais de nouvelles questions
- Quand débuter les antirétroviraux lorsque le SIDA est révélé
par une infection opportuniste ?
- Quand arrêter les prophylaxies primaires ou secondaires
chez les personnes recevant des antirétroviraux ?
31

QUAND ARRÊTER LA PROPHYLAXIE DES INFECTIONS
OPPORTUNISTES ?
Critères validés pour l’arrêt des prophylaxies
Infection Seuil de TCD4 Délai d’observation
opportuniste nécessaire de ce seuil nécessaire
Pneumocystose TCD4>200/mm3 plus de 3 mois
(et > 15%)
Toxoplasmose TCD4>200/mm3 plus de 6 mois
Mycob. MAC TCD4>100/mm3 plus de 3 mois
Cryptococcose TCD4>200/mm3 plus de 6 mois
32 CHENE G : AIDS;1998 LEDERGERBER B : N Engl J Med 2001
KIRK O : Ann Intern Med 2002 FURRER H : N Engl J Med 1999

Les broncho-pneumopathies (B.P) au cours de l’infection
VIH, de 1982 à 2014
1ère étape = Les B.P aigues, révélatrices de l’immunodepression
acquise (SIDA)
2ème étape = Les B.P aigues, manifestations les plus
fréquentes de l’immunodepression acquise avant
l’ère des antirétroviraux (ARV)
3ème étape = Les B.P aigues, raréfiées à l’ère du contrôle de
l’immunodepression par les ARV
4ème étape = Les B.P chroniques, pathologies émergentes chez
les personnes traitées par les ARV au long cours.
33

Les pathologies respiratoires émergentes chez les
personnes traitées par les A.R.V
1. L’hypertension artérielle pulmonaire
Epidémiologie = incidence très élevée indépendamment
d’une toxicomanie IV
Clinique = dyspnée d’effort
Radiologie = « grosses » artères pulmonaires
Diagnostic = échocardiographie
Traitement = ARV + traitements de l’HPAP
(mais interférences médicamenteuses)
= ARV + inhibiteur du R de l’endotheline ?
34
PETITPREZ P : Circulation;1994
SITBON O : AJRCCM;2008

Les pathologies respiratoires émergentes chez les
personnes traitées par les A.R.V
2. Le cancer broncho-pulmonaire
Epidémiologie = incidence anormalement élevée
FR ; tabagisme, degré d’ID
Clinique = extension locale/métastases précoces
Histologie = adénocarcinome
Traitement = ARV + traitements du cancer
(mais interférences médicamenteuses)
= ARV + carboplatine + pémétrexed ?
35
GUIGUET M : Lancet Oncol ; 2009
REEKIE J : Cancer ; 2010

Les pathologies respiratoires émergentes chez les
personnes traitées par les A.R.V
3. La broncho-pneumopathie chronique obstructive
Epidémiologie = infection VIH facteur indépendant associé à un
risque plus élevé de BPCO
FR : tabagisme, degré d’ID
Clinique = symptômes de bronchite chronique
Radiologie = anomalies évocatrices d’emphysème
EFR = anomalies évocatrices d’emphysème
36
CROTHERS K : AJRCCM 2011 DIAZ P : Ann Intern Med 2000
GUILLEMI S : Eur Respir J 1996

Les pathologies respiratoires émergentes chez les
personnes traitées par les A.R.V
1. Cadre plus général des atteintes dégénératives ou tumorales
touchant différents tissus chez les personnes infectées par le VIH
et exposés aux ARV au long cours
2. Mécanismes ? persistance du VIH ? persistance d’un déficit
immunitaire ? persistance d’une inflammation locale/systémique ?
Colonisation par Pneumocystis ?
37
PETRACHE I : Thorax;2008
HUMBERT M : AIDS;2008
RAYNAUD C : Respir Res;2011

Conclusion (1)
En 2014, en Asie du Sud Est, le pneumologue peut être
confronté à chacune des situations cliniques évoquées
dans ce « state of the Art »
Atteinte respiratoire survenant chez un patient :
-dont l’infection VIH est connue ou méconnue
-prenant ou ne prenant pas de prophylaxie
-recevant ou ne recevant pas d’ARV
38

Conclusion (2)
De ce fait, en 2014, en Asie du Sud Est, le role du pneumologue
est triple
1. Participer au dépistage des personnes infectées par le VIH,
notamment en cas :
-de pneumonies bactériennes récidivantes
-de tuberculose, surtout si elle est atypique
-de pneumonie interstitielle diffuse aigue évocatrice de
pneumocystose
39

Conclusion (3)
2. Prendre en charge les atteintes respiratoires chez les personnes
infectées par le VIH :
- Sur le plan diagnostique avec approche en 2 ou 3 étapes :
analyse clinico-radiologique; examens non invasifs + tests
thérapeutiques dans quelques cas bien particuliers; fibroscopie
bronchique + LBA + BTB
- Sur le plan thérapeutique
40

Conclusion (4)
3. S ’assurer, au-delà du diagnostic et du traitement de l’atteinte
respiratoire, d’une prise en charge correcte de l’infection VIH :
- Mise en route ou reprise des prophylaxies justifiées par le taux
de lymphocytes CD4+<200/mm3 (ou par le stade SIDA de
l’infection VIH)
- Intégration du patient dans une structure efficiente de prise en
charge au long cours de l’infection VIH et d’accès aux
anti rétrovirus.
41
![Pneumopathies aiguës communautaires · Pneumopathies aiguës communautaires 2 3. Clinique [3] Le tableau clinique typique associe : - Des signes fonctionnels respiratoires : toux,](https://static.fdocuments.fr/doc/165x107/5b9ddd5c09d3f2443d8cf792/pneumopathies-aigues-communautaires-pneumopathies-aigues-communautaires-2.jpg)