Imagerie Des Varices Des Membres Inférieurs … CQ’tt dLChi...
Transcript of Imagerie Des Varices Des Membres Inférieurs … CQ’tt dLChi...

Imagerie Des Varices Des Membres Inférieurs …
C Q ’ tt d L Chi iSedrati S, Mahi M, S chaouir, T Amil
Service de radiologie. Hôpital militaire Mohamed V. Rabat.
Maroc
Ce Qu’attend Le Chirurgien

Introduction• L’Echographie couplée au Doppler est actuellement
révérencielle dans le bilan des varices des membres inférieurs
• Apport morphologique , hémodynamique et fonctionnelfonctionnel
• Les varices essentielles sont issues de mécanismes physiopathologiques différents, il n’y a donc pas de traitement standard . Ainsi l’enjeu majeur du bilan préopératoire est :– Le choix du traitement .
– La planification du geste

Anatomie modale

Circonstances cliniques entourant l’examen

Insuffisance veineuse
• Insuffisance veineuse chronique :– Stase veineuse prolongée
– Altérations chroniques de la peau ou du tissus sous cutané.
• On distingue l’insuffisance veineuse superficielle Profonde et• On distingue l insuffisance veineuse superficielle, Profonde, et des Perforantes :
Reflux et Dilatation du réseau veineux dus à des lésions pariétales et / ou valvulaires ( ou intraluminales) survenant respectivement sur le système superficiel, profond ou sur les veines perforantes

Classification CEAP (Révisée):Clinique, Étiologique, Anatomique Et Physiopathologique
• Classification internationale des affections veineuses chroniques comportant 4 volets
1. Clinique : C0 Pas de signe visible ou palpable de maladie veineuse
C1 Télangiectasies ou veines réticulaires( 1 à 3mm)
C2 Varices (>3mm) non compliquéesC2 Varices (>3mm) non compliquées
C3 Œdème
C4 A : pigmentation et/ou eczémaB : lipodermatosclérose et/ou atrophie blanche
C5 Ulcère veineux cicatrisé
C6 Ulcère veineux actif
Chaque classe peut être A : asymptomatique S: symptomatique
Management of chronic venous disorders of the lower limbs: guidelines according to scientific evidence. Int Angiol 2008;27(1):1-59.

2. Etiologique
Ec Congénital
Ep Primaire ou primitif
3. Anatomique
Classification CEAP (Révisée):Clinique, Étiologique, Anatomique Et Physiopathologique
Es Secondaire (post-thrombotique)
En Pas d’étiologie veineuse identifiée
As Veines superficielles
Ap Veines perforantes
Apr Veines profondes
An Pas de localisation veineuse identifiée
Management of chronic venous disorders of the lower limbs: guidelines according to scientific evidence. Int Angiol 2008;27(1):1-59.

3. Physiopathologique • Basique
– Pr : reflux
– Po : obstruction
– Pr, o : reflux et obstruction
– Pn : pas de physiopathologie veineuse identifiée
• Elaborée :
P é i l iè t iVe
ines
Ve
ines
pe
rfic
ielle
s pe
rfic
ielle
s 1. Veines réticulaires/télangiectasies2. Grande veine saphène (GVS) au-dessus du genou3. GVS en dessous du genou4. petite veine saphène
Classification CEAP (Révisée):Clinique, Étiologique, Anatomique Et
Physiopathologique
Précise le siège anatomique
codé par un chiffre SuSu 5. veine non saphène
Vein
es
Vein
es
Prof
onde
sPr
ofon
des
6. veine cave inférieure7. veine iliaque commune8. veine iliaque interne9. veine iliaque externe10. veine pelvienne : gonadique, du ligament large, autres11. veine fémorale commune12. veine fémorale profonde13. veine fémorale14. veine poplitée15. crurales : tibiale antérieure, tibiale postérieure, ou fibulaires (toutes doubles)16. musculaire : gastrocnémiennes, soléaires, autres
Vein
es
Vein
es
Perf
oran
tes
Perf
oran
tes
17. à la cuisse18. au mollet
Management of chronic venous disorders of the lower limbs: guidelines according to scientific evidence. Int Angiol 2008;27(1):1-59.

Moyens d’imagerie Objectifs :
1. Localiser les anomalies anatomiques
2. Caractéristiques hémodynamiques

I/Echographie• Gold standard• Sonde linéaire 4 à 7MHZ• Position :
– Décubitus dorsal axe fémoral– Genou fléchi et décubitus latéral jonction fémoro-poplitée – Position assise jambes pendantes ( ou debout) axes jambiers
mobilisation impossible > décubitus dorsal genoux fléchismobilisation impossible -> décubitus dorsal genoux fléchis
• Etude de séquelles pariétales & de refluxRéplétion veineuse optimale en position déclive du Membre Debout ou Escabeau de phlébologie
• Indiquée dès que l’insuffisance veineuse associée fait envisager un traitement chirurgical
Classes 2 et au-delà de la CEAP

• Mode B:
– Morphologie : parois, valves, lumière
– Perméabilité : compression , liberté de la lumière
• Echographie-Doppler:
–
I/Echographie : modes
– Moulage couleur de la lumière veineuse
– Recherche et quantifie le reflux
• Mode B-flow ( imagerie des flux par soustraction):
– Exploration cinétique des valves

II- Phlebo-scanner
• Utile dans le diagnostic de thrombophlébite
• Road-mapping 3D préopératoire
• 2e intention
• Indications limitées :–– Récidives post-opératoires (+++ fosse poplitée)
– Petite veine saphène à terminaison haute, dystrophique ou complexe
– Varices du territoire de la grande veine saphène avec flux ascendant de la veine de Giacomini
– Réseaux variqueux larges et complexes, pour améliorer les renseignements fournis par la cartographie ED ;
– Malformations veineuses ( klippel-trenaunay)

III- Autres
• Phlébographie
– Ascendante :
• Séquelles de thrombose profonde ?
• Précision anatomique
–– Descendante : détection et quantification du reflux
– Indiquée si une chirurgie du réseau profond est envisagée
• Pléthysmographie : Suivi des insuffisances veineuses profondes

Les questions du chirurgien… O p é r e r O p é r e r
C r o s s e c t o m i eC r o s s e c t o m i e
E v e i n a g e E v e i n a g e
V i d ’ b dV i d ’ b dVo i e d ’a b o r dVo i e d ’a b o r d
… Les réponses de l’Echo-Doppler!

Q1/Indication chirurgicale? • Décision opératoire fondée surtout sur la clinique
– Reflux primaire chirurgie reconstructrice :
• 2e intention
• D’emblée : Patients jeunes et actifs( compression = contrainte )
QuestionQuestion
Valvuloplastie = technique de choix
– Reflux veineux profond secondaire(post –thrombotique) chirurgie en 2e intention
La valvuloplastie souvent impossible,
Alternatives: transposition valvulaire, construction d’une néovalve.
• Valvuloplastie réservée au reflux grade 3-4

Grade 0 Absence de reflux au-delà de la confluence des veines fémorales
Grade 1 Reflux au-delà de la première valve de la veine fémoralen’atteignant pas la ½ inférieure de la cuisse
Grade 2 Reflux jusqu’au genou (valve poplitée continente)
Grade 3 Reflux au-dessous du genou (valve poplitée incontinente)
Grade 4 Reflux intéressant tout le réseau veineux sous-inguinal (veines fémorales cheville)
Classification du reflux en 4 grades selon Kistner

Q2/ Geste envisagé?
• Impératifs :1. Suppression des points de reflux du réseau veineux profond vers le
réseau superficiel
2. Suppression des veines superficielles variqueuses
3 Epargner les axes saphéniens non refluants
QuestionQuestion
3. Epargner les axes saphéniens non refluants
• Sclérose difficile > de 4mm de diamètre
• Crossectomie Incontinence de la crosse
• Eveinage Reflux – Segment refluant de la saphène interne ,
– Grosses collatérales crurales ou surales,
– Perforantes : Abord Electif ou Endoscopie

Recherche de reflux • Régurgitation du flux sanguin en sens inverse au flux de drainage
physiologique• Inversion de la courbe de vitesses au doppler • Pathologique = durée > 0,5 sec (consensus UIP)• Spontané ou provoqué par des manœuvres :
– Valsalva
RéponseRéponse
– Valsalva – Manœuvre respiratoire – Compression manuelle en amont– Chasse veineuse par brassard pneumatique
Rechercher le reflux tout le long des veines des axes jambiers jusqu’à la crosse de la grande saphène Préciser le niveau et l’étendue

Reflux durable au niveau de la VSI lors de la manouvre de valsalva

Absence de reflux au niveau du tronc de la VSI lors de la manouvre de valsalva

Reflux physiologique non durable au niveau du tronc de la VSI

Q3/ Voie d’abord? • Ligature des perforantes : Abord électif
• Abord de la crosse : selon sa situation anatomique
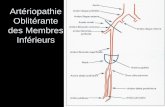
Où sont les perforantes ?
Où est la crosse ?
QuestionQuestion
Où est la crosse ?
Q4/Anatomie du réseau veineux?• Variantes anatomiques modification de la voie d’abord
• Malformations vasculaires modifiant le geste opératoire.

Marquage cutané & cartographie
Le marquage est un projet thérapeutique :
• Crosses marquées sur le patient dans sa position opératoireSinon risque de confusion entre veine et artère
RéponseRéponse
q
• Marquer en premier les veines ne nécessitant pas d’échographie, puis les saphènes
• Seules les veines à éveiner sont marquées, et non celles qui seront traitées par sclérose en post-opératoire
• Dédoublement veineux : La veine à enlever est marquée par un trait plein, le dédoublement en pointillé.
Schéma avec mesures centimétriques référencées par rapport à des repèresanatomiques précis

• Position debout,
• La veille ou le matin de l’intervention 20 à 30 minutes :
2 temps : clinique et échographique.
– Temps clinique, tracer au feutre indélébile les varices visibles et palpables
– Temps échographique ( Doppler couleur) troncs non palpables
• Au terme de cette exploration cartographique, précision pour chaque élément du réseau variqueux
– Origine
– Trajet
– Terminaison (point de réentrée du reflux)
– Perforante musculaire?

• Echo-Repérage des perforantes , de leurs connexions, et ramifications
• Profondeur et situation des crosses de la petite et grande saphène
• Principaux points de fuite (origine du reflux issu de l’axe veineux profond).
Traits pleins sur la peau , Flèches descendantes sur le schéma.
• Veines continentes sont dessinées par des traits discontinus.
Technique de marquage selon la réunion de l’AFCARP ( Deauville ,octobre 2002)
e-mémoires de l'Académie Nationale de Chirurgie, 2009, 8 (1) : 12-22

Particularités anatomiques • Variantes de situation des crosses de la grande
et petite saphène
• Variantes de la jonction saphèno-poplitée
• Déd bl i
RéponseRéponse
• Dédoublements veineux
• Malformation
Jean-François Uhl. Les nouvelles stratégies thérapeutiques pour la chirurgie des varices des membres inférieurs. e-mémoires de l'Académie Nationale de Chirurgie, 2009, 8 (1) : 12-22

Q5/ Qualité du réseau veineux profond?
• Séquelles de thrombose?
• Compression extrinsèque ?
= Reflux primaire ou secondaire ?
QuestionQuestion
= Reflux primaire ou secondaire ?

Séquelles de thromboseCompression Extrinsèque
• Troubles de compliance
• Reperméabilisation incomplète
• Parois veineuses épaisses
•
RéponseRéponse
• Lumière irrégulière
• Adhérences
• Dévalvulation , incompétence valvulaire
• Flux situé au centre du vaisseau au doppler couleur
• Processus compressif des parties molles

Compte rendu d’examen Schéma et commentaire

• Exhaustivité de l’examen et difficultés rencontrées .
• Temps d’examen
• Grade du reflux et segments concernés (codés)
• Dynamique valvulaire
•• Qualité du réseau profond
• Recherche d’obstacle : séquelles de thrombose ou compression extrinsèque ? Situation (codée)
• Variantes anatomiques rencontrée
• Etendue et connexions d’une malformation veineuse
• Schéma légendé relatant la cartographie veineuse
Avec légende expliquant le marquage cutané

Jean-François Uhl. Les nouvelles stratégies thérapeutiques pour la chirurgie des varices des membres inférieurs. e-mémoires de l'Académie Nationale de Chirurgie, 2009, 8 (1) : 12-22

Conclusions • L’Echo-Doppler veineux des membres inférieurs au cours
d’une insuffisance veineuse chronique n’a pas pour objectif d’en poser le diagnostic.
• Il s’agit dans le cadre d’un bilan préopératoire – De quantifier et situer le reflux afin de poser l’indication la
plus adaptéeplus adaptée– D’orienter la main du chirurgien vers la meilleure voie
d’abord des crosses de la petite et grande saphène et des perforantes cibles
• Le compte rendu doit être le plus explicite possible avec schéma légendé joint .
• Il reste important d’adapter l’examen et les réponses à la pratique de l’interlocuteur chirurgien.

References
• M. Perrin, La Chirurgie Des Reflux Veineux Profonds Des Membres Inférieurs, Journal Des Maladies Vasculaires 2004, 29, 2, 73-87
• M. Cazaubon , Exploration échodoppler dans les affections veineuses chroniques des membres inférieurs, EMC Angéiologie [19-1050]
• Jean-François Uhl. Les nouvelles stratégies thérapeutiques pour la chirurgie des varices des membres inférieurs. e-mémoires de l'Académie Nationale de Chirurgie, 2009, 8 (1) : 12-22