HYGIENE DES PLAIES ET PANSEMENTS · _____ Hygiène des plaies et pansements - C.CLIN-Ouest 2004...
Transcript of HYGIENE DES PLAIES ET PANSEMENTS · _____ Hygiène des plaies et pansements - C.CLIN-Ouest 2004...
-
Basse-Normandie
BretagneCentre
Pays de la LoireSt Pierre et
Miquelon
________________________________________________________________________________C.CLIN-Ouest. CHU de RENNES - Pontchaillou.
2, rue Henri Le Guilloux. 35033 RENNES Cedex 9Tel : 02 99 28 43 62 Fax : 02 99 28 43 65
HYGIENE DES PLAIES ET PANSEMENTS
Version 2004
Document validé par le Conseil Scientifique en mai 2004
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 2 ___________________________________________
HYGIENE DES PLAIES ET PANSEMENTS
Coordination : Dr B. BRANGER
Rédaction : Marie-Alix ERTZSCHEID, Hélène SENECHAL
Version 2004
Document validé par le Conseil Scientifique en mai 2004
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 3 ______________________________________
Groupe de travailNom Prénom Fonction Lieu Départ.
1. ALBERTI Brigitte IDE CHU - Hôpital Laënnec, NANTES 442. AYMA Françoise IDE Hygiène Centre Hospitalier, QUIMPERLE 293. BARBE Muriel IDE Clinique Mutualiste, NANTES 444. BESCOND Magali IDE Centre Hospitalier de Cornouaille, QUIMPER 295. BOLORE Valérie IDE Clinique Guillard, COUTANCES 506. BONNEAULT Marie-Annick IDE CRF Bel Air, LA MEMBROLLE S/CHOISILLE 377. BOUCHER Edith IDE Centre Hospitalier Général, ST NAZAIRE 448. BOUREUX Josiane IDE CRRF Le Normandy, GRANVILLE 509. BRISHOUAL Martine Cadre hygiène Centre Hospitalier, CHATEAUBRIANT 4410. BROUSSEAU Fabienne IDE Hygiène Centre Hospitalier, CHOLET 4911. CAIJO Marie-Claude IDE U.G.E.C.A.M. Centre Convalescence, COLPO 5612. CALVEZ Françoise IDE Centre de Perharidy, ROSCOFF 2913. CHAPON Josette Cadre de Santé CHU - Hôpital Laënnec, NANTES 4414. CHATAIGNER Josiane IDE Hygiène Hôpital Local, CORCOUE SUR LOGNE 4415. CHAUVEAU Angélique IDE Centre Hospitalier, ST CALAIS 7216. CHRETIEN Angélique IDE Centre Médical Rey Leroux, LA BOUEXIERE 3517. CLAYER Céline IDE Polyclinique du Maine, LAVAL 5318. CORDIER Nicole IDE Centre Hospitalier, CHATEAU DU LOIR 7219. COTTENCEAU Martine IDE Centre Hospitalier, CHOLET 4920. COURTIN Marie-Claude IDE Hygiène Centre Hospitalier, AMBOISE 3721. DA BENTA Florence IDE Centre Hospitalier, ALENCON 6122. DOUET Floriane IDE Hygiène Centre Hospitalier, ALENCON 6123. DUCLAY M-Marie Cadre Enseignant CHU – IFSI, CAEN 1424. DUPAS Elisabeth IDE Hygiène Centre Hospitalier, ST CALAIS 7225. DURAND Béatrice IDE CRF La Tourmaline, ST HERBLAIN 4426. EYMARD Gérard IDE Hygiène Etablissement de Santé Mentale, ALLONNES 7227. FONNIER Marie-Pierre Cadre hygiène Centre Hospitalier Guillaume Régnier, RENNES 3528. FRANGEUL Evelyne IDE Hygiène Hôpital Local, POUANCE 4929. FROMAGEAU Françoise Médecin Hôpital "Hôtel-Dieu", PONT L'ABBE 2930. GARNIER Céline IDE C.R.R.F., BAGNOLES DE L'ORNE 6131. GAUVILLE Danièle Kiné Clinique Notre Dame de Lourdes, RENNES 3532. GOGUELIN Françoise Pharmacien –PDT CLIN Centre Hospitalier, ST CALAIS 7233. GOUGEON Nathalie IDE Centre Hospitalier, LAVAL 5334. GOURAUD Catherine IDE Hygiène Centre MGEN, CUGAND 8535. GRAFEUILLE Régine Cadre Hygiène CRF Bel Air, LA MEMBROLLE S/CHOISILLE 3736. GUEZET Sylvie Cadre hygiène CH Avranches-Granville, GRANVILLE 5037. GUILLO Catherine IDE Hygiène Centre Hospitalier Général, ST NAZAIRE 4438. GUYOT Véronique IDE U.G.E.C.A.M. Centre Convalescence, COLPO 5639. HERVOUET Marie-Paule IDE Hygiène CHS, LA ROCHE SUR YON 8540. HUON Nathalie Cadre hygiène Centre Méd. Georges Coulon, LE GRAND LUCE 7241. JAUSSERAND Chantal IDE Hygiène CHD, LA ROCHE SUR YON 8542. LEBRETON Nadine Cadre Hygiène CRRF Le Normandy, GRANVILLE 5043. LECARPENTIER M-Madeleine IDE Psy Etablissement de Santé Mentale, ST LO 5044. LECUYER Sylvie IDE Centre Hospitalier Général, VITRE 3545. LECLERCQ Philippe Président du CLIN Clinique du Ter, PLOEMEUR 5646. LEFEUVRE Magali IDE Centre Hospitalier Guillaume Régnier, RENNES 3547. LEMARQUAND Monique IDE Hygiène Etablissement de Santé Mentale, ST LO 5048. LEMETAYER Sandrine IDE Polyclinique du Maine, LAVAL 5349. LE MEUR Isabelle IDE Hygiène CHU Morvan, BREST 2950. LEONETTI Michèle IDE Stomathérapeute Centre Hospitalier, ST BRIEUC 2251. LEPILTRE Micheline Cadre Enseignant CHU – IFSI, CAEN 14
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 4 ___________________________________________
Nom Prénom Fonction Lieu Départ.52. LE POTIER Céline IDE Clinique La Sagesse, RENNES 3553. LE ROUX Bernadette IDE Hygiène CH Bretagne Atlantique, VANNES 5654. LE ROUX Martine Cadre hygiène Centre Hospitalier de Cornouaille, QUIMPER 2955. LE SCOUR Françoise IDE Fondation Bon Sauveur, BEGARD 2256. LE SERGENT Françoise IDE Clinique du TER, PLOEMEUR 5657. LE TREIS Sylvie IDE Hygiène Centre Hospitalier, MORLAIX 2958. LOREAU Pierre Médecin BTP La Croix du Gué, BOUGUENAIS 4459. LORRIAUX Martine IDE Hygiène Centre Hospitalier, PONTIVY 5660. MACAIGNE Catherine IDE CRRF, ANGERS 4961. MARTIN Anne-Cécile IDE Centre Médical Rey Leroux, LA BOUEXIERE 3562. MATOUK Dominique IDE Hygiène Nlles Cliniques Nantaises (St Damien), NANTES 4463. MAUNY Corinne IDE Centre Hospitalier Guillaume Régnier, RENNES 3564. MAURA Céline IDE Clinique Mutualiste, NANTES 4465. MAYOT Brigitte IDE Centre Hospitalier, ALENCON 6166. MEUNIER Jacqueline IDE Hygiène CH Bretagne Atlantique, VANNES 5667. MONDAIN Cécile IDE Hygiène Centre Hospitalier Spécialisé, BLAIN 4468. MOREAU Laurence Médecin - Pdt CLIN Maison de Santé Spécialisée, PLOEMEUR 5669. MORVAN Pascale IDE CRF, HEROUVILLE ST CLAIR 1470. MOUDAR Jean Marie IDE Hôpital Local, LE LUDE 7271. MOURENS Chantal IDE Coord. Hygiène Relais Régional d’Hygiène du Centre, TOURS 3772. NEVEU Christiane Cadre Hygiène Centre Hospitalier Général, DREUX 2873. NORGUET Patricia IDE Hygiène Centre Hospitalier Général ST MALO 3574. PIGEON Bernadette IDE Hygiène Centre Hospitalier, REDON 3575. PINON Sophie IDE Centre Hospitalier, ANCENIS 4476. PIOLLE Françoise IDE Clinique Notre Dame de Lourdes, RENNES 3577. PLANTIN Isabelle Médecin PH Centre de Convalescence Jean Tanguy ST YVI 2978. POIGNANT Jacques Cadre Hygiène Etablissement de Santé Mentale, PONTORSON 5079. QUERIC Rolande IDE Hygiène CHU Pontchaillou, RENNES 3580. QUIVAUX Valérie IDE Cl Mutualiste de la Porte de L’Orient, LORIENT 5681. RAUMAIN Eliane IDE Hygiène Centre Hospitalier Général, ST NAZAIRE 4482. RICHARD M. Clotilde IDE BTP La Croix du Gué, BOUGUENAIS 4483. ROHEE-BRIERE Anne Médecin PH Centre Hospitalier, LAVAL 5384. ROSSARD Sigrid Médecin CRF Bel Air, LA MEMBROLLE S/CHOISILLE 3785. ROSSIGNOL Marie-Annick Cadre Hygiène Centre Hospitalier, FOUGERES 3586. ROUE Michèle Cadre Enseignant Centre Hospitalier, FOUGERES 3587. ROUSSELET Gilberte Cadre Hygiène CHU – Hôtel Dieu, NANTES 4488. ROUX Martine IDE Hygiène Centre F. Gallouédec, PARIGNE-L’EVEQUE 7289. RUAULT Marie-Laure IDE Polyclinique du Maine, LAVAL 5390. THOMAS Jacqueline Cadre hygiène Centre Hospitalier, VALOGNES 5091. THOUVIGNON Anne Cadre de Santé Clinique Jeanne d’Arc, ST BRIEUC 2292. TIGE M. Odile IDE Hygiène CHU – Hôtel Dieu, NANTES 4493. VIDELOUP Daniel Pharmacien Clinique Saint Yves, RENNES 3594. VIOT Marie-Claire Pharmacien Centre Psychothérapique, ALENCON 6195. VISOMBLAIN Nadine IDE C H Saint Martin, CAEN 1496. VOUILLOUX Marie IDE CRF La Tourmaline, ST HERBLAIN 44
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 5 ______________________________________
Comité de lecture
1. Dr.Sylvie BATAILLON C.CLIN-Ouest, CHU Rennes Pontchaillou RENNES 35
2. Isabelle BOIZIAU Centre Hospitalier Pierre Le Damany LANNION 22
3. Bruno CALLARD Centre Hospitalier "Côte de Lumière" LES SABLES D'OLONNE 85
4. Dr. Alain COSTARGENT Chirurgie vasculaire, CHU NANTES 44
5. Sylvie DERO Centre Hospitalier Général PLOERMEL 56
6. Valérie de SALINS Centre Hospitalier Loire Vendée Océan CHALLANS 85
7. Christine EUVRARD-TASSET Centre Hospitalier VIRE 14
8. Dr. Dominique EVENO CRF La Tourmaline St HERBLAIN 44
9. Evelyne GASPAILLARD Centre Hospitalier ST BRIEUC 22
10. Dr. GEOFFROY Centre Hospitalier de Cornouaille, QUIMPER 29
11. Marie-Chantal GODART Centre Hospitalier Spécialisé CAUDAN 56
12. Dr.Françoise JEZEQUEL Centre de Perharidy ROSCOFF 29
13. Yann KERNEUR Centre de Perharidy, ROSCOFF 29
14. Christiane LE GAL Centre Hospitalier Général PLOERMEL 56
15. Anne LE ROUZO Clinique Mutualiste LORIENT 56
16. Armelle LEVRON-GOUZERH Centre Hospitalier REDON 35
17. Roselyne MAURICETTE Clinique armoricaine de Radiologie St BRIEUC 22
18. Dr. REGNIER Centre hospitalier GRANVILLE 50
19. Philippe SAILLANT Centre Hospitalier Universitaire NANTES 44
20. Dr. SOUHAITE Centre Hospitalier de Cornouaille, QUIMPER 29
21. Brigitte THEVENIN Centre Hospitalier ST BRIEUC 22
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 6 ___________________________________________
Table des matièresGROUPE DE TRAVAIL.............................................................................................3
SIGLES..............................................................................................................8
INTRODUCTION ..................................................................................................9
I. OBJECTIFS ................................................................................................. 10
II. DIFFÉRENTS TYPES DE PLAIES......................................................................... 10
III. LE CHAMP DE L’ÉTUDE................................................................................. 10
IV. NIVEAUX DE RECOMMANDATIONS ................................................................. 11
CONTEXTE ....................................................................................................... 12
I. CADRE RÉGLEMENTAIRE ................................................................................. 13
II. FORMATION INITIALE ET CONTINUE................................................................ 15
MICROBIOLOGIE DES PLAIES................................................................................ 17
I. MICROBIOLOGIE DE LA PEAU SAINE ................................................................... 18
A. Structure de la peau saine.......................................................................................................................................18
B. La flore de la peau saine...........................................................................................................................................18
II. MICROBIOLOGIE DE LA PEAU LÉSÉE................................................................... 20
A. Définitions..................................................................................................................................................................20
B. Physiopathologie.........................................................................................................................................................21
III. TECHNIQUES DE PRÉLÈVEMENT DE PLAIES....................................................... 22
A. Objectifs du prélèvement.......................................................................................................................................22
B. Mode de réalisation du prélèvement ....................................................................................................................23
C. Etiquetage et transport au laboratoire...............................................................................................................24
D. Interprétation des résultats.................................................................................................................................24
PHYSIOPATHOLOGIE DES PLAIES .........................................ERREUR! SIGNET NON DÉFINI.
I. CICATRISATION NORMALE ...........................................ERREUR! SIGNET NON DÉFINI.
II. LA RÉACTION INFLAMMATOIRE .....................................ERREUR! SIGNET NON DÉFINI.
III. LA CICATRISATION..................................................ERREUR! SIGNET NON DÉFINI.
A. Les différentes phases de cicatrisation................................................................Erreur! Signet non défini.
B. Obstacles à la cicatrisation.......................................................................................Erreur! Signet non défini.
C. Caractéristiques d’une plaie et évaluation de l’état d’une plaie........................Erreur! Signet non défini.
IV. EVALUATION GLOBALE DE LA PLAIE .............................ERREUR! SIGNET NON DÉFINI.
RISQUE INFECTIEUX ET TRANSMISSION CROISÉE LORS DU PANSEMENT........................ 34
I. FACTEURS DE TRANSMISSION......................................................................... 35
II. CARACTÉRISTIQUES DU RISQUE INFECTIEUX ..................................................... 35
A. Risque infectieux faible...........................................................................................................................................35
B. Risque infectieux modéré .......................................................................................................................................36
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 7 ______________________________________
C. Risque infectieux élevé ...........................................................................................................................................36
III. RISQUES SPÉCIFIQUES............................................................................... 36
A. Infections de site opératoire................................................................................................................................36
B. Plaies chroniques .......................................................................................................................................................39
C. Prise en charge antitétanique................................................................................................................................39
LES SOINS DE PLAIES ........................................................................................ 41
I. MATÉRIELS ET PRODUITS............................................................................... 42
A. Les pansements..........................................................................................................................................................42
B. L’instrumentation ......................................................................................................................................................55
C. Les autres produits ..................................................................................................................................................56
II. ENVIRONNEMENT – LOCAUX............................................................................ 60
A. Salle de soins polyvalente ou dédiée aux pansements......................................................................................60
B. Chambre du patient en hospitalisation ................................................................................................................62
C. Consultations..............................................................................................................................................................63
III. PRÉPARATION DU SOIN................................................................................. 63
A. Programmation dans une organisation de service..............................................................................................64
B. Préparation pour le personnel ................................................................................................................................66
C. Types de procédures d’hygiène des mains ..........................................................................................................67
D. Préparation de l’environnement..............................................................................................................................72
E. Préparation du patient .............................................................................................................................................74
F. Surveillance et suivi du pansement et de la plaie..............................................................................................80
EXEMPLES DE FICHE DE RÉALISATION DU PANSEMENT SELON LE RISQUE INFECTIEUX ..... 83
I. PLAIES AIGUËS............................................................................................ 85
A. Soin de aiguë plaie aiguë à faible risque infectieux .........................................................................................85
B. Soin de plaie aiguë à risque infectieux modéré.................................................................................................86
C. Soin de plaie aiguë à risque infectieux élevé.....................................................................................................87
D. Cas particulier d’une plaie aiguë en traumatologie............................................................................................88
II. PLAIES CHRONIQUES .................................................................................... 91
A. Soin de plaie chronique à faible risque infectieux.............................................................................................91
B. Soin de plaie chronique à risque infectieux modéré.........................................................................................92
C. Soin de plaie chronique à risque infectieux élevé.............................................................................................93
ANNEXES......................................................................................................... 95
• ANNEXE 1 : DOCUMENTS FOURNIS PAR LE GROUPE DE TRAVAIL ................................... 95
• ANNEXE 2 : ADRESSES DE SITES UTILES ............................................................ 96
• ANNEXE 3 : FORMATIONS ............................................................................. 97
GLOSSAIRE ...................................................................................................... 98
RÉFÉRENCES....................................................................................................103
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 8 ___________________________________________
Sigles
A.E.S. Accidents d'Exposition au Sang.
A.N.A.E.S. Agence Nationale d’accréditation et d’évaluation en santé
A.F.N.O.R. Association Française de Normalisation.
A.M.M Autorisation de Mise sur le Marché. Les préparations sans A.M.M relèvent de la
législation sur les produits d'hygiène corporelle et rentrent dans le cadre la
législation européenne "Biocides" Directive 98/8/CE.
B.M.R. Bactéries multi-résistantes.
C.D.C. Center for Disease Control and Prevention
C.E. Conformité Européenne. Le marquage CE apposé sur un produit permet au fabricant
de montrer qu'il répond aux exigences de toutes les directives européennes
applicables.
C.CLIN Centre de Coordination de la Lutte contre les Infections Nosocomiales.
C.L.I.N. Comité de Lutte contre les Infections Nosocomiales.
C.M.C. Carboxyméthylcellulose, principal composant des hydrocolloïdes et des hydrofibres.
C.O.M.E.D.I.S. Comité des médicaments et dispositifs médicaux stériles
C.S.S.I. Commission du service des Soins Infirmiers
C.T.I.N. Comité technique national des infections nosocomiales
D.M. Dispositifs Médicaux Les dispositifs médicaux enduits ou recouverts d'antiseptiques
sont soumis à la Directive 93/42/CEE des dispositifs médicaux.
E.O.H. Equipe opérationnelle d’hygiène hospitalière et de prévention des infections
nosocomiales
F.I.F.O. Règle du First in / first out ou "premier entré - premier sorti". Mode de gestion
rigoureux des stocks permettant entre autres choses d’éviter le dépassement des
dates de péremption.
I.S.O. Infections du Site Opératoire.
L.P.P.R. Liste des Produits et Prestations Remboursés (remplace la dénomination TIPS).
S.A.R.M. Staphylococcus aureus résistant à la méticilline
S.H.A. Solutions hydro-alcooliques utilisées pour la désinfection des mains dite "par
frictions".
S.F.H.H. Société Française d'Hygiène Hospitalière.
U.U. Usage Unique.
V.M.C. Ventilation Mécanique Contrôlée.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 9 ______________________________________
Introduction
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 10 ___________________________________________
I. ObjectifsLe C.CLIN-Ouest a réuni un groupe de travail pluridisciplinaire afin de proposer des recommandations utiles
et opérationnelles pour les pratiques d’hygiène lors des soins de plaies et des pansements. Ce document
n’est pas un nouveau recueil de soins sur les plaies et la cicatrisation, mais il est tourné spécifiquement vers
l’hygiène et la prévention de la transmission croisée de micro-organismes à partir des plaies aiguës et
chroniques. Il est destiné aux hygiénistes et aux soignants médicaux et para-médicaux devant prendre en
charge ce type de plaies.
Ce thème a été retenu en raison de sa complexité et de ses interactions professionnelles multiples :
évolution de la recherche dans le domaine de la cicatrisation, possibilités thérapeutiques différentes entre
plaies aiguës et plaies chroniques, large choix de pansements et de produits, arrêt de l’utilisation
systématique des antiseptiques.
II. Différents types de plaiesLa plaie est une effraction cutanée qui présente des risques de contaminations d’origine endogène (propre
flore du patient dite “commensale”) et d’origine exogène (flore dite “transitoire”) venue de l’extérieur. Les
plaies sont représentées en deux grandes catégories : les plaies aiguës (plaies traumatologiques, plaies
opératoires et brûlures) et les plaies chroniques (escarres et ulcères). Les plaies chroniques et aiguës
diffèrent entre elles notamment dans le temps nécessaire à l’achèvement de l’épithélialisation.
Les risques de contamination de la plaie, de transmission de germes à un autre patient peuvent être liés à la
plaie elle-même, à l’environnement, aux matériels utilisés, aux comportements du soignant, du patient et de
son entourage.
III. Le champ de l’étudeLe domaine étudié comporte deux volets
§ les plaies aiguës, les soins des plaies propres suturées, les plaies comportant un dispositif externe
(fixateur externe en orthopédie, “mobilisation d’une articulation en rééducation”) les plaies ouvertes
(drainages, irrigations, méchage, lavage d’une plaie, moignon d’amputation, greffe), les plaies profondes
et délabrées et les plaies aiguës infectées.
§ les plaies chroniques, les soins des escarres et des ulcères (veineux, artériel, mixte, y compris les
plaies de type angiodermite), les plaies cancéreuses et les plaies chroniques infectées.
Le groupe de travail a décidé de ne pas étudier les plaies suivantes :
- les brûlures,
- les plaies nécessitant des techniques spécialisées (traitement hyperbare, oxygénothérapie nasale,
spécificités de drainages en neurochirurgie, en chirugie thoracique…)
- les pansements réalisés au bloc opératoire
- les stomies qui sont considérées comme des orifices naturels.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 11 ______________________________________
IV. Niveaux de recommandationsLes recommandations sont étayées selon des preuves retrouvées dans la littérature scientifique lorsqu’elles
existent. Trois niveaux de preuves ont été classés par l’Agence Nationale d’Evaluation et d’Accréditation en
Santé (tableau I) [1].
Tableau I : Grade des recommandations. (ANAES) [1]
Niveau de preuve scientifiquefourni par la littérature
Grade desrecommandations
Niveau 1Essais comparatifs randomisés de forte puissanceMéta-analyse d’essais comparatifs randomisésAnalyse de décision basée sur des études bien menées
A
Preuve scientifique établie
Niveau 2Essais comparatifs randomisés de faible puissanceÉtudes comparatives non randomisées bien menéesÉtudes de cohorte
B
Présomption scientifique
Niveau 3Études cas-témoins
Niveau 4Études comparatives comportant des biais importantsÉtudes rétrospectivesSéries de cas
C
Faible niveau de preuve
Un autre niveau de preuve est réalisé avec les textes réglementaires (circulaires, décrets, arrêtés et lois).
Lorsqu’il n’y a pas de références scientifiques, le groupe de travail propose un Avis d’experts basé sur un
consensus professionnel au moment où les recommandations sont émises.
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 12 ___________________________________________
Contexte
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 13 ______________________________________
I. Cadre réglementaireLes textes réglementaires sont rappelés pour les différentes professions impliquées dans les soins de plaies
et la réalisation des pansements : médecins et chirurgiens, pharmaciens, biologistes, sages-femmes,
infirmiers, aides-soignantes et auxiliaires de puériculture.
§ Code de Déontologie Médicale Décret n° 95-1000 du 6 septembre 1995 portant code dedéontologie Médicale [2]
« Le médecin doit disposer, au lieu de son exercice professionnel, d’une installation convenable, de locauxadéquats pour permettre le respect du secret professionnel et de moyens techniques suffisants en rapportavec la nature des actes qu’il pratique ou de la population qu’il prend en charge. Il doit notamment veiller à lastérilisation et à la décontamination des dispositifs médicaux qu’il utilise et à l’élimination des déchetsmédicaux selon les procédures réglementaires.Il ne doit pas exercer sa profession dans des conditions qui puissent compromettre la qualité des soins etdes actes médicaux ou la sécurité des personnes examinées.Il doit veiller à la compétence des personnes qui lui apportent leur concours ».
§ Code de Déontologie des sages-femmes – Décret n°91-779 du 8 août 1991 portant code dedéontologie des sages-femmes [3]
« La sage-femme doit disposer au lieu de son exercice professionnel d’une installation convenable et demoyens techniques suffisants.En aucun cas, la sage-femme ne doit exercer sa profession dans des conditions qui puissent compromettre lasécurité et la qualité des soins et des actes médicaux ».
§ Code de déontologie des pharmaciens – Décret n° 95-284 du 14 mars 1995 portant code dedéontologie des pharmaciens [4]
TITRE Ier - Dispositions communes à tous les pharmaciens- Chapitre Ier – Devoirs généraux Art. R. 5015-12. – « Tout acte professionnel doit être accompli avec soin et attention, selon les règles debonnes pratiques correspondant à l’activité considérée. Les officines, les pharmacies à usage intérieur, lesétablissements pharmaceutiques et les laboratoires d’analyses de biologie médicale doivent être installésdans des locaux spécifiques, adaptés aux activités qui s’y exercent et convenablement équipés et tenus.]»
Chapitre III – Devoirs des pharmaciens biologistes – Art. R. 5015-71.« Le pharmacien biologiste doit veiller au respect de l’éthique professionnelle ainsi que de toutes lesprescriptions édictées dans l’intérêt de la santé publique. Il accomplit sa mission en mettant en œuvre desméthodes scientifiques appropriées et, s’il y a lieu, en se faisant aider de conseils éclairés.
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 14 ___________________________________________
§ Décret n°2002-194 du 11 février 2002 relatif aux actes professionnels et à l’exercice de laprofession d’infirmier. Journal Officiel du 16 février 2002.
Le décret précise les actions de prévention réalisés par l’infirmier ainsi que les actes réalisés surprescription médicale, la nécessité des protocoles écrits et l’importance du travail de collaboration àdévelopper avec les aides-soignantes ou les auxiliaires de puéricultures.
Article 5 : Dans le cadre de son rôle propre, l’infirmier accomplit les actes ou dispense les soins suivantsvisant à identifier les risques et à assurer le confort et la sécurité de la personne et de son environnementet comprenant son information et celle de son entourage :
- Réalisation, surveillance et renouvellement des pansements non médicamenteux ;- Réalisation et surveillance des pansements et des bandages autres que ceux visés dans l’article 6 ;- Prévention et soins d’escarres ;- Prévention non médicamenteuse des thromboses veineuses ;- Soins et surveillance d’ulcères cutanés chroniques ;- Surveillance de l’hygiène et de l’équilibre alimentaire ;
Article 6 : Outre les actes et activités visés aux articles 11 et 12, l’infirmier est habilité à pratiquer lesactes suivants soit en application d’une prescription médicale qui, sauf urgence, est écrite, qualitative etquantitative, datée et signée, soit en application d’un protocole écrit, qualitatif et quantitatif,préalablement établi, daté et signé par un médecin :
- Pose de dispositifs transcutanés et surveillance de leurs effets ;- Renouvellement du matériel de pansements médicamenteux ;- Réalisation et surveillance de pansements spécifiques ;- Ablation du matériel de réparation cutanée ;- Pose de bandages de contention ;- Ablation des dispositifs d’immobilisation et de contention ; renouvellement et ablation de
pansements médicamenteux, des systèmes de tamponnement et drainage, à l’exception des drainspleuraux et médiastinaux ;
- Prélèvements non sanglants effectués au niveau des téguments ou des muqueuses directementaccessibles ;
- Prélèvements et collecte de sécrétions et d’excrétions
Article 7 : L’infirmier est habilité à entreprendre et à adapter les traitements antalgiques, dans le cadredes protocoles préétablis, écrits, datés et signés par un médecin. Le protocole est intégré dans le dossierde soins.
§ Décret n° 2000-844 du 31 août 2000 modifiant le décret n° 89-241 du 18 avril 1989 modifiéportant statuts particuliers des aides-soignants et des agents des services hospitaliers de lafonction publique hospitalière Journal officiel du 2 septembre 2000.
Article 2. : « Le corps des aides-soignants comprend les aides-soignants, les auxiliaires de puériculture etles aides médico-psychologiques. Les aides-soignants exerçant les fonctions d’aide-soignant ou d’auxiliairede puériculture collaborent à la distribution des soins infirmiers dans les conditions définies à l’article 2 dudécret n° 93-345 du 15 mars 1993 modifié relatif aux actes professionnels et à l’exercice de la professiond’infirmier. »
§ La nomenclature générale des actes infirmiersLa nomenclature précise les types de soins de plaies réalisés par les infirmiers. Des extraits sont reproduitsci-après (Arrêté du 12 octobre 2000 et Arrêté du 30 septembre 2002 modifiant la Nomenclature généraledes actes professionnels des médecins, des chirurgiens-dentistes, des sages-femmes et des auxiliairesmédicaux.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 15 ______________________________________
Tableau II : Nomenclature des actes infirmiers
Pansements courants§ Pansement de stomie§ Pansement de trachéotomie, y compris l’aspiration et l’éventuel changement
de canule ou de sonde.§ Ablation de fils ou d’agrafes, dix ou moins, y compris le pansement éventuel.§ Ablation de fils ou d’agrafes, plus de dix, y compris le pansement éventuel.§ Autre pansement.
Pansements lourds et complexes nécessitant des conditions d’asepsierigoureuse.
§ Pansements de brûlure étendue ou de plaie chimique ou thermique étendue,sur une plaie supérieure à 5% de la surface corporelle.
§ Pansement d’ulcère étendu ou de greffe cutanée, sur une surface supérieureà 60 cm².
§ Pansement d’amputation nécessitant détersion, épluchage et régularisation.§ Pansement de fistule digestive.§ Pansement pour perte de substance traumatique ou néoplasique, avec lésions
profondes, sous aponévrotiques, musculaires, tendineuses ou osseuses.§ Pansement chirurgical nécessitant un méchage ou une irrigation.§ Pansement d’escarre profonde et étendue atteignant les muscles et les
tendons.§ Pansement chirurgical avec matériel d’ostéosynthèse extériorisé.
Test et soins portant sur l’enveloppe cutanée§ Pulvérisation de produits(s) médicamenteux.
II. Formation initiale et continueLa complexité des soins de plaies et l’évolution des types de pansements amènent les équipes à une véritable
spécialisation de cette activité pour mieux répondre aux besoins de chaque patient. Ces évolutions doivent
être intégrées dans l’organisation de l’enseignement des futurs professionnels et dans les plans de
formation continue du personnel médical et paramédical.
Formation initiale des infirmiers
Un enseignement particulier est dispensé pour les différentes pathologies dans un souci de clarté
pédagogique. Cet enseignement est organisé par l’équipe pédagogique de chaque Institut de Formation en
Soins Infirmiers (IFSI) à partir d’un programme national. Parmi les points abordés pour chaque pathologie,
on peut relever divers aspects : accueil des malades, application et surveillance des traitements, mise en
œuvre des protocoles, soins infirmiers spécifiques, soins pré et post-opératoires, application des règles
hygiéno-diététiques… L’imbrication des pathologies qui nécessitent une prise en charge globale du patient
est développée pendant toute la durée des études. Ainsi, il appartient à chaque équipe enseignante
d’adapter le contenu des enseignements à l’évolution des sciences et des techniques dans le domaine des
soins infirmiers.
Devant la complexité de prise en charge des patients porteurs de plaies, l’intervention de professionnels
spécialisés dans le domaine des plaies et des pratiques des pansements (stomathérapeutes, pharmaciens,
chirurgiens, dermatologues…) doit être préférée aux présentations générales.
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 16 ___________________________________________
Les stages représentent, au sein de la formation, un temps d’apprentissage privilégié d’une pratique
professionnelle par la possibilité qu’ils offrent de dispenser des soins infirmiers. L’enseignement clinique
doit être assuré par du personnel diplômé qui prépare progressivement les étudiants aux responsabilités
qu’impliquent les soins infirmiers. Les objectifs des stages sont définis par les équipes enseignantes en
liaison avec les personnes responsables de l’encadrement des étudiants sur le lieu de stage. Chaque stage
doit faire l’objet d’une analyse qualitative afin d’évaluer le degré de réalisation des objectifs. Chaque année,
tous les étudiants doivent effectuer des stages en rapport avec le contenu de l’enseignement théorique
parallèlement suivi.
Formation continue
Cette spécifité de soins aboutit à une spécialisation de l’enseignement telles que “Plaies et cicatrisation”, ou
de stomathérapeutes. L’expertise dans ce domaine se développe pour les professionnels des services
spécialisés par exemple diabétologie, chirurgie digestive, chirurgie infantile…
Des échanges d’expériences doivent être organisés en interne et être facilités en externe en coordination
avec la formation continue et la CSSI, la pharmacie, les spécialités de l’établissement (dermatologie,
chirurgie vasculaire, gériatrie…), les comités « escarres », le « COMEDIS » (comité des médicaments et
dispositifs médicaux stériles). Le service de la pharmacie de l’établissement représente une aide précieuse
pour aider les équipes soignantes dans l’activité des pansements dans les domaines suivants :
- Contact direct avec les représentants des laboratoires,
- Lien avec les soignants,
- Participation à des groupements d’achats,
- Organisation des essais de produits avec les correspondants en hygiène.
Formations spécifiques
Il existe des formations spécifiques dans le domaine des plaies et pansements :
- DU d’Université :
L’Université de Montpellier et le CHU Pitié-Salpêtrière proposent des Diplômes d’université de « Plaies et
cicatrisation « aux médecins, pharmaciens, infirmières, kinésithérapeutes et diététiciens.
- Stomathérapeutes
Les infirmières et infirmiers diplômés d’Etat peuvent suivre une formation d’entérostoma-thérapeutes
agréée par l’association française d’entérostoma-thérapeutes (A.F.E.T.) et le World Council of Enterostomal
Therapists (W.C.E.T.).
Les coordonnées des organismes cités sont proposées en fin de document « adresses de sites utiles »
(liste non exhaustive).
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 17 ______________________________________
Microbiologie des plaies
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 18 ___________________________________________
I. Microbiologie de la peau saineLa peau est indispensable dans la défense des infections. Elle a un rôle de barrière mécanique, chimique et
bactérienne. La cohésion des cellules de la couche cornée et le renouvellement rapide des kératinocytes
limitent la colonisation bactérienne [5, 6].
A. Structure de la peau saine
La peau est un organe de revêtement complexe. Elle est constituée de trois couches :- L’épiderme est la partie superficielle. Il est constitué de kératinocytes et repose sur la membrane basale.
Entre les kératinocytes, on trouve les mélanocytes, les cellules de Langerhans (variété de macrophages) et
des terminaisons nerveuses. La couche superficielle ou couche cornée est composée de cellules aplaties qui
ont perdu leur noyau et dont le cytoplasme s’est transformé en substance dure : la kératine. Ces cellules
s’éliminent par desquamation ou exfoliation. L’épiderme, imperméable, joue un rôle de protection vis à vis du
monde extérieur.
- Le derme est la partie intermédiaire. Il s’agit d’un tissu de soutien constitué de fibroblastes, de petits
vaisseaux et d’une matrice extracellulaire assurant résistance et élasticité. Il joue un rôle important dans la
cicatrisation. A l’état normal, il ne contient pas de micro-organismes, sauf dans les Annexes qui s’y trouvent
implantées.
- L’hypoderme est la partie profonde.
B. La flore de la peau saine
La peau comporte deux types de flore : la flore résidente et la flore transitoire.
1. La flore résidente (commensale, saprophyte)
La flore résidente est constituée de micro-organismes implantés de façon prolongée, voire permanente sur
la peau. Elle varie en nombre et variété d’espèces selon les régions du corps. Les régions humides (zones de
séborrhée, plis) sont plus propices à la multiplication bactérienne que les régions sèches. La constitution
physico-chimique du revêtement cutané a une influence importante sur l’écosystème microbien
(température, pH, hydratation, lipides).
Les micro-organismes sont adaptés à l’écosystème cutané et trouvent sur la peau les nutriments nécessaires
à leur développement apportés par la sueur, le sébum ou les débris cellulaires.
a) Les micro-organismes les mieux implantés
Le genre Staphylococcus est représenté surtout par les staphylocoques coagulase-négative dont le chef de
file est S. epidermidis. Ce sont les germes les plus souvent rencontrés. Dix huit autres espèces de
staphylocoques coagulase-négative ont été retrouvées sur la peau. Les plus fréquents sont : S. hominis, S.
warneri, S. simulans, S. saprophyticus (souvent sur le périnée ), S. capitis, S. haemolyticus et S. cohnii. Ces
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 19 ______________________________________
bactéries peuvent être la cause d’infections opportunistes nosocomiales ou iatrogènes, de localisation
variée. Certaines espèces semblent avoir des localisations préférentielles. Par exemple S. saprophyticus
peut être responsable d’infections urinaires et S. lugdunensis d’endocardites.
Le genre Corynebactérium correspond aux bactéries Gram positif aéro-anaérobies facultatives. Elles sont
abondantes au niveau des narines antérieures, du périnée et des espaces interdigitaux des orteils et zones
humides. Les espèces les plus souvent retrouvées sont : C. minutissimum, C. xerosis, C. striatum, C. jeikeium,
C. urealyticum. Ces espèces cutanées de Corynébactéries peuvent être à l’origine d’infections opportunistes
transmises par les mains ou le matériel, avec des localisations cutanées ou profondes, le plus souvent sur du
matériel étranger (prothèses), telles que des endocardites, méningites, péritonites et septicémies avec
pneumopathies. C urealyticum peut être la cause d’infections urinaires, surtout chez les sujets âgés. Ces
germes jouent un rôle important dans l’équilibre de la flore cutanée.
Le genre Propionibacterium correspond aux bactéries Gram positif anaérobies. P. acnes est le principal
germe qui colonise les glandes sébacées et les follicules pileux. Il peut être responsable de certaines
infections opportunistes chez des patients présentant des facteurs prédisposants (immunodépression,
diabète, corps étrangers et prothèses). D’autres espèces sont retrouvées sur la peau : P. granulosum, P.
avidum.
b) Les autres micro-organismes présents mais dont le portage est plus rare et peu abondant
Le genre Micrococcus est représenté essentiellement par M. luteus et M. varians. Les microcoques peuvent
être à l’origine de rares infections opportunistes notamment des endocardites sur prothèse.
Le genre Brevibacterium est parfois retrouvé dans les espaces interdigitaux des orteils.
Les champignons sont représentés surtout par Malassezia furfur qui colonise surtout les zones
séborrhéiques. Dans certaines circonstances M. furfur, autrefois dénommé Pityrosporon ovale ou
P.orbiculare, peut devenir pathogène comme dans le pityriasis versicolor.
2. La flore transitoire
N’importe quel organisme présent dans l’environnement ou provenant des flores digestive, vaginale ou
buccale, peut être retrouvé à un moment donné sur la peau.
Le genre Streptococcus est représenté sur la peau par les streptocoques des groupes A,C,G et B. Ferrieri a
montré que la colonisation de la peau normale précède le développement de lésions cutanées infectieuses
dans la grande majorité des cas. L’isolement d’un streptocoque β-hémolytique sur un prélèvement cutané
doit être pris en considération et sa responsabilité dans la survenue d’une infection cutanée doit être
systématiquement discutée. S. pyogenes (S. du groupe A) peut être responsables d’infections cutanées et
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 20 ___________________________________________
sous-cutanées parfois sévères (érysipèles) et surinfecter des plaies et lésions cutanées préexistantes
(brûlures, ulcères, eczéma).
Les bactéries Gram négatif font partie de la flore transitoire car leur développement exige beaucoup
d’humidité. Les espèces rencontrées sont des bactéries du genre Acinetobacter (A johnsonii et A.lwoffi).
Les Acinetobacter sp. peuvent être responsables de nombreuses infections (pulmonaires, urinaires,
méningites). D’autres bactéries Gram négatif peuvent être retrouvées : Escherichia coli responsable de
folliculite, Proteus sp. et Pseudomonas sp. responsables d’infections des espaces inter-orteils.
Staphylococcus aureus s’implante surtout dans les zones humides (aisselles, périnée, nez). Des facteurs de
risque ont été identifiés : traitement antibiotique récent, présence de plaies, implantation de matériel
invasif, antécédent d’hospitalisation récente. S. aureus peut être responsable de nombreuses infections :
folliculite, furoncle, cellulite, impétigo, ecthyma, sycosis, anthrax, panaris.
Remarques
a. La flore cutanée normale peut être modifiée (densité, qualité) par l’âge, les traitements, le climat, la
profession, l’hospitalisation, un traitement anti-infectieux général, l’immunodépression.
b. En établissement de soins, les micro-organismes retrouvés peuvent être résistants aux agents anti-
microbiens.
II. Microbiologie de la peau lésée
A. Définitions
1. Plaie colonisée
La colonisation bactérienne de la plaie est la conséquence naturelle de l’exposition des tissus à l’air ambiant.
Elle correspond à la présence de bactéries à la surface de la plaie sans invasion des tissus et sans réponse
immunitaire locale ou générale à cette présence. Elle traduit l’équilibre entre les réactions de l’organisme et
le pouvoir pathogène des bactéries transitoirement commensales [6].
2. Plaie infectée
L’infection correspond à l’invasion des tissus cutanés et sous cutanés par des bactéries et à la réaction
immunitaire qui en résulte. Ceci se traduit par des signes cliniques d’inflammation locale (rougeur, œdème,
douleur) et de multiplication bactérienne avec recrutement de polynucléaires (écoulement de pus). Dans
certains cas, l’infection s’étend aux tissus musculaires et osseux adjacents et se généralise. Cela se traduit
par des signes régionaux comme une lymphangite, des adénopathies, des signes de myosite ou d’ostéite, et
des signes généraux comme la fièvre [6]. Une bactériémie peut en résulter avec passage du micro-organisme
dans le sang.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 21 ______________________________________
« Paix aux germes de bonne volonté »
La colonisation bactérienne est indispensable à la cicatrisation et, lutter contre elle par l’utilisation
d’antiseptiques et d’antibiotiques, retarde voire empêche la cicatrisation.
A l’opposé, l’apparition d’une infection empêche la cicatrisation d’où l’importance de suspecter et
diagnostiquer rapidement une infection pour prévenir tout retard de cicatrisation [6].
B. Physiopathologie
Le bactériocycle est le déroulement habituel du développement des flores bactériennes sur une plaie. Les
différentes étapes de la cicatrisation correspondent à la succession de flores bactériennes physiologiques
de colonisation (figure 1) :
1. A la phase initiale de détersion, on observe un grand nombre de germes, d’espèces différentes
avec une large prédominance de cocci Gram positif (S. aureus, entérocoque) qui jouent un rôle
déterminant dans cette détersion par digestion des débris,
2. Au stade de nécrose, on décompte autant de germes aérobies qu’anaérobies. Les germes Gram
négatif apparaissent à ce stade (E. coli, Proteus sp.),
3. Au stade d’ulcération, on trouve surtout des germes aérobies (Pseudomonas sp.,S.aureus),
4. Lors de l’étape de bourgeonnement, on trouve une flore polymorphe avec prédominance de
germes Gram positif et en nombre nettement inférieur,
5. Au stade de ré-épidermisation, les plaies sont pauvres en germes.
Figure 1 : Présentation schématique du bactériocycle d’une plaie
0 20 40 60 80 100 120
Epidermisation
Bourgeonnement
Ulcération
Nécrose
DétersionFlore totale
Bacilles Gram -
Cocci Gram+
Puissance (Cocci Gram+)
Stades de cicatrisation
% germes
On comprend ainsi l’inutilité de procéder à des prélèvements bactériologiques systématiques sur une
plaie chronique d’évolution normale. Mais il s’agit d’un équilibre microbiologique fragile. Le diagnostic
d’infection est essentiellement clinique (cf. définitions). Cependant l’intérêt du prélèvement
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 22 ___________________________________________
bactériologique de la plaie se pose à la recherche de la prédominance nette, voire la présence exclusive,
d’une espèce bactérienne dont l’antibiogramme pourra orienter l’antibiothérapie par voie générale.
III. Techniques de prélèvement de plaies
A. Objectifs du prélèvement
On distingue deux types de prélèvements : les prélèvements à visée diagnostique et les prélèvements à visée
épidémiologique. La distinction entre ces deux types prélèvements conditionne la prescription, le mode de
réalisation du prélèvement, le transport, la conservation du prélèvement, la technique d’analyse
microbiologique et l’interprétation des résultats [7-15].
Le prélèvement microbiologique est réalisé soit en application d’une prescription médicale, soit en
application d’un protocole écrit. C’est du rôle des infirmières de réaliser les prélèvements non sanglants
effectués au niveau des téguments ou des muqueuses directement accessibles et les prélèvements et
collecte de sécrétions et d’excrétions [16] (Textes réglementaires).
1. Prélèvements « à visée diagnostique »
Ces prélèvements « à visée diagnostique » sont destinés à établir le diagnostic étiologique d’une infection
suspectée cliniquement et d’adapter le traitement anti-infectieux. Il sont indiqués en cas de signes cliniques
d’infection (douleur, inflammation péri ulcéreuse, adénite, fièvre).
Les prélèvements « à visée diagnostique » pour être fiables doivent être obtenus par biopsie ou en
seringue [8]. Les prélèvements sur écouvillons de zones habituellement colonisées (peau et muqueuse lésées)
par des germes variés sont à déconseiller. En effet, l’analyse des prélèvements sur écouvillons lorsqu’elle
met en évidence une flore poly-microbienne, rend difficile l’identification du germe responsable de
l’infection. Le microbiologiste doit faire son choix parmi les micro-organismes isolés selon la nature et la
concentration de chaque micro-organisme isolé. Dans l’avenir, il est donc souhaitable que les prélèvements
superficiels soient limités au profit de prélèvements plus invasifs (biopsie, seringues). L’analyse des
prélèvements invasifs met en évidence plus souvent une flore mono-microbienne à l’origine de l’infection.
Toutefois, l’écouvillonnage n’est pas remis en cause pour les prélèvements réalisés en per-opératoire pour
les sites normalement stériles (par exemple os, biomatériau implanté).
2. Prélèvements « à visée épidémiologique ».
Ils ont pour but de connaître la nature des microorganismes colonisant les patients et d’identifier leur
profil de résistance aux anti-infectieux. Toutes les bactéries ne sont pas à mettre en évidence, seules
celles préoccupantes d’un point de vue épidémiologique sont à rechercher. Ces bactéries sont celles qui sont
connues pour être fréquemment multi-résistantes (définies par le CTIN dans le cadre du programme de
surveillance des BMR) [14] et celles qui apparaissent avec une fréquence apparemment accrue lors de
prélèvements diagnostiques dans un établissement donné (ces germes sont alors retenus en concertation
avec le CLIN).
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 23 ______________________________________
Actuellement le dépistage des bactéries multi-résistantes n’est proposé qu’à l’admission dans des services à
risque élevé de transmission croisée (réanimation, secteurs septiques des services de chirurgie et de
médecine spécialisée, services de soins de suite et de réadaptation). Ce type de dépistage de patient
porteur de BMR permet la mise en place de mesures actives d’hygiène (isolement septique, renforcement de
l’hygiène des mains). Le groupe de travail ne se prononce pas sur l’opportunité d’étendre cette indication à
d’autres types de services. Chaque établissement se doit de définir avec le CLIN les modalités d’un
dépistage.
Les prélèvements « à visée épidémiologique » considérés comme fiables sont obtenus par écouvillonnage
sans désinfection préalable de la peau et des muqueuses lésées. La recherche de la colonisation de la plaie
par un germe multi-résistant permet la technique par écouvillonnage. L’identification est réalisée sur un
milieu de culture sélectif (par exemple le milieu MRSA est spécifique pour les Staphylococcus aureus
résistant à la méticilline (SARM).
B. Mode de réalisation du prélèvement
Le groupe de travail propose des méthodes suivantes (Avis d’experts) :
1. Prélèvements à visée diagnostique
Les prélèvements des zones lésées en fonction de la présentation de la plaie : fermée ou ouverte,
avec ou sans écoulement, nécrotique ou non…,
Ø Plaies aiguës simples et plaies chroniques
La technique de prélèvement par biopsie est présentée ci-dessous [8].
- Nettoyer la plaie (eau + savon antiseptique), rincer puis sécher délicatement par tamponnements,
éliminer les exsudats, débrider les tissus nécrosés si nécessaire. Appliquer de l’antiseptique et
laisser sécher pour éliminer la flore de colonisation. Rincer au chlorure de sodium stérile.
- Faire une biopsie de la lésion ou cureter le bord actif de la lésion. Placer la biopsie au fond d’un
tube stérile. Ajouter 3 ou 4 gouttes de chlorure de sodium stérile pour les petits échantillons.
En cas de recherche de germes anaérobies stricts : faire une deuxième biopsie, dans un milieu de transport
anaérobie. Les prélèvements des liquides inflammatoires sont réalisés de la façon suivante :
- Aspirer le liquide inflammatoire à l’aiguille fine en cas de plaie produisant du liquide ; très peu de
liquide est nécessaire. Aspirer 1 mL de chlorure de sodium stérile pour éviter que le prélèvement ne
se dessèche dans la seringue. Eliminer l’aiguille dans un collecteur de déchets coupants/piquants.
- Protéger l’embout de la seringue avec un capuchon stérile type Combistopper®. La recherche de
germes anaérobies stricts est inutile sur ce type de prélèvement.
Ø Plaies aiguës avec drains ou lames
- La mise en culture de matériels (drains, lames) est peu contributive.
- Au niveau de la fistule : désinfecter la partie cutanée ou la partie superficielle avec un antiseptique
aqueux (chloré ou à base de chlorhexidine aqueuse). Laisser sécher. Aspirer à l’aiguille la partie la plus
profonde de la lésion et aspirer ensuite 1 mL de chlorure de sodium stérile pour éviter que le prélèvement
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 24 ___________________________________________
ne se dessèche. Eliminer l’aiguille dans un collecteur de déchets coupants/piquants. Protéger l’embout de la
seringue avec un capuchon stérile type Combistopper®.
- La culture des anaérobies sera demandée sur ce type de prélèvement.
N.B. : Plutôt que des prélèvements sur fistule, il faut préférer des biopsies par prélèvements en per-
opératoire ou par ponction dans le foyer infectieux à partir de la peau saine [8].
Ø A noter
D’autres examens complémentaires peuvent être demandés comme des hémocultures (2 de préférence, à 1
heure d’intervalle si possible), en cas de température supérieure ou égale à 38°5 ou inférieure ou égale à
36°C, ou en cas de frissons. Les ostéites peuvent être recherchées par des examens appropriés :
radiographies simples, scanner, scintigraphie osseuse, IRM. Peuvent également être contributifs : ECBU
(examen cytobactériologique des urines), VS (vitesse de sédimentation), glycémie, CRP (C Réactive
Protéine)….
2. Prélèvements à visée épidémiologique.
Ces prélèvements sont effectués à l’écouvillon sans désinfection préalable . L’écouvillon est préalablement
humidifié au chlorure de sodium. La recherche de BMR en cause doit être précisée sur le bon adressé au
laboratoire de microbiologie.
C. Etiquetage et transport au laboratoire
L’étiquetage est effectué immédiatement après le prélèvement (nom, prénom, date de naissance), origine du
prélèvement et renseignements cliniques (fièvre, traitement, motivation de prélèvement (ex : prélèvement à
visée épidémiologique). Le transport au laboratoire doit être rapide (inférieur à 2 heures) à 20°. Voir
exemple de fiche de demande d’examen en infra.
D. Interprétation des résultats
- Pour les prélèvements à visée diagnostique, l’infection est définie de la manière suivante [7-12] :
Ø Présence de 2 signes suivants: (Accompagnés ou non d’écoulement purulent)
§ rougeur
§ sensibilité
§ gonflement des bords de la plaie
Ø Et présence de 1 des signes suivants :
§ germe prédominant, voir en culture monomorphe, isolé à partir du liquide obtenu par aspiration à
l’aiguille, ou germe isolé à partir du tissu biopsié en quantité supérieure à 105 par gramme de
tissu (exception faite des Streptocoques β-hémolytiques).
§ germe isolé par hémoculture.
Remarque : l’interprétation des prélèvements sur fistule est plus difficile car l’infection est souvent pluri-
microbienne.
- Pour les prélèvements à visée épidémiologique, le laboratoire met en œuvre des techniques spécifiques
dans la recherche d’une bactérie particulière et renseignera sur la présence ou non de cette bactérie. Le
patient pourra être déclaré uniquement porteur de BMR ou autre germe sur ce type de prélèvement.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 25 ______________________________________
Figure : Exemple de fiche de demande d’examen bactériologique - Clinique du TER, Lorient.
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 26 ___________________________________________
Physiopathologie des plaies
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 27 ______________________________________
I. Cicatrisation normaleLa cicatrisation d’une plaie est un phénomène biologique naturel. Les tissus humains et animaux sont
capables de réparer des lésions localisées par des processus de réparation et de régénération qui leur sont
propres. Cette capacité reste cependant soumise à de nombreuses variations. Ainsi la rapidité et la qualité
de la cicatrisation d’une plaie dépendent :
• de l’état général de l’organisme atteint, qui conditionne sa force de résistance plus ou moins
prononcée,
• de l’étiologie de la lésion,
• de l’état et de la localisation de la plaie,
• de la survenue ou de l’absence d’une infection.
De ce fait, le traitement et les soins d’une plaie ne se laisseront jamais schématiser. Même en présence de
lésions d’étiologie identique, le déroulement du processus de cicatrisation pourra se dérouler de façon
totalement différente selon le type de plaies, la localisation ou la personne elle-même.
II. La réaction inflammatoireSi un organe présente un traumatisme quelconque (blessure, piqûre…), une réaction locale non spécifique se
développe : la réaction inflammatoire. Elle se caractérise par 4 signes classiques qui sont la douleur, la
chaleur, la rougeur et l’œdème. La dilatation des capillaires sanguins est responsable de la rougeur et de
la chaleur. L’augmentation de leur perméabilité, en favorisant l’exsudation plasmatique, est responsable de
l’œdème. La douleur est due à la pression sur les terminaisons nerveuses sensibles.
Si l’agent infectieux survit, les cellules phagocytaires interviennent : ces cellules traversent les capillaires
(diapédèse) en s’insinuant à travers les cellules endothéliales et elles sont attirées vers le foyer
inflammatoire par le chimiotactisme des substances présentes à cet endroit. Cette réaction peut signifier la
fin de l’infection.
Mais si le matériel étranger est difficilement résorbable, il se forme un abcès, la cavité se remplit de
débris cellulaires, de liquide plasmatique qui constituent le pus. L’abcès peut se vider, on a alors une
cicatrisation. Il peut aussi s’enkyster et provoquer une réaction aiguë qui nécessitera alors l’intervention
des mécanismes de défenses spécifiques.
III. La cicatrisationLa cicatrisation d’une plaie se déroule en trois phases. Chacune de ces phases est caractérisée par des
activités cellulaires spécifiques qui font progresser le processus de réparation selon des séquences
chronologiques précises, mais imbriquées les unes dans les autres [17, 18].
A. Les différentes phases de cicatrisation
1. Phase exsudative pour la détersion de la plaie (détersion)
Pour chaque plaie, la cicatrisation commence par l’apparition de phénomènes inflammatoires précoces.
Immédiatement après le traumatisme débutent des sécrétions à partir de vaisseaux sanguins et
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 28 ___________________________________________
lymphatiques. La coagulation est induite par activation de la thrombokinase qui est libérée et il en résulte la
formation de fibrine. Après environ 10 minutes, débute l’exsudation qui va assurer la défense contre
l’infection et la détersion de la plaie.
2. Phase proliférative avec développement du tissu de granulation (bourgeonnement)
Environ 4 jours après la blessure, l’organisme commence à combler la perte de substance par un nouveau
tissu. Dans ce but, les fibroblastes produisent en premier lieu des mucopolysaccarides qui serviront de
matrice à l’élaboration des fibres collagènes du tissu conjonctif.
3. Phase de différenciation avec maturation cellulaire, développement de la cicatrice et
épithélialisation
Entre le 6ème et le 10ème jour en moyenne, commence la maturation des fibres collagènes. La plaie se
rétracte sous l’influence de cellules particulières, les myofibroblastes. En s’appauvrissant progressivement
en eau et vaisseaux, le tissu de granulation devient plus ferme. Il se transforme en tissu cicatriciel qui, à
son tour, favorisera la rétraction cicatricielle.
B. Obstacles à la cicatrisation
De nombreux facteurs peuvent être des obstacles à la cicatrisation, tels que :
- le diabète : dysfonctionnement leucocytaire lié à l’hyperglycémie, risque d’ischémie régionale en raison
d’une oblitération vasculaire ou de l’épaississement de la membrane basale des capillaires,
- la malnutrition : perturbations de la phase inflammatoire et de la synthèse de collagène,
- l’obésité : diminution de la vascularisation du tissu adipeux et augmentation de la tension dans la plaie,
- le tabagisme : diminution de l’oxygénation de la plaie et anomalies de la coagulation dans les petits
vaisseaux sanguins,
- l’âge avancé : affaiblissement des défenses immunitaires et diminution de la résistance aux germes
pathogènes,
- le stress important : augmentation du cortisol diminue le nombre de lymphocytes circulants et atténue
la réaction inflammatoire,
- le déficit sensitif dans la région de la plaie,
- les défauts de circulation/d’hypoperfusion : mauvaise alimentation de la plaie en substances nutritives,
en cellules sanguines et en oxygène,
- les traitements :
§ Immunosuppresseurs : diminution de la synthèse de collagène,
§ Corticoïdes : ralentissement de l’épithélialisation et de la néo-vascularisation, et inhibition de
la contraction,
§ Irradiation de la lésion : diminution de l’irrigation sanguine par suite du rétrécissement de la
lumière vasculaire.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 29 ______________________________________
C. Caractéristiques d’une plaie et évaluation de l’état d’une plaie
Les caractéristiques d’une plaie permettent d’apprécier l’état et l’évolution : profondeur, dimension,
exsudat, douleur, infection, odeur, couleur. Ces renseignements sont particulièrement utiles pour la prise en
charge des plaies chroniques [18, 19].
1. Origine de la plaie
Le bilan étiologique est l’élément incontournable pour la prise en charge d’une plaie au niveau des membres
inférieurs (voir les différents types d’ulcères définis dans le glossaire en fin de document). Ce bilan
comprend la réalisation d’un échodoppler artériel et ou veineux avec la prise des indices de pression
systoliques (IPS). Cet examen permet d’éliminer une atteinte macro-angiopathique accessible à un éventuel
geste chirurgical.
2. Profondeur de la plaie
L’évaluation de la profondeur de la plaie peut se baser sur les critères définis pour les stades de gravité de
l’escarre (tableau III).
Tableau I : Classification des stades de l’escarre du National Pressure Ulcer Advisoty Panel (NPUAP,
1989) adaptée selon les travaux de l’Hôpital de Garches [20].
Stade 0 : Peau intacte, mais risque d’escarre
Stade I : Erythème cutané sur une peau apparemment intacte ne disparaissant pas après la levée de la
pression ; en cas de peau plus pigmentée : modification de couleur, œdème, induration
Stade II : Perte de substance impliquant l’épiderme et en partie (mais pas sur toute son épaisseur) le
derme, se présentant comme une phlyctène, une abrasion ou une ulcération superficielle
Stade III : Perte de substance impliquant le tissu sous cutané avec ou sans décollement périphérique,
type de nécrose sèche ou humide
Stade IV : Perte de substance atteignant et dépassant le fascia et pouvant impliquer os, articulations,
muscles ou tendons. Facteurs péjoratifs : décollement, contact osseux, fistule et infection.
3. Dimensions d’une plaie
Les premiers renseignements portés sur l’étendue d’une plaie sont essentiels pour le suivi de l’état d’une
plaie au cours du traitement [18, 21]. La mesure de la plaie doit être reportée sur la fiche de suivi ; une
photographie de la plaie initiale peut renseigner objectivement sur son évolution. Il existe un logiciel de
mesure « MOUSEYES » téléchargeable sur le site http://www.hop.man.ac.uk/staff/rtaylor.
4. Quantité et qualité de l’exsudat
L’exsudat doit être apprécié en terme de quantité (faible, modéré, important) et de qualité (séreux,
sanguinolent ou purulent).
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 30 ___________________________________________
5. Code couleur des plaies (échelle colorimétrique)
Les couleurs sont différentes selon la nature et l’évolution de la cicatrisation. Elles correspondent à la
production plus ou moins importante d’exsudats selon les plaies. Initialement, la plaie est sèche, ou
légèrement humide ou très exsudative. Les plaies chroniques sont rarement monochromes.
Le code couleur utilisé dans l’échelle colorielle (Red Yellow Black) repose sur l’utilisation de 5 couleurs pour
décrire les plaies : noires, jaunes, rouges, éventuellement roses ou blanches. Il ne définit pas la gravité de
l’escarre en profondeur, son intérêt principal est de suivre l’évolution de la plaie. Il doit être associé à
d’autres méthodes de mesure [20]. On distingue :
- COULEUR NOIRE correspond à la coagulation des éléments du derme et de l’épiderme en cas de
nécroses “cartonnées”, luisantes, croûtes superficielles sèches ou très peu humides.
- COULEUR JAUNE correspond à la production de fibrine pour les plaies très humides, fibrineuses. On
observe des situations intermédiaires :
- Plaies modérement humides : plaques de nécroses et sillon d’élimination en périphérie, nécroses
noires molles
- Plaies fibrineuses ou nécroses jaunes correspondant au tissu graisseux dévascularisé avec
évolution vers la fibrose
- Surinfection possible pour ce type de plaie favorisée par l’exsudat et les produits de dégradation
de la fibrine.
- COULEUR ROUGE repésente le tissu de granulation.
- COULEUR ROSE traduit la phase d’épithélialisation.
- COULEUR BLANCHE signe l’évolution vers la fibrose.
6. Douleur
L’appréciation et la prise en compte de la douleur ressentie par le patient sont essentielles pour la
surveillance et le suivi de l’évolution de l’état d’une plaie [18, 22, 23]. Parmi les plaies chroniques, les plaies
artérielles sont les plus douloureuses. La douleur peut être le signe de la constitution d’un abcès superficiel
ou profond, par exemple la plaie simple aiguë suturée post-opératoire. La douleur peut également signifier
une intolérance au pansement ou encore un pansement mal positionné.
7. Odeur
L’odeur peut être liée à la dégradation des pansements, par exemple les composants des hydrocolloïdes en
absorbant l’exsudat se transforment en gel ce qui produit une substance « pus-like « ou malodorante [21].
L’odeur peut également être le signe d’une colonisation importante. L’odeur n’est donc pas un signe
systématique d’une infection. La couleur verdâtre caractéristique associée à l’odeur du seringat est
caractéristique de la présence de Pseudomonas sp. Cette identification est plus délicate avec les
pansements type hydrocolloïdes qui font disparaître la couleur verte. De plus, l’odeur nauséabonde de ce
type de pansement masque celle du Pseudomonas sp.
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 31 ______________________________________
IV. Evaluation globale de la plaieTous les éléments pris en compte dans l’évaluation de la gravité de la plaie doivent être complétés par une
évaluation générale de l’état de santé du patient. Des instruments d’évaluation des facteurs de risque ont
été décrits dès 1960.
Différentes grilles sont proposées pour évaluer les facteurs de risques : grille d’Angers, grille Waterlow,
échelle de Norton, échelle de Braden, échelle de Garches. Les facteurs de gravité se recoupent dans les
différentes échelles disponibles : immobilité et limitation de l’activité, incontinence, déficience de l’état
nutritionnel, altération du niveau de conscience.
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 32 ___________________________________________
Figure 1 : Evaluation des facteurs de risque d'escarre avec l'échelle de Braden (1)
(adapté de Braden et Bergström, 1987)
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 33 ______________________________________
Figure 3 bis : Exemple de grille de Braden simplifiée - CH Départemental de la Roche-sur-Yon
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 34 ___________________________________________
Risque infectieux et transmission croisée lors
du pansement
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 35 ______________________________________
I. Facteurs de transmissionLe risque de transmission croisée doit être prévenu par une technique de soin et de pansement qui tient
compte du stade de la plaie et ses caractéristiques, de l’état du patient et de l’environnement. La technique
vise à protéger le soignant et à protéger le patient vis-à-vis de ses propres germes (contamination
endogène) ou des germes d’autres patients (contamination exogène).
Dans tous les cas, la technique de soins doit être rigoureusement aseptique, c’est-à-dire ne pas apporter de
germes exogènes. De manière schématique, les ressources utilisées (gants, champs) sont propres dans le
bas risque infectieux, et stériles dans le haut risque infectieux. Dans le risque intermédiaire, la qualité des
ressources dépend du type de plaie. Les dispositifs médicaux (pinces, ciseaux, canules) en contact
directement avec la plaie sont toujours stériles.
Le risque de transmission croisée dépend de 4 facteurs intriqués :
- le patient selon son état physiologique, sa pathologie (diabète, terrain artéritique..) et ses défenses
immunitaires ou un portage de germes particuliers (S. aureus dans la saphère ORL par exemple). On
peut citer également le risque lié au patient peu coopérant, mal informé, avec une hygiène corporelle
insuffisante,
- le type de plaies : plaies aiguës ou plaies chroniques selon sa profondeur, son siège, son état
infectieux, la nature des germes…
- l’environnement constitué des surfaces, de l’air et des autres patients.
- les soins qui peuvent être facteurs de transmission par non respect des protocoles, méconnaissance de
la technique, insuffisance ou inadaptation du matériel et/ou des personnels, introduction d’un nouveau
matériel, ou d’une nouvelle technique. On peut citer également le défaut d’organisation du soin,
l’interruption du soin. A signaler ici le risque pour le soignant avec les accidents d’exposition au sang et
aux liquides biologiques par contact sur la peau lésée et les muqueuses, par projections, par coupures ou
par piqûres.
II. Caractéristiques du risque infectieuxLe groupe de travail propose de considérer trois niveaux de risque pour adapter les règles d’hygiène à
chaque patient.
A. Risque infectieux faible
Le risque infectieux faible correspond à une plaie avec une atteinte superficielle de la peau (dermabrasion
ou écorchure) et une peau primitivement intacte. Il n’est généralement pas nécessaire de pratiquer de
prélèvement microbiologique à visée diagnostique.
• Le risque faible d’une plaie aiguë peut correspondre par exemple, à une plaie suturée (fils, agrafes,
sutures adhésives) par incision après intervention chirurgicale, ou par plaie traumatique franche suturée
ou non, ou après endoscopie interventionnelle (cœlio-chirurgie),
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 36 ___________________________________________
• Le risque faible de la plaie chronique peut correspondre au stade 2 de l’escarre représenté par une
atteinte limitée aux tissus superficiels pour laquelle la colonisation est physiologique.
B. Risque infectieux modéré
Ce risque correspond à une ouverture ou une traversée d’une zone possédant une flore bactérienne
saprophyte. Le risque de transmission croisée de la plaie est possible soit par une technique aseptique
insuffisante, soit par un défaut d’hygiène du patient. Il n’est généralement pas nécessaire de pratiquer de
prélèvement microbiologique à visée diagnostique.
• Le risque modéré de la plaie aiguë correspond à la peau primitivement intacte ou saine comportant une
ouverture pour un drainage, un méchage de plaie ou une stomie récente suturée.
• Le risque modéré de la plaie chronique correspond au stade 3 de l’escarre avec atteinte des tissus
mous (fascia, muscles) et des tendons pour laquelle la colonisation est physiologique, ulcère artériel.
C. Risque infectieux élevé
La plaie est ouverte avec mise à nu des couches profondes tendons, os, avec ou sans infection superficielle
ou profonde. Le risque de contamination exogène est particulièrement redouté lors de la réalisation du
pansement. Le risque de transmission croisée entre deux patients est maximal. Des prélèvements
microbiologiques peuvent être nécessaires (Cf. paragraphe « Techniques de prélèvement » ).
Les mesures d’isolement septique (isolement contact, de type géographique ou technique) doivent être
appliquées pour les patients infectés ou colonisés par des BMR et d’autres germes potentiellement
dangereux [24]. Dans tous les cas, ces mesures relèvent de la prescription médicale. La stratégie de
dépistage s’inscrit obligatoirement dans une démarche définie par le CLIN en référence aux
recommandations « Maîtrise de la diffusion des BMR » [14].
• Le risque de la plaie aiguë correspond aux plaies traumatiques multiples ou délabrées, ou aux plaies
chirurgicales comportant de multiples portes d’entrées (chirurgie thoracique ou abdominale majeure..).
• Le risque de la plaie chronique correspond au stade 4 de l’escarre avec atteinte profonde des muscles,
tendons, os, plaie importante par exemple au niveau du sacrum, plaie cancéreuse.
III. Risques spécifiques
A. Infections de site opératoire
Les définitions adoptées sont celles publiées en 1992 par le CDC et reprise dans les « 100
recommandations » [25]. On exclut par conséquent les infections du patient chirurgical, c'est-à-dire celles
survenant à distance du site opératoire, par exemple une infection urinaire après chirurgie ORL. On
considère comme date de l'infection celle du jour où elle s'est exprimée cliniquement et/ou elle a été
diagnostiquée par le chirurgien ou par un membre de l'équipe chirurgicale en charge du patient.
a) Infection de la partie superficielle de l'incision
Est une infection, si :
-
_______________________________________________ Hygiène des plaies et pansements - C.CLIN-Ouest 2004
____________________________________ 37 ______________________________________
1 - Elle survient dans les 30 jours suivant l'intervention, ET 2 - Elle touche la peau et le tissu cellulaire
sous-cutané, ET 3 - Pour laquelle on constate au moins un des signes suivants :
= Du pus provenant de la partie superficielle de l'incision,
= Un germe isolé à partir d'une culture d'un liquide ou d'un tissu prélevé aseptiquement et
provenant de la partie superficielle de l'incision,
= Un signe d'infection (douleur, sensibilité, rougeur, chaleur... ) associé à l'ouverture délibérée de
la partie superficielle de l'incision par le chirurgien, sauf si la culture est négative,
= Le diagnostic d'infection de la partie superficielle de l'incision est porté par le chirurgien (ou le
praticien en charge du patient).
N.B. : L'inflammation minime confinée aux points de pénétration des sutures ne doit pas être considérée
comme une infection. La notion de pus est avant tout clinique et peut être éventuellement confirmée par un
examen cytologique et microbiologique.
b) Infection de la partie profonde de l'incision
Est une infection, si : 1 - Elle survient dans les 30 jours (si pas de prothèse en place) ou dans l'année (si
prothèse en place) suivant l'intervention, ET 2 - Elle semble liée à l'intervention, ET
3 - Elle touche les tissus mous profonds (fascia, muscles), ET 4 - Pour laquelle on constate au moins un des
signes suivants :
= Du pus provenant de la partie profonde de l'incision,
= Fièvre >38°, ou douleur ou sensibilité localisée, lorsque la partie profonde de l'incision est ouverte
spontanément ou délibérément par le chirurgien (sauf si la culture est négative),
= Un abcès ou un autre signe évident d'infection de la partie profonde de l'incision retrouvé à
l'examen macroscopique pendant la réintervention ou par examen radi ologique ou histopathologique,
= Le diagnostic d'infection de la partie profonde de l'incision est porté par le chirurgien (ou le
praticien en charge du patient).
c) Infection de l'organe ou de l'espace concerné par le site opératoire
Est une infection, si : 1 - Elle survient dans les 30 jours (si pas de prothèse en place) ou dans l'année (si
prothèse en place) suivant l'intervention, ET 2 - Elle semble liée à l'intervention, ET 3 - Elle touche
l'organe ou l'espace du site opératoire (toute partie anatomique, autre que l'incision, ouverte ou manipulée
pendant l'intervention), ET 4 - Pour laquelle on constate au moins un des signes suivants :
= Du pus provenant d'un drain placé dans l'organe ou l'espace,
= Un germe isolé à partir d'une culture d'un liquide ou d'un tissu prélevé aseptiquement et
provenant de l'organe ou de l'espace,
= Un abcès ou un autre signe évident d'infection de l'organe ou de l'espace est retrouvé à l'examen
macroscopique pendant la réintervention ou par un examen radiologique ou histopathologique,
= Le diagnostic d'infection de l'organe ou de l'espace est porté par le chirurgien (ou le praticien en
charge du patient).
-
Hygiène des plaies et pansements - C.CLIN-Ouest 2004_______________________________________________
___________________________________________ 38 ___________________________________________
Les infections du site opératoire ont le plus souvent leur origine dans les périodes en pré- et per-
opératoire. Parmi les causes de la période pré-opératoire, on peut citer par exemple :
- les risques liés aux patients et aux actes chirurgicaux basés sur la classe de contamination
(Altemeier), qui définit 4 catégories de chirurgie : propre, propre-contaminée, contaminée, sale ou
infectée ; le score ASA qui est un indicateur de la mortalité péri-opératoire globale qui distingue 5
catégories de patient (du patient sain au patient moribond) ; l’indice de risque NNIS qui associe ces 2
variables et la durée d’intervention (score de 0 à 3) ; la durée d’hospitalisation pré-opératoire pouvant être
un facteur en soi mais qui est liée à l’état du patient.
- les risques liés aux organisations de soins : les défauts de préparation cutanée (pour la douche
préopératoire, la dépilation, le contrôle de la propreté du patient), défauts de procédures de désinfection
des DM réutilisables.
La période post–opératoire est plus rarement incriminée dans la survenue d’infections. On peut t





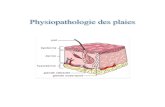

![Presentation Specificites Des Pansements Chez Le Diabetique[1]](https://static.fdocuments.fr/doc/165x107/55cf933f550346f57b9d26de/presentation-specificites-des-pansements-chez-le-diabetique1.jpg)











