ED N°5 : SYNDROME RESTRICTIF ET SAOS · Ce TD n’est pas du tout aussi long ... On aura les...
Transcript of ED N°5 : SYNDROME RESTRICTIF ET SAOS · Ce TD n’est pas du tout aussi long ... On aura les...
Ronéo 15 – UE 12 - ED n° 5 Page 1/18
UE12 – Appareil Respiratoire
Blunel, Delclaux, Denjean, Hussenet
Vendredi 18 Mai 2018 de 8h30 à 10h30
Ronéotypeur : Denis Ducos
Ronéoficheur : Dorian Bochaton
ED N°5 : SYNDROME RESTRICTIF ET SAOS
Ce TD n’est pas du tout aussi long qu’il peut paraitre. Il y 2 parties (obésité et apnée du sommeil) qui
sont assez inutiles mais qui sont tout de même dans la ronéo. A la fin du cours, il faut surtout avoir
compris tout ce qui touche à l’EFR : bien savoir la lire et l’interpréter (TVR++) ; connaitre les
pathologies qu’on retrouve le plus lors de ces troubles ; savoir différencier un trouble de la diffusion
d’un shunt ; savoir à quoi sert la mesure de la DLCO ; connaitre la physiopathologie de l’apnée
obstructive du sommeil.
Ronéo 15 – UE 12 - ED n° 5 Page 2/18
SOMMAIRE:
I. Sémiologie
1. Crépitants
2. Hippocratisme digital
II. Trouble Ventilatoire Restrictif
1. TVR par syndrome interstitiel
2. TVR par abolition des muscles respiratoires
III. Exploration du transfert alvéolo-capillaire
1. Rappel sur le transfert alvéole-sang
2. Exploration du transfert alvéolo-capillaire : Mesure de la DLCO
IV. Trouble hématose: shunt
V. Trouble respiratoire et obésité
VI. Physiologie du sommeil
VII. Syndromes d’apnées du sommeil
1. Définitions
2. Physiopathologie des apnées obstructives du sommeil
3. Diagnostic
4. Traitement
Ronéo 15 – UE 12 - ED n° 5 Page 3/18
1er cas clinique :
Monsieur Fippe, âgé de 80 ans, vient consulter un pneumologue car cela fait environ 1 an qu’il est
essoufflé, il ne peut pas faire plus de 100 mètres sans s’arrêter pour reprendre son souffle, il tousse
aussi de façon régulière depuis 6 mois alors qu’il n’a jamais fumé et n’a pas d’ATCD cardiologique.
L’examen clinique montre un poids de 90 kg pour 165 cm. Les doigts ont un aspect en baguettes de
tambour. L’auscultation cardiaque est normale. L’auscultation pulmonaire révèle des râles crépitants de
type velcro.
Le pneumologue réalise immédiatement une exploration fonctionnelle respiratoire.
I] ANALYSE SEMIOLOGIQUE
Monsieur Fippe a une dyspnée d’effort stade 3 mMRC.
Il tousse aussi de façon régulière depuis 6 mois alors qu’il n’a jamais fumé et n’a pas d’ATCD
cardiologique
Il a un IMC de 33 kg.m-2
, soit une obésité modérée.
L’auscultation cardiaque est normale, l’auscultation pulmonaire révèle des râles crépitants de
type velcro
A/ CREPITANTS
Dans l’alvéole plusieurs mécanismes vont donner lieu à des crépitants :
Soit elle est pleine à cause d’une insuffisance cardiaque (eau) ou d’une pneumopathie infectieuse (pus).
On aura les mêmes crépitants et le même syndrôme alvéolaire à la radio. Soit les crépitants sont de
« type velcro » auquel cas, ils sont « fins » et causés par une atteinte de la paroi alvéolaire (typique de
la fibrose)
Son: frottements de cheveux, pas dans la neige, bande velcro, surtout inspiratoires (comme tous les
bruits alvéolaires), mais aussi expiratoires
Mécanisme: fermeture soudaine voies aériennes distales pendant l’ expiration, ouverture pendant
inspiration
Etiologies: œdème pulmonaire cardiogénique, pneumopathie, fibrose pulmonaire (mais aussi
Dilatation Des Bronches, BPCO)
Ronéo 15 – UE 12 - ED n° 5 Page 4/18
B/ HIPPOCRATISME DIGITAL
Ses doigts ont un aspect en baguettes de tambour, aussi appelé hippocratisme digital.
L’hippocratisme digital se voit au cours de:
maladies respiratoires chroniques (cancer du poumon, dilatation des bronches, fibrose
pulmonaire, …) Selon la chargée de TD ce n’est pas un signe typique de la maladie
respiratoire chronique puisque cela n’arrive pas chez le patient atteint de BPCO par exemple.
cardiopathies cyanogènes
maladies inflammatoires du tube digestif
maladies hépatiques.
Cette photo montre que
théoriquement chaque crépitant est
différent, mais en pratique
l’auscultation reste assez subjective
et très opérateur dépendant.
C’est pourquoi on a essayé de
développer des modèles d’analyse
plus objectifs que ce soit par la
fréquence ou l’amplitude afin de
développer de nouveaux
stéthoscopes qui donneraient
directement le type de crépitants
sans besoin d’interprétation par un
tiers, comme on peut le voir sur les
figures suivantes
Ronéo 15 – UE 12 - ED n° 5 Page 5/18
La physiopathologie reste inconnue mais il semble que certains facteurs de croissance soient impliqués.
Néanmoins, cela reste un phénomène réversible dans certains cas.
II] TROUBLE VENTILATOIRE RESTRICTIF
A/ TVR par syndrome interstitiel
Absence de Trouble Ventilatoire
Obstructif (TVO)
LIN habituelle : 70% mais comme le
patient est âgé, on prend moins (ici :
64,36)
Débits instantanés ( pression
retract. Elast)
Abs de TVO, résistance normale
CPT<LIN: TVR. On remarque que cette
diminution est homogène pour tous les
volumes pulmonaires non mobilisables
pression retract. elast
Bien comprendre que sous l’axe des abscisses, on a
l’inspiration (au début de l’inspi on est autour de
1.8L).
L’expiration correspond à la parabole.
Le DEP correspond au pic à 7 L/s.
La petite courbe est celle attendue pour le poids et la
taille du patient, qui est donc un peu inferieure à celle
de notre patient.
Ronéo 15 – UE 12 - ED n° 5 Page 6/18
La CPT est mesurée en pléthysmographie (dans une cabine hermétique, on mesure la différence de
pression) ou à l’Hélium (on mesure une différence de volume).
Le principe de l’EFR est de diagnostiquer un trouble soit obstructif soit restrictif. Pour cela,
son interprétation doit être méthodique. On commence par regarder l’aspect de la courbe. Puis
on interprète le rapport VEMS/CV pour en déduire, ou pas, le TVO. (LIN=70%)
/ ! \ on utilise le rapport VEMS/CV et pas seulement la valeur du VEMS. On se sert du
VEMS seul pour établir le degré de sévérité de l’obstruction (80%<léger, 50<modéré<80,
50> sévère, 30>très sévère).
On ne lit donc pas ligne par ligne.
On vérifie s’il y une distension associée au TVO, on regarde donc si la CPT ou le VR sont
augmentés (LSN = 120%).
Si non, on cherche un trouble ventilatoire restrictif, pour cela on regarde aussi la CPT
(LSN=70%)
Pour rappel, un TVO peut être donné par l’asthme (réversible) ou la BPCO (irréversible). La BPCO
peut être accompagnée d’un emphysème et donner une distension. La distension est détectable par
l’augmentation des volumes non mobilisables
[…] La CRF résulte d’un équilibre de pressions : force de la paroi, force de rétraction pulmonaire,
muscles respiratoires. La pression de rétraction pulmonaire est la force qui vient permettre l’expiration .
Quand celle-ci est augmentée, l’expiration se retrouve être plus forte .
Examens complémentaires prescrits en première intention
La radio ++
Le scanner thoracique (toujours demandé en accompagnement de la radio)
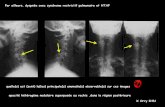
Au vue de la radio, on pourrait penser à une pneumopathie alvéolaire bilatérale, mais les crépitants fins
entendus à l’auscultation nous orientent plus vers une pneumopathie interstitielle. Nous sommes devant
un syndrome interstitiel fibrosant confirmé par l’aspect en rayon de miel sur le scanner (typique), et une
couleur de parenchyme plus gris clair que gris foncé.
De plus, on voit que les bronches sont particulièrement grosses et proches du parenchyme. C’est une
conséquence de la fibrose, qui vient tirer sur le parenchyme qui se rapproche donc des bronches. Le
poumon se retrouve donc tout rétracté et la cavité thoracique est diminuée.
Ronéo 15 – UE 12 - ED n° 5 Page 7/18
Cela explique la diminution des volumes statiques et l’augmentation des débits instantanés
observés à l’EFR. La rétractation élastique du poumon favorise la sortie d’air et diminue les entrées.
Rappel de la dyspnée disponible sur les diapos (rupture de la balance entre demande et capacité
d’apport en O2), toute la physiopathologie de la dyspnée d’effort est dans le TD 2.
B/ TVR par abolition des muscles respiratoires
Cas Clinique n°2 :
Monsieur Mille-aux-pattes, 56 ans, est adressé pour bilan d’une dyspnée d’effort et de repos. Il est
d’avantage gêné quand il se penche en avant (=antépnée) et après avoir mangé. Il dit avoir parfois du
mal à tousser.
L’antépnée traduit une atteinte du diaphragme, qui est normalement une barrière entre adbomen et
thorax. Les viscères viennent provoquer une dyspnée en comprimant la cage thoracique qui se retrouve
réduite.
Tousser demande des muscles respiratoires efficaces. En l’occurrence, son diaphragme est atteint ce qui
explique la difficulté à tousser.
On sait donc qu’il a un problème musculaire qui touche son diaphragme et perturbe sa respiration.
Interprétation de l’EFR :
On observe une courbe plus petite que celle attendue pour son
âge et sa taille. Notamment, pour les volumes expiratoires.
Absence de TVO – Certes VEMS diminué mais
pas le rapport VEMS/CV
DEP diminué, on s’y attendait puisqu’il avait
déjà du mal à tousser.
R normale
Présence d’un TVR car CPT abaissé
Relative de VR
CRF normale
Ronéo 15 – UE 12 - ED n° 5 Page 8/18
TVR avec atteinte inhomogène des volumes statiques:
CRF normale traduit une compliance normale, système respiratoire passif normal
VR relativement augmenté
atteinte muscles respiratoires ?
VR augmenté: atteinte muscles expiratoires
DEP faible aussi
CPT diminuée
atteinte diaphragmatique, cas clinique de myopathie
Devant un trouble restrictif avec diminution de la CPT, plusieurs options :
• pression rétraction élastique = fibrose pulmonaire
• distensibilité pariétale = SPA, obésité majeure… (pas totalement vrai selon la chargée de TD)
• force musculaire inspiratoire = paralysie diaphragme…
Logique, les 3 forces de pression (paroi, poumon, muscles) peuvent être atteints.
III] TRANSFERT ALVEOLO-CAPILLAIRE
Lors de l’épreuve fonctionnelle respiratoire, par quelles investigations devrait être complété le bilan
fonctionnel ?
A/Rappel sur le transfert alvéole-sang
Etude de ce transfert se fait en 2 temps : 1) diffusion 2) réaction sang capillaire
La diffusion est limitée par une résistance Rtot = Rm (diffusion (Fick)) + Rs (réaction avec Hb)
Ce qu’on veut savoir c’est la capacité du gaz à passer la barrière, on définit donc :
1/DL = 1/Dm + 1/Ds (membrane , sang) (on additionne les résistances, pas les conductances)
Capacité de transfert : DL= débit du gaz / différence de pression de part et d’autre de la membrane
A travers la membrane, on a :
La diffusion suivant la loi de Fick, elle dépend de :
Surface (50-100m²)
Epaisseur (0,5µm)
Les problèmes de transfert peuvent donc avoir 2 origines :
lors de la diffusion (cas qui nous intéresse) ou lors de la
réaction de fixation à l’Hb.
RAPPELS :
Diminution CPT < LIN
Diminution CPT <80%
(l’un ou l’autre)
Ronéo 15 – UE 12 - ED n° 5 Page 9/18
Solubilité, Poids moléculaire
Différence de pression de part et d’autre de la membrane
Débit de diffusion = DmX x (P1 – P2) avec DmX : capacité de transfert (conductance membranaire)
Au travers du sang :
DsX = x.Vc : cinétique de réaction à l’Hb Vc : volume capillaire
Au final, pour l’O2
Débit du gaz = DLO2 x (PAO2 – PcapO2)
On pourrait avoir tendance à croire que le CO2, par sa solubilité bien plus importante que l’O2, diffuse
beaucoup plus rapidement. Ce raisonnement aurait pu s’avérer être vrai, si la différence de pression,
bien plus importante pour l’O2, ne venait pas compenser.
Le gradient de pression d’O2 entre l’artère pulmonaire et le capillaire (même pression que dans
l’alvéole) est de 60mmHg.
Celui du CO2 est de 5.
Au final, on obtient les mêmes vitesses de diffusion.
En temps normal, c'est-à-dire au repos, le temps de transit du sang dans le capillaire est de 0.75s. Seule
0.25 seconde est nécessaire pour le transfert de l’O2 (équilibre entre O2 et CO2 en moins de 0.25s) .
Cela donne une réserve de 0.5s. Cette réserve sert à l’exercice. Si la barrière est anormale (épaisse ou
surface diminuée), alors il y a apparition d’une hypoxémie d’exercice puisque l’oxygénation optimale
est trop lente.
Les facteurs limitant le transfert d’O2 sont donc la perfusion au repos et diffusion à l’exercice.
B/ Exploration du transfert alvéolo-capillaire : Mesure de la DLCO
Des examens existent donc pour mesurer ces paramètres, ils consistent en :
Mesure de la DLCO (si fibrose car membrane épaissie, si emphysème car la surface alvéolaire
est diminuée)
Evaluation de l’hématose de repos (gaz du sang)
Evaluation de l’hématose à l’effort (recherche de désaturation artérielle ex : à la marche)
Etude du transfert du CO au travers de la membrane alvéolo-capillaire :
Utilisation de CO car grande affinité pour l’Hb (qui nous permet de considérer qu’à partir du
moment où le CO a passé la membrane, il réagit avec l’Hb). Le facteur limitant du transfert
est donc la diffusion membranaire, ce qui nous permet de l’étudier.
Vc1
Dm1
OD1
02O22L
Diffusion du CO2 :
solubilité : a (aCO2>>aO2)
DmCO2 = 20 DmO2
Pour le CO2: très rapide
Pas de limite de diffusion
du CO2 en raison de sa
solubilité
Ronéo 15 – UE 12 - ED n° 5 Page 10/18
Principe : On connait le volume inspiré, la pression sanguine en CO (elle est de 0 en théorie
sauf chez les fumeurs, mais comme elle reste faible on peut la négliger). On mesure la
différence entre volumes inspiré et expiré, et on en conclut la quantité passée dans le sang.
On a donc :
Débit de diffusion = DmX * (P1-P2)
Ce débit peut être abaissé à cause de facteurs limitants :
Surface : Résections pulmonaires, emphysème
IV] TROUBLE DE L’HEMATOSE : SHUNT
Cas clinique n°3
Monsieur Foppe est adressé aux explorations fonctionnelles respiratoires pour bilan d’une probable
hypoxémie (découverte d’une SpO2 abaissée à 88%)
L’EFR réalisée montre:
• absence de TVO
• volumes pulmonaires statiques normaux (donc pas de TVR non plus)
• mesure de la DLCO normale
• une hypoxémie de repos (PaO2=62 mmHg, PaCO2=40 mmHg)
Quel examen complémentaire proposez vous pour faire le diagnostic physiopathologique de cette
hypoxémie ?
Tous les volumes de notre patient sont normaux, on se demande donc quel mécanisme pourrait être à
l’origine de cette hypoxémie. On suspecte un Shunt.
Rappel :
Il s’agit d’un court circuit qui va faire passer du sang non oxygéné vers la circulation générale,
« diluant » ainsi le sang oxygéné, expliquant ainsi l’hypoxémie. Le territoire pulmonaire est perfusé
mais non ventilé.
Le diagnostic se fait par une épreuve d’hyperoxie. (il existe d’autres d’autres méthodes)
On fait respirer de l’air avec une FIO2 = 100%. On accepte un shunt physiologique <2%.
La limite inferieure à la normale : PaO2<500 mmHg. Explication : Si le patient continue à avoir une
hypoxémie malgré l’air enrichi en O2 qu’on lui fait respirer, cela signifie tout simplement qu’une partie
du sang n’a pas « accès » à cet air et continue à diluer le sang oxygéné.
Epaississement de la barrière alvéolo-capillaire :
Fibrose, œdème, inflammation
Manque d’hémoglobine : Anémie
Ronéo 15 – UE 12 - ED n° 5 Page 11/18
Comment raisonner devant une hypoxémie ?
Insuffisance respiratoire chronique: incapacité du système respiratoire à assurer le maintien d’une
hématose normale
V] TROUBLE RESPIRATOIRE ET OBESITE
Cas clinique n°4 :
Monsieur Sahosse, âgé de 60 ans consulte son médecin parce qu’il est fatigué dans la journée et surtout
il s’endort dès qu'il est inactif, même en voiture lorsque le feu passe au rouge…
A l’examen, le poids est de 152 kg pour 173 cm, le tour de cou est large, la pression artérielle est
augmentée à 170/100 mmHg, l’auscultation cardio-pulmonaire est normale.
L’interrogatoire révèle que la durée de sommeil est de 8 h/nuit, mais que le sommeil est non réparateur.
Sa femme qui est présente dit qu’il ronfle toutes les nuits et que parfois il semble s’arrêter de respirer.
Le patient vous montre une exploration fonctionnelle respiratoire qu’il a réalisé parce qu’il est un peu
essoufflé à l’effort (quand il marche vite).
Ces interruptions de respiration au cours de la nuit sont-elles anormales, peuvent elles participer à la
symptomatologie du patient ?
Analyse sémiologique
Patient asthénique et a une hypersomnolence diurne.
IMC=50.8
HTA
Ronchopathie
Apnée du sommeil
Dyspnée d’effort mMRC1
Ronéo 15 – UE 12 - ED n° 5 Page 12/18
Petite parenthèse sur l’obésité
Répartition de l’obésité variable.
Tour de taille : Obésité androïde
Tour de cou : Risque d’apnées obstructives Retenir que c’est vraiment l’obésité du cou qui est à
l’origine de l’apnée du sommeil.
Interprétation de l’EFR
Courbe normale par rapport à celle attendue .
Pas de TVO
Diminution du VRE (volume de
réserve expiratoire). C’est le volume
qu’on peut continuer à expirer après
une expiration normale, avant
d’atteindre notre VR
Pas de TVR
Ronéo 15 – UE 12 - ED n° 5 Page 13/18
Effets respiratoires de l’obésité
Syndrome restrictif rare (CPT<LIN) = 10% des obèses contredit ce qui a été dit plus tôt, mais
c’est ce qu’il faut retenir !
Anomalie presque constante: VRE ( volume abd. qui vient comprimer la cavité thoracique)
Anomalie fréquente: CRF (modif de la compliance du système respiratoire)
Sur le plan fonctionnel : Dyspnée d’effort très fréquente.
On peut donc conclure pour le cas de Mr. Sahosse, que ses interruptions au cours de la nuit sont
anormales et qu’elles participent à la symptomatologie du patient.
Interprétation EFR d’une femme de 38 ans avec IMC=55.5
VI] PHYSIOLOGIE DU SOMMEIL
Un tiers de notre existence
Une fonction bio - rythmique, réparatrice, adaptative :
- Articulée sur l’alternance lumière – obscurité
- Fin de période diurne ( sommeil nocturne) et début d’a-m (sieste)
- Réparant la veille précédente et préparant la veille suivante
Des variations inter-individuelles
Vital, complexe, subjectif : Du matin ou du soir / Court ou long dormeur
Un sommeil de bonne qualité :
- Endormissement en moins de 20 minutes
- Avoir une durée de sommeil normale selon ses besoins
- Se réveiller moins de deux fois dans la nuit
- Se rendormir en moins de 15 minutes
- S’éveiller reposé le matin
La VRE est très basse, ce qui est en
accord avec ce qui est écrit
précédemment.
CPT<LIN: TVR
Ici la CPT et la CRF sont abaissés
aussi.
Pour avoir un TVR il faut vraiment une
obésité TRES importante.
Ronéo 15 – UE 12 - ED n° 5 Page 14/18
Physiologie du sommeil
Notion de réseau d’éveil :
Endormissement: système anti-éveil
• participation neurones sérotonine
Sommeil lent: pacemaker
Sommeil paradoxal: pacemaker
• atonie musculaire: glycine
Nous possédons tous un rythme veille / sommeil, composé de 3 états distincts :
Retenir qu’il y a une certaine correspondance entre l’état d’éveil et de sommeil paradoxal.
Organisation du sommeil chez un adulte d’âge moyen
Sommeil lent : N1 N2 : SL léger N3 : SL profond R : Sommeil paradoxal (REM)
Ici c’est pas très important, mais si ca vous intéresse, il y a les couleurs sur weebly. Pour les autres, il
faut retenir que c’est organisé en cycles en sommeil lent ( léger, profond) et paradoxal.
Eveil : Ach, NE, 5HT, HA
Activité corticale intense
(désynchronisation
corticale) Tonus musculaire
élevé
Sommeil lent: ondes lentes,
GABA
Activité corticale synchrone
(ondes lentes) Diminution du
tonus musculaire
Réveil difficile
Sommeil Paradoxal : Ach, Glu,
Glycine (atonie muscu)
Activité corticale intense vue sur
l’encéphalogramme
(désynchronisation corticale)
Atonie musculaire Mouvements
oculaires rapides
Réveil plus ou moins facile. On se
rappelle de ses rêves
Ronéo 15 – UE 12 - ED n° 5 Page 15/18
VII] SYNDROME D’APNEE DU SOMMEIL
On différencie principalement:
• apnées obstructives: fermeture des VAS dans la région pharyngée l’activité des muscles
respiratoires persiste pathologie fréquente
• apnées centrales: défaut de la commande ventilatoire pas d’activité des muscles respiratoires
pathologie + rare (physiopath. complexe)
Celles qui nous intéressent sont les apnées obstructives.
Les apnées sont différenciées sur les efforts respiratoires
réalisés ou non.
A/Définitions
Obstructives : Centrales :
- Obstruction des Voies aériennes sup. (mécanique) - Altération du contrôle ventilatoire, il n’y a plus
- SAOS ≥ 50% apnées obstructives mouvements repiratoires, gravité++
(syndrome d’apnée obstr. Du sommeil) - SACS ≥ 50% apnées centrales
- 1ere ligne : Flux respiratoire
- 2eme ligne : Mouvements thoraco-abdominaux
- 3eme ligne : Saturation
Les 3 paramètres sont corrélés, ce qui nous permet d’avoir une vision globale de l’état respiratoire du
patient.
Ronéo 15 – UE 12 - ED n° 5 Page 16/18
B/ Physiopathologie apnées obstructives
Arrêt du flux respiratoire en raison d’un obstacle anatomique.
Fixes : De nombreuses structures anatomique peuvent venir faire obstacle ex : la langue
Dynamiques = tonus musculaire pharyngé
Transfert rostral de fluides EV* (extra vasculaire). Chez les
personnes ayant des oedèmes des membres inférieurs,
accumulation de liquide au niveau pharyngo- laryngé en
position couchée
Dans le pharynx, plusieurs paires d’amygdales (tonsilles):
- palatines (les plus grosses) Attention : cause importante d’obstruction des VAS chez l’enfant
- linguales (base de langue)
- pharyngiennes (naso-pharynx: végétations adénoïdes)
- vélopalatines (voile palais)
- tubaires (trompes d’Eustache) Attention : cause importante d’obstruction des VAS chez
l’enfant
Chez l’adulte, les grosses amygdales occasionnent surtout des ronflements (ronchopathie).
/ Diagnostic d’apnée du sommeil obstructive
Polygraphie ventilatoire nocturne
La sangle thoraco-abdo mesure les mouvements
respi.
Le capteur nasal mesure le flux respi.
L’oxymètre au bout du doigt mesure la
saturation.
Evaluation respiratoire de Mr
Sahosse, à droite :
Ses mouvements thoraco-abdo ne
sont jamais abolis, c’est bien une
pathologie obstructive.
On voit une abolition de lu flux
nasal qui conduit toujours à une
désaturation.
Les patients souffrant d’apnée du
sommeil se reveillent donc très
souvent et au matin, leur sommeil
n’a pas du tout été réparateur.
Ronéo 15 – UE 12 - ED n° 5 Page 17/18
Au final, c’est une analyse assez simple et courte qu’on prépare en ambulatoire, le patient rentre chez
lui avec l’appareil sur soi. Parfois, il n’est pas suffisant, notamment pour les apnées centrales, d’où
l’utilisation d’un polysomnographe.
Polysomnographie nocturne
Elle apporte d’autres renseignements puisqu’en plus des capteurs précédemment cités, on ajoute un
électroencéphalogramme (donne le stade exact du sommeil du patient) et électromyogramme
principalement, un électro-oculogramme et un électrocardiogramme (les 2 derniers dits à l’oral mais
pas de trace sur les diapos). Elle permet d’obtenir une corrélation entre stade du sommeil et arrêt
respiratoire.
Exemple
Certaines diapos sur l’innervation des muscles respi n’ont pas été évoquées, elles sont disponibles sur
les diapos.
Syndrome d’apnées obstructives du sommeil:
- sommeil fragmenté
- déficit Sommeil Léger
- déficit Sommeil Profond
Le patient est tout le temps révéillé,
impossibilité d’avoir un sommeil
réparateur .
Ici, on retrouve les différents stades de
sommeil au cours de la nuit, donnés par
l’EEG.
L’apnée se finit au moment du micro éveil
(renforcement de l’activité d’EEG et
d’EMG), au prix d’une somnolence diurne
du fait de la répétition des micro éveils.
Ronéo 15 – UE 12 - ED n° 5 Page 18/18
Pour revenir à Mr Sahosse, son hypersomnolence, asthénie sont expliquées par son manque de
sommeil. Les signes évoqués par sa femme (ronchopathie et apnée) sont expliqués par son obésité. Ces
interruptions de respiration au cours de la nuit participent bien à sa symptomatologie.
Il existe un questionnaire qui permet de coter la sévérité de l’ hypersomnolence diurne.
E/ Traitements
Assez diversifiés, par exemple, pour une personne qui a beaucoup d’œdème, on donnera des
diurétiques (diminution du transfert rostral). Mais plus simplement, le principe étant de libérer les
voies aériennes sup., on a développé un système de propulsion d’air continue de sorte à maintenir
ouverte la filière respiratoire. Cela s’appelle une CPAP.
(un seul niveau de pression)
L’autre moyen est l’orthèse d’avancée mandibulaire
qui limite l’obstruction en avançant la mâchoire.
Dans certains cas, on peut guérir de l’apnée du sommeil, notamment après opération dans le cas des
obèses.
OBJECTIFS
Notions simples de mécanique : - résistance, conductance, débits (expiratoires forcés)
- - compliance, élastance, volumes statiques
- - système mécanique passif (poumon+paroi) actif (muscles)
EFR: - TVO: VEMS/CV < LIN (ou 0.70 pour ECN actuellement)
- - TVR: CPT < LIN (ou 80% pour ECN actuellement)
- - distension: augmentation volumes statiques (> LSN)
Hématose: - 4 mécanismes d’hypoxémie (1 avec hypercapnie)
- - équation simplifiée des gaz alvéolaires
- -anormale = insuffisance respiratoire
Sommeil: - Apnées obstructives