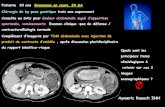
d’une patiente de 32 ans, hémiplégique droite et aphasique ...
1 · Web viewCe cas correspondait à une patiente de 80 ans, qui vit seule et est autonome à...
Transcript of 1 · Web viewCe cas correspondait à une patiente de 80 ans, qui vit seule et est autonome à...
1
UNIVERSITÉ PARIS DIDEROT - PARIS 7
FACULTÉ DE MÉDECINE
Année 2015____n° __________
THÈSE
POUR LE DIPLÔME D’ÉTAT
DE
DOCTEUR EN MÉDECINE
PAR
HOUENOU QUENUM
Nadège Irmine
Née le 29 janvier 1985 à San Pedro (Côte d’Ivoire)
Présentée et soutenue publiquement le : 10 mars 2015
Etude de la concordance entre la décision d’hospitalisation des patients de 75 ans ou plus, entre différents médecins (généralistes, gériatres et urgentistes).
Président de thèse : Pr RAYNAUD-SIMON Agathe
Directeur de thèse : Dr TRAN Viet-Thi
(DES de Médecine Générale)
REMERCIEMENTS
Au Dr TRAN Viet-thi, mon directeur de thèse . Je te remercie pour ta grande disponibilité et ton accompagnement tout le long de ce travail.
A madame le Pr Agathe RAYNAUD-SIMON, merci d’avoir si gentiment accepté d’être ma présidente de thèse.
Merci au Pr Enrique CASALINO, que j’ai le plaisir de connaître depuis mon externat , de bien vouloir être membre du jury.
Merci au Pr Dominique VALLA d’avoir accepté de s’intéresser à cette thèse et d’être membre du jury.
Merci aux docteurs Caroline THOMAS et Youri YORDANOV, qui m’ont aidé à réaliser cette étude.
Merci au Dr Olivier DRUNAT, à ma nouvelle collègue et amie Mouna ROMDHANI et à toute l’équipe de psychogériatrie de l’hôpital Bretonneau pour m’avoir aidé à finaliser ce travail.
A Christian LOPES, merci pour ton écoute, ta patientce, ton implication,…enfin d’avoir été mon soutien de tous les jours.
Merci à ma maman adorée à qui je penserai très fort le jour de cette soutenance ainsi qu’à mon oncle et tante qui m’ont beaucoup soutenu pendant toutes ces études.
Merci à ma belle famille et à tous les autres membres de ma famille pour leurs encouragements.
A Suzanne, Kaji, Emma, Charlotte, Catherine, Kiru et Abi avec lesquelles j’ai partagé de très forts moments pendant ces années. Et à tous mes autres amis.
Sommaire
1.Introduction3
Prise en charge des personnes âgées3
1.1.1.Les patients âgés en France3
1.1.2.Spécificité de la prise en charge des personnes âgées3
Décision d’hospitalisation et risques associés3
2.Objectif3
3.Méthodes3
Création de vignettes3
Création du questionnaire et diffusion aux médecins3
Analyse3
4.Résultats3
Caractéristiques des patients présentés dans les vignettes3
4.1.1.Sélection des patients3
4.1.2.Caractéristiques des patients3
Caractéristiques des médecins participants3
Concordance entre les décisions d’hospitalisation3
Analyse en fonction du motif de consultation3
4.1.3.Chutes3
4.1.4.Dyspnée3
4.1.5.Malaise3
4.1.6.Douleur abdominale3
4.1.7.Autres3
5.Etude de la concordance3
5.1Etude de la concordance3
5.2 Facteurs liés à cette faible concordance3
5.3. Pistes d’amélioration3
Les limites3
6.Conclusion3
7.Bibliographie3
8.Annexes3
9.Résumé3
1. IntroductionPrise en charge des personnes âgées
1.1.1. Les patients âgés en France
La population française est vieillissante. Selon les projections de l’INSEE, en 2050, les personnes âgées de 75 ans ou plus représenteront 15.6% de la population française contre 9.1% aujourd’hui (1). Ce vieillissement constitue une tendance structurelle qui aboutit à une modification de la pyramide des âges (2).
3 catégories de personnes âgées peuvent être identifiées :
· les sujets vigoureux, en bon état de santé, indépendants et bien intégrés socialement, autonomes d'un point de vue décisionnel et fonctionnel, représentant 45 à 50 % des plus de 75 ans
· les malades dépendants, en mauvais état de santé, en raison d'une polypathologie chronique évoluée, génératrice de handicaps et d'un isolement social, représentant environ 10 à 15 % des plus de 75 ans. Plus de la moitié de ces patients souffrent de démence
· Une population fragile, définie comme « ayant un état de santé précaire et dont l'autonomie risque de rapidement se dégrader », représentant 25 à 35 % des individus (3).
En général, leurs caractéristiques (sociales, fonctionnelles et médicales ) se sont modifiées au fil des années. (4)
1.1.2. Spécificité de la prise en charge des personnes âgées
L’âge avancé est souvent associé à des changements physiologiques. On peut noter une perte fonctionnelle musculaire, une instabilité vasculaire, une réduction de la densité osseuse, une diminution des capacités respiratoires, une altération sensorielle portant sur la continence, l’appétit et la soif (5) . La santé des personnes âgées est ainsi caractérisée par la coexistence d’un nombre croissant de pathologies chroniques qui, même stabilisées, installent un état de fragilité. Ces pathologies risquent de se décompenser, et sont souvent assorties d’une altération des capacités cognitives. (6)
La prise en charge des patients âgés est donc complexe car :
· Elle doit considérer la polypathologie, la sémiologie parfois trompeuse, et les problèmes médicaux souvent associés à des composantes psychologiques ou sociales (7)
· Elle suppose des décisions difficiles et incertaines dans les stratégies thérapeutiques, qui peinent à concilier une prise en charge de chaque maladie avec un retentissement global des soins et les interactions possibles
· Les éléments d’accompagnement social, les conditions concrètes de vie au domicile, la disponibilité et l’information de l’entourage et sa capacité à se mobiliser se révèlent aussi déterminants que la qualité des soins eux-mêmes (6).
En France, la plupart des patients âgés sont hospitalisés après passage aux urgences. En 2010, 33 % des personnes âgées de 75 ans ou plus ont été hospitalisées et 44 % de ces hospitalisations ont eu lieu aux urgences (6) . Au cours des deux dernières décennies, les services d’accueil des urgences ont dû faire face à une croissance régulière de la fréquentation des patients âgés, notamment des plus de 80 ans : 40 % des personnes de cette tranche d’âge consultent aux urgences chaque année. Pour la moitié d’entre eux, le passage aux urgences est suivi d’une hospitalisation (8).
Ce contexte d’hospitalisation « en urgence » rend l’élaboration d’une stratégie thérapeutique difficile car le temps manque souvent pour reconstituer correctement antécédents, traitements habituels, anamnèse et examen clinique exhaustif. Pour aider à l’orientation de la personne âgée aux urgences, on retrouve en plus de la classification CCMU utilisée quelque soit l’âge du patient, la proposition d’un outil d’évaluation comportant 4 facteurs déterminants décisionnels avec une échelle de pondération. (voir tableaux ci-dessous).
Classification Clinique des Malades aux Urgences
La classification clinique des malades des urgences (CCMU) identifie 7 degrés de gravité chez les patients consultant aux urgences (service d’accueil des urgences) ou nécessitant une intervention médicale urgente pré hospitalière (SMUR). Le degré de gravité est décidé à partir de 1) l’interrogatoire, 2) du bilan des fonctions vitales et 3) l’examen clinique.(9)
Outil d’aide en plus pour l’orientation des patients âgés
Dès qu’il existait un diagnostic médical grave (+++) ou une comorbidité importante (+++) ou un environnement inexistant ou inadapté (+++), le retour au domicile à la structure d’origine ne pouvait s’envisager .
Les diagnostics de troubles neuropsychiatriques et / ou de problèmes sociaux, ainsi qu’un CCMU supérieur à 1 sont associés au risque d’hospitalisation chez les patients âgés admis aux urgences (9).
Décision d’hospitalisation et risques associés
On retrouve une forte consommation de soins hospitaliers chez les patients âgés avec des durées moyennes de séjour deux fois plus élevées après 85 ans (6).
L’hospitalisation des personnes âgées est loin d’être anodine. Des études ont démontré qu'un tiers des personnes âgées de plus de 75 ans hospitalisées pour une pathologie aiguë ont vu leur état fonctionnel se détériorer au cours de l’hospitalisation (3).
Le tableau ci-dessous nous présente un récapitulatif de l’interaction entre l’âge avancé et l’hospitalisation. (5)
Vieillissement physiologique
Facteurs liés à l’hospitalisation
Conséquences à court et moyen terme
Réduction force musculaire et de la mobilité
Immobilisation
Lit surélevé
Barrières
Déséquilibre
Chutes
Dépendance
Instabilité du système vasculaire
Diminution de la sensibilité des barorécepteurs
Réduction du volume liquidien du corps
Réduction du volume plasmatique
Mauvaise circulation sanguine
Etourdissement
Syncope - Chute - Fractures
Réduction de la densité Osseuse
Accélération de la perte osseuse
Fracture
Réduction de la capacité respiratoire
Accroissement de l’espace mort
Réduction de l’oxygénation sanguine – Syncope - Délire
Altération des sens
Isolement, perte des verres, des appareils auditifs
Délires - Contraintes physiques
Altération de la sensation de soif et de l’appétit
Altération de la dentition et fragilité cutanée
Isolement
Immobilisation
Régimes thérapeutiques
Dénutrition et Déshydratation
Escarre
Infection
Tendance à une incontinence urinaire
Protections
incontinence fonctionnelle
Protections à demeure
Rejet familial
Interaction entre âge avancé et hospitalisation (5)
Pour beaucoup de personnes âgées, l’hospitalisation résulte en un déclin fonctionnel malgré la prise en charge du motif d’hospitalisation. Dans la plupart des cas, ce déclin ne peut être attribué à l’évolution de l’épisode aigu pour lequel ils ont été hospitalisés. Même lorsque la maladie, telle qu’une pneumopathie aigue est traitée efficacement en quelques jours, ou qu’une fracture a été opérée avec succès et sans complication, le patient peut ne jamais retrouver son état antérieur (5).
Ceci est potentiellement lié à de mauvais cheminements dans le système de soins. Notre système de soins est performant dans le traitement « vertical » de pathologies isolées, mais peine à prendre en charge des sujets poly-pathologiques, qui appellent un travail transversal.(6)
L’hospitalisation est à risque de décompensation et pourrait parfois poser autant de problème que la non-hospitalisation. Le plus important est donc de prendre la bonne décision.
2. Objectif
Le but de cette thèse est donc d’évaluer la concordance des décisions d’hospitalisation entre médecins de différentes spécialités (généralistes, urgentistes et gériatres) pour des patients âgés de 75 ans ou plus.
3. Méthodes
Nous avons comparé les décisions d’hospitalisation de différents médecins à partir de vignettes cliniques. L’étude s’est déroulée donc en deux étapes : 1) Création des vignettes cliniques et 2) Evaluation de ces vignettes par les médecins.
Création de vignettes
Les vignettes ont été créées à partir d’observations réelles de patients de plus de 75 ans ayant consulté aux urgences du CHU St Antoine à Paris. A partir de la base de données des passages aux urgences (URQUAL), nous avons identifié tous les passages de patients âgés de 75 ans ou plus en 2013. Lorsqu’un même patient avait consulté plusieurs fois, nous avons ensuite sélectionné un passage au hasard. Enfin, nous avons tiré au hasard 100 patients de cette dernière liste.
A partir des comptes rendus de passage aux urgences, un investigateur (NH) a exclu les patients présentant un état grave « évident » défini comme : 1) hospitalisation dans un service de réanimation, en unité de soins intensifs neuro-vasculaire ou cardiaque et ; 2) les patients qui nécessitaient une prise en charge chirurgicale orthopédique immédiate.
Pour réduire encore le nombre de vignettes, un investigateur (NH) a supprimé des situations « doublons », c’est à dire les vignettes correspondant à des patients ayant une même autonomie et même motif de consultation aux urgences.
Nous avons extrait, pour chaque observation :1) les données démographiques (sexe, âge) ; 2) le mode de vie (vit seul, accompagné ou non renseigné), 3) l’autonomie (décrite ou non) ; 4) le motif de consultation et l’histoire de la maladie ; et 5) l’examen clinique aux urgences.
A partir des données extraites, nous avons créé 33 courtes vignettes cliniques conformes aux observations médicales des urgences.
Exemple de vignette
Création du questionnaire et diffusion aux médecins
Nous avons créé un questionnaire en ligne. La première page recueillait des renseignements sur le médecin interrogé (âge, sexe, spécialité médicale et ancienneté d’exercice) puis chacune des pages suivantes correspondait à une vignette.
La première question posée était « Est-ce que vous hospitalisez/adressez ce patient à l’hôpital ? ». Cette question était posée deux fois suivant que : 1) les examens complémentaires étaient disponibles dans les 72h ou 2) dans les 14 jours. Cela permettait ainsi de distinguer les médecins adressant à l’hôpital pour une nécessité d’examens complémentaires.
Les médecins avaient la possibilité de donner les raisons de leur décision. Le lien du Google questionnaire a été envoyé à plusieurs médecins exerçant en île-de-France.
Analyse
Nous avons décrit les caractéristiques des patients, des médecins et des décisions d’hospitalisation à l’aide de la moyenne (étendue) pour les variables continues et le nombre (proportion) pour les variables discontinues.
Pour évaluer la concordance entre plusieurs observateurs, nous avons utilisé une version adaptée du coefficient Kappa par Fleiss (10). Ce coefficient varie entre 0 et 1 où « 1 » représente une concordance parfaite (les médecins répondent toujours de la même manière) ; et « 0 » représente une concordance nulle (c’est-à-dire pas mieux que purement liée au hasard).
Nous avons étudié la concordance des décisions d’hospitalisation de manière globale puis dans des sous-groupes définis par les spécialités des médecins.
4. Résultats
Caractéristiques des patients présentés dans les vignettes
4.1.1. Sélection des patients
Entre le 19 avril 2013 et le 20 avril 2014, 53469 passages aux urgences ont été enregistrés à l’hôpital saint Antoine ; 3405 (6.3%) concernaient des patients de plus de 75 ans. Nous avons inclus uniquement les patients n’ayant consulté qu’une seule fois dans l’année soit 2735 (5.11%) des patients. Sur ces derniers, 100 ont été choisis aléatoirement. 12 (36%) étaient considérés comme grave. Après exclusion des doublons, nous avons obtenu 33 patients présentant une situation « unique » (par l’âge, l’autonomie, le contexte, l’histoire de la maladie).
4.1.2. Caractéristiques des patients
Caractéristique
Valeur
SEXE-nombre (%)
Homme
Femme
10 (30%)
23 (70%)
AGE-Moyenne (Min max)
83 ans (75-93)
AUTONOMIE-nombre (%)
Vit seul
Vit avec famille
Non décrit
Aide à domicile
Autonome
Non décrit
18 (54%)
9 (27%)
6 (18%)
13 (40%)
10 (30%)
10 (30%)
MOTIF-nombre (%)
Chutes
Dyspnée
Malaise
Douleur abdominale
Autres*
10 (30%)
6 (18%)
5 (15%)
5 (15%)
7 (21%)
DEVENIR-nombre (%)
Hospitalisés
Retour à domicile
16 (48%)
17 (52%)
*kyste infecté, anurie, hypercalcémie, arythmie cardiaque par fibrillation auriculaire, asthénie, altération de l’état général, infection urinaire et troponine élevée
Caractéristiques des médecins participants
Au total, 28 médecins ont répondu au questionnaire. La plupart (72%) étaient des femmes. Ils exerçaient tous en Ile-de-France. Ce tableau permet de faire un récapitulatif de leurs caractéristiques.
Caractéristique
Valeur
SEXE - nombre (%)
Homme
Femme
8 (28%)
20 (72%)
AGE - Moyenne (Minimum-Maximum)
35 (29 -63 ans)
SPECIALITE
Généralistes
Urgentistes
Gériatres
10 (36%)
8 (28%)
10 (36%)
ANNEE DE THESE
Minimum
Maximum
1977
2014
ANTECEDENT D’HOSPITALISATION (du médecin)
OUI
NON
22 (79%)
6 (21%)
Concordance entre les décisions d’hospitalisation
L’analyse de la concordance des décisions d’hospitalisation (indépendamment de la spécialité et du motif), lorsque les examens pouvaient avoir lieu dans les 72h, était faible (Kappa = 0.37). Lorsque nous avons étudié cette concordance dans des sous-groupes définis par spécialité, nous n’avions pas de différence notable sur ce résultat avec Kappa=0.34 pour les médecins généralistes ; Kappa = 0.35 pour les urgentistes ; et Kappa = 0.39 pour les gériatres.
L’analyse de la concordance des décisions d’hospitalisation (indépendamment de la spécialité et du motif), lorsque les examens ne pouvaient avoir lieu avant 14 jours, était faible (Kappa = 0.28). Lorsque nous avons étudié cette concordance dans des sous-groupes définis par spécialité, nous n’avions pas de différence notable sur ce résultat avec Kappa=0.23 pour les médecins généralistes ; Kappa = 0.27 pour les urgentistes ; et Kappa = 0.34 pour les gériatres.
Analyse en fonction du motif de consultation
Nous présenterons ci-après les décisions d’hospitalisation vignette par vignette. Les résultats ont été présentés en fonction du motif de consultation
4.1.3. Chutes
Dix vignettes (2, 6, 8, 10, 15, 16, 24, 25, 28, 29) correspondaient à une chute chez la personne âgée. L’âge des patients variait de 77 à 87 ans. Certains patients étaient autonomes (10, 15, 16, 24, 25) et d’autres non (2, 6, 8, 28, 29) Les chutes pouvaient être mécaniques ou potentiellement causées par une origine médicale (i.e. cardiaque, neurologique, etc.) (6,28). Elles étaient parfois compliquées de traumatismes crâniens et/ou de plaies (2, 8, 15).
VIGNETTE N°2
Ce cas correspondait à une patiente de 87 ans qui vit seule mais avec le passage des aides à domicile quotidiennement. Elle a présenté une chute mécanique avec traumatisme crânien sans perte de connaissance mais compliquée d’une plaie du crâne de 2 cm suturale sous Plavix .
19 médecins (68%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai plutôt de 14 jours, ce nombre reste constant.
Les motifs d’hospitalisation mentionnés étaient : la clinique (25% ), le mode de vie (15%), le mode de vie et la clinique (21%), la clinique et la fragilité du terrain (3%) , le mode de vie, le terrain et la clinique (3%).
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont partagés entre eux. Mais la majorité reste néanmoins étaient plus en faveur d’une hospitalisation.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°6
Ce cas correspondait à une patiente de 86 ans qui vit seule, mais avec le passage infirmier pour ses traitements. Elle a fait une chute, suite à un malaise, compliquée d’une douleur rachidienne intense qui entrave la marche.
26 médecins (93%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 27 (96%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisations mentionnés étaient la gravité de la clinique (53%), la clinique et le terrain 3 (11%), la clinique et le mode de vie (7%), le mode de vie (3%), tous ces motifs confondus (3%).
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour cette patiente.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°8
Ce cas correspondait à une patiente de 85 ans, qui avec son mari et avec un passage d’une aide-ménagère. Elle a présenté une chute mécanique avec traumatisme cérébral sans perte de connaissance.
2 médecins (7%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72 heures. Dans un délai de 14 jours, 6 (21%) médecins décidaient de l’hospitaliser.
Le motif d’hospitalisation mentionné était la gravité clinique (7%)
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour cette patiente.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°10
Ce cas correspondait à une patiente de 86 ans qui vit avec son mari et est totalement autonome. Elle a fait une chute mécanique avec douleur de hanche droite (contexte de prothèse de hanche depuis plusieurs années) et sans déficit moteur.
4 médecins (14%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 12 (43%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisations mentionnés étaient la clinique (11%) et le terrain (3%)
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour cette patiente.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°15
Ce cas correspondait à une patiente de 84 ans qui vit seule et est autonome. Elle a présenté une chute sur perte d’équilibre en voulant valider son ticket de métro. Complication par traumatisme crânien sans perte de connaissance.
6 médecins (21%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans moins de 72h. Dans un délai de 14 jours, 7 (25%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (11%) , le mode de vie (isolement social) (3%), la clinique et le mode de vie (7%)
En réalité, la patiente n’a pas été hospitalisée . De manière générale , les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°16
Ce cas correspondait à un patient de 87 ans qui vit seul et est autonome. Il a fait une chute mécanique sous Kardégic avec traumatisme crânien compliqué de plaie pariétale de 15cm de long.
19 médecins (68%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait les 72h. Dans un délai de 14 jours, le taux d’hospitalisation est le même.
Les motifs d’hospitalisations mentionnés étaient la clinique seule (46%), et associée au mode de vie (7%)
En réalité, le patient n’a pas été hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°24
Ce cas correspondait à une patiente de 77 ans qui vit seule et est autonome. Elle a présenté une chute mécanique depuis 48 heures avec traumatisme poignet gauche, costale mais surtout de la face dorsale du pied en cours d’aggravation.
14 médecins (50%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Si délai de 14 jours, 20 (71%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation étaient la clinique (21%), la clinique et le mode de vie (3%), le terrain et le mode de vie (3%).
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs étaient partagés et 50% d’entre eux étaient en accord avec la décision.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°25
Ce cas correspondait à un patient de 81 ans, vivant avec sa femme et est autonome. Il a présenté une chute dans les escaliers avec traumatisme crânien sans perte de connaissance mais compliquée de plaie du crâne et de la pommette gauche.
7 médecins (25%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Si le délai était de 14 jours, 9 (32%) ont décidé d’une hospitalisation.
Le motif d’hospitalisation mentionné par 5 médecins (18%) était la gravité de la clinique
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°28
Ce cas correspondait à une patiente de 83 ans qui vit seule mais avec des passages quotidiens des aides à domicile. Elle a présenté des chutes à répétitions dont la dernière compliquée de plaie profonde au niveau du mollet gauche.
17 médecins (61%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 22 (78%) ont décidé de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (39%), le mode de vie et la clinique (3%), la clinique et le terrain (3%).
En réalité, le patient a été hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°29
Ce cas correspondait à une patiente de 85 ans, paraplégique qui vit avec sa fille. Elle a fait une chute de son fauteuil roulant avec douleur du genou droit.
3 médecins (11%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 7 (25%) médecins décidaient de l’hospitaliser.
Le motif d’hospitalisation mentionné par 3 médecins (11%) était la clinique
En réalité, la patiente n’a été hospitalisée . De manière générale , les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
4.1.4. Dyspnée
Six vignettes (1, 3, 11, 18, 27 ,32) correspondaient à une dyspnée chez un patient âgé. Certains patients étaient autonomes (18, 27, 32) et d’autres non (1, 3,11). Leur âge variait entre 76 et 89 ans. La dyspnée était isolée souvent accompagnée de fièvre ou autres symptômes (1, 11,18, 27 ,32) ou dans un contexte d’insuffisance respiratoire chronique (3, 11,27).
VIGNETTE N°1
Ce cas correspondait à une patiente de 87 ans qui vit avec son fils. Elle présentait une polypnée fébrile depuis la veille avec une douleur de l’hémi thorax gauche.
17 médecins (61%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 24 (86%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (25%), le terrain et la clinique (18%), le terrain (14%).
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°3
Ce cas correspondait à un patient de 78 ans, insuffisant respiratoire chronique, qui présente une désaturation brutale après une chute mécanique.
22 médecins (78%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Quand ce délai est de 14 jours, 26 (93%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisations mentionnés étaient la clinique (28%), le terrain et la clinique (25%), le terrain (18%).
En réalité, la patiente a été hospitalisée. De manière générale , les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°11
Ce cas correspondait à un patient de 89 ans, insuffisant respiratoire chronique qui a présenté une majoration de la dyspnée dans un contexte fébrile.
4 (14%) médecins spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être dans les 72h. Pour un délai de 14 jours, 10 (35%) médecins décidaient de l’hospitaliser
Les motifs d’hospitalisation mentionnés étaient la clinique (7%), le terrain (3%), la clinique et le terrain (3%).
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°18
Ce cas correspondait à une patiente de 82 ans qui vit seule. Elle a présenté une dyspnée fébrile dans un contexte de perte d’autonomie progressive en post chute.
26 médecins (93%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 28 (100%) décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (54%), le mode de vie et la clinique (7%), la clinique et le terrain (3%) .
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°27
Ce cas correspondait à une patiente de 76 ans, vivant seule et aux antécédents de BPCO qui a présenté une dyspnée fébrile.
8 (28%) es spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 13 (60%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique et le terrain (14%) et le terrain et le mode de vie (3%)
En réalité, la patiente a été hospitalisée .De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°32
Ce cas correspondait à un patient de 87 ans qui vit seul et est autonome au domicile. Il a présenté une dyspnée d’effort d’apparition progressive. Découverte d’une troponine ultrasensible positive.
17 (61%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 21 (75%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation étaient la clinique (18%), le mode de vie (isolement social) (7%), la clinique, le terrain et le mode de vie (7%).
En réalité, le patient a été hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
4.1.5. Malaise
Cinq vignettes (9, 12, 23, 26, 30) correspondaient à une survenue de malaise chez la personne âgée. Certains patients étaient autonomes (12, 23, 26, 30) et d’autres non (9). Leur âge variait entre 75 et 83 ans. Le malaise était parfois isolé (numéros 9, 23, 26, 30) et parfois associé à d’autres symptômes (12 ,26) ; mais parfois aussi compliqué de chutes (23).
VIGNETTE N°9
Ce cas correspondait à un patient de 81 ans qui vit seul avec un passage d’auxiliaire de vie 2 fois par semaine. Il a présenté un malaise sans perte de connaissance associé à une douleur thoracique, dyspnée et lourdeur dans la jambe à 48 heures d’une fracture de la rotule post chute.
28 (100%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, le taux d’hospitalisation est le même.
Les motifs d’hospitalisation mentionnés étaient la clinique (78%), la clinique et le terrain (7%)
En réalité, le patient n’a pas été hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°12
Ce cas correspondait à un patient de 83 ans, guadeloupéen qui est à Paris depuis 2 mois. Il a présenté un malaise d’environ 5 minutes sans perte de connaissance mais associé à une perte d’urines.
23 (82%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, le taux d’hospitalisation est le même.
Les motifs d’hospitalisation mentionnés étaient la clinique (64%), le mode de vie (isolement social) (3%) , la clinique et l’autonomie (3%) .
En réalité, le patient n’a pas été hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°23
Ce cas correspondait à une patiente de 76 ans, qui vit seule et est autonome à domicile. Elle a présenté un malaise précédé de céphalées habituelles sans perte de connaissance mais compliqué de chute avec traumatisme crânien.
24 (86%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, ce taux est constant.
Les principaux motifs d’hospitalisations sont la clinique (36%), le mode de vie (vit seule) et la clinique (14%), le mode de vie (3%) et le terrain (3%)
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°26
Ce cas correspondait à une patiente de 75 ans, qui vit seule en Algérie, en vacances chez sa fille, a présenté une sensation de malaise sans perte de connaissance mais accompagnées de céphalées, vertiges et nausées.
2 (7%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 6 (21%) médecins décidaient de l’hospitaliser.
Le motif d’hospitalisation mentionné par un (3%) des investigateurs était la clinique
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°30
Ce cas correspondait à une patiente de 83 ans qui vit seule avec des aides quotidiennes à domicile. Elle a présenté des chutes à répétitions dont la dernière compliquée de plaie profonde mollet gauche.
3 (11%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 5 (18%) médecins ont décidé de les hospitaliser
(7%) des médecins mentionnent la gravité clinique comme motif d’hospitalisation.
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
4.1.6. Douleur abdominale
Cinq vignettes (7, 14, 20, 22, 33) correspondent à des plaintes de douleur abdominale chez des patients âgés. Tous ces patients avaient des aides à domicile. L’âge des patients variait de 87 à 93 ans. La douleur abdominale était d’intensité variable, d’évolution plus ou moins ancienne, et parfois accompagnée d’autres symptômes (14, 20).
VIGNETTE N°7
Ce cas correspondait à une patiente de 89 ans qui vit seule, avec passage d’une auxiliaire de vie deux fois par semaine. Elle a présenté une douleur abdominale en fosse iliaque droite depuis 5 jours non calmée par des antalgiques de palier 1.
4 (14%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 17 (61%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (3%), la clinique et l’autonomie (3%), le mode de vie (vit seule) (3%), le mode de vie (vit seule) et la clinique (3%) .
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°14
Ce cas correspondait à une patiente de 93 ans qui vit avec son mari avec une aide-ménagère bihebdomadaire. Elle consulte pour arrêt des matières et des gaz depuis 3 jours avec des vomissements noirâtres.
27 (94%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, le taux d’hospitalisation est de 100%.
Le motif d’hospitalisation mentionné par 20 médecins (71%) est la gravité clinique
En réalité, le patient est hospitalisé. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°20
Ce cas correspondait à une patiente de 78 ans qui vit seule avec 12 heures d’aide humaine par jour. Elle a présenté des douleurs abdominales après 4 jours de douleurs dorsales post chute. Pas d’autres signes digestifs .
1 (3%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 7 (25%) médecins décidaient de l’hospitaliser.
Les principaux motifs d’hospitalisations n’ont pas été mentionnés par les médecins.
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°22
Ce cas correspondait à une patiente de 87 ans qui vit seule avec uniquement un passage d’aide-ménagère par semaine. Elle a présenté une douleur abdominale depuis 6 heures avec nausées et vomissements et sans arrêt des matières et des gaz.
17 (61%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 21 (75%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (25%), le terrain et la clinique ( 3%), la clinique et le mode de vie (vit seul) (7%), le terrain et le mode de vie (3%)
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°33
Ce cas correspondait à un patient de 75 ans qui vit en Algérie, ou il est suivi pour une ascite sans carcinose péritonéale mais avec un foie pathologique. Il est en vacances pour un mois, et a présenté une douleur abdominale depuis 15 jours.
(43%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 14 (50%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (28%) et le terrain (3%)
En réalité, le patient n’a pas été hospitalisé. De manière générale, les médecins investigateurs ne sont pas d’accord entre eux mais la majorité en faveur de la décision d’hospitalisation..
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
4.1.7. Autres
Les autres motifs d’hospitalisation restent variés : la surinfection d’un kyste (4), anurie (5), découverte d’hypercalcémie (13), arythmie cardiaque par fibrillation auriculaire (17), Asthénie (19, 21) et vomissements (31). Ces patients étaient parfois autonomes (4, 21) et parfois non (5,19). L’âge variait de 75 ans à 91 ans.
VIGNETTE N°4
Ce cas correspondait à un patient de 76 ans, vivant seul, qui consulte pour une surinfection brutale d’un kyste cervical présent depuis une dizaine d’années.
14 d’entre eux (50%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 18 (64%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (43%), le mode de vie (vit seul) (3%) .
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont partagés entre eux et 50 % des médecins sont en accord avec la décision prise.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°5
Ce cas correspondait à une patiente de 87 ans, qui vit seule, avec des aides à domicile quotidiennes. Elle a présenté une anurie de 24 heures dans un contexte de sonde à demeure changée ce jour pour des infections urinaires à répétition.
23 (82%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 25 (89%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (14%) et le mode de vie (vit seul ) (3%)
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°13
Ce cas correspondait à un patient de 82 ans, qui est suivi pour un cholangiocarcinome avec des métastases locorégionales et une efficacité limitée de la chimiothérapie, qui a présenté une hypercalcémie découverte de façon fortuite.
10 (36%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Dans un délai de 14 jours, 12 (43%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (14%) et le terrain (11%)
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont partagés et peu sont d’accord avec la décision prise.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°17
Ce cas correspondait à une patiente de 80 ans, qui vit seule et est autonome à domicile. Elle a présenté un malaise sans perte de connaissance avec douleur au bras gauche, avec découverte d’une arythmie cardiaque lors de l’examen.
25 (89%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 27 (94%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient la clinique (22%), le terrain et la clinique (3%), la clinique et le mode de vie (3%).
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°19
Ce cas correspondait à une patiente de 92 ans, qui vit seule avec un passage d’aide à domicile deux fois par jour et qui a récemment été hospitalisée pour déshydratation sévère. Elle présente une altération de l’état général depuis avec anorexie, asthénie, difficultés à la marche et chutes à répétition.
18 (64%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 23 (85%) médecins décidaient de l’hospitaliser.
Les motifs d’hospitalisation mentionnés étaient le terrain (18%), la clinique (14%), le mode de vie (isolement social) (7%),
En réalité, la patiente a été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°21
Ce cas correspondait à une patiente de 75 ans qui vit chez son ami, et a présenté une angoisse profonde liée au déménagement avec des douleurs diffuses, anorexie et asthénie.
1 d’entre eux (3%) toutes spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 5 (18%) médecins décidaient de l’hospitaliser.
Le motif d’hospitalisation mentionné par 1 médecin (3%) était la gravité de l’état psychologique
En réalité, la patiente a été hospitalisée De manière générale, les médecins investigateurs sont d’accord entre eux et avec la décision prise pour ce patient mais pas avec la décision prise.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
VIGNETTE N°31
Ce cas correspondait à une patiente de 91 ans qui a présenté des vomissements depuis plusieurs jours et après introduction plus tôt d’une antibiothérapie pour une infection urinaire.
16 (57%) spécialités confondues ont décidé de l’hospitaliser si aucun examen ne pouvait être fait dans les 72h. Pour un délai de 14 jours, 21 (75%) médecins décidaient de l’hospitaliser.
14 (50%) médecins ont mentionné comme motif d’hospitalisation la gravité de la clinique
En réalité, la patiente n’a pas été hospitalisée. De manière générale, les médecins investigateurs sont d’accord entre eux mais pas avec la décision prise pour ce patient.
Histogramme : Pourcentage d’hospitalisation selon spécialité médicale
5. Etude de la concordance
5.1 Etude de la concordance
On retrouve parmi les patients présentés, ceux qui présentent une pathologie de gravité clinique mettant tous les médecins d’accord pour l’hospitalisation. D’autres patients divisent plus les médecins par rapport à la décision de la nécessité de leur hospitalisation, et ce même au sein d’une même spécialité.
L’analyse des raisons ayant motivé la décision d’hospitalisation a montré les mêmes critères que ceux retrouvés dans la 10eme conférence de consensus. Tous ces critères étaient mentionnés par les médecins des trois spécialités : la gravité clinique, le terrain (comorbidités, pathologies sous-jacentes, l’autonomie antérieure), le mode de vie (seul ou accompagné) mais à des proportions différentes. Parmi les justifications émises pour expliquer leur décision, on retrouvait la gravité clinique dans (94%), le terrain (52%) et le mode de vie (52%) des cas présentés.
5.2 Facteurs liés à cette faible concordance
La faible concordance des décisions d’hospitalisation pourrait être multifactorielle. Tous les médecins ont une même formation et les critères d’hospitalisation des patients présentant un état clinique grave semblent évidents pour tous. Cependant, pour les autres patients, la décision vient de l’évaluation du risque potentiel d’aggravation qu’ils peuvent présenter. Ce risque est lié à leur terrain (comorbidité), à un soutien social faible ou à d’autres facteurs.
Ce risque potentiel pour un même patient peut sembler plus ou moins important selon les médecins et est donc associé à une certaine subjectivité. Une subjectivité pouvant être liée à l’expérience professionnelle du patient, à ses expériences personnelles, à un ressenti face à une situation particulière d’un patient.
5.3. Pistes d’amélioration
On peut imaginer plusieurs pistes d’amélioration dont les 4 citées ci-dessous :
· Sensibilisation des médecins sur l’importance à accorder au terrain et au mode de vie des patients, en particulier à leur statut fonctionnel, social (11), mais également le déclin cognitif (peu mis en évidence dans nos cas cliniques). En effet, dans la population des plus de 80 ans, un syndrome démentiel existe dans 30% et est d’une part, prédictif d’une mortalité à l’hôpital, et d’autre part associé à une durée d’hospitalisation plus longue et une mauvaise récupération fonctionnelle (12).
· Meilleure coordination entre les acteurs de soins. Le parcours de santé des personnes âgées est complexe et nécessite un important investissement de temps pour les médecins généralistes (pour les démarches administratives, sociales ou visites à domicile). Au lieu d’avoir une prise en charge globale, la coordination des acteurs en ville est éclatée, parcellaire, et trop tardive dans le parcours. Depuis 2001, divers dispositifs ont été mis en place, mais sur des champs limités (sanitaire ou social, rarement les deux à la fois), des territoires différents, avec plusieurs financeurs (assurance maladie, conseils généraux, Etat) et décideurs (conseils généraux, agences régionales de santé...). Rares sont les coordinations qui parviennent à apporter ensemble une réponse unique et lisible aux personnes âgées, à leurs aidants et aux médecins traitants. Ces derniers peinent à activer les aides sociales en raison du manque d’information sur les ressources disponibles et de la lourdeur des tâches administratives (13). Les médecins généralistes aimeraient avoir :
· Une aide au transport pour améliorer l'accessibilité des examens complémentaires
· Information en temps réel sur les entrées, sorties, décès, transferts et interventions chirurgicales de vos patients hospitalisés
· La possibilité de réaliser un bilan diagnostique global en un jour sans hospitalisation des patients âgés.
· Favoriser l'implication du médecin généraliste dans la décision d'un transfert de l'hôpital à une maison de retraite
· L’existence d'un référent hospitalier pour la préparation de la sortie des patients à situation complexe
· Disposer d'un outil de communication et de coordination performant avec les autres intervenants à domicile
· Un répertoire actualisé, exhaustif et facilement accessible des services dans une région
· Accès informatique au dossier du patient hospitalisé.(14)
Il est donc nécessaire de promouvoir une meilleure coordination entre les très nombreux acteurs de la prise en charge des personnes âgées : services hospitaliers ( court-séjour, service de soins de suite et de réadaptation, l’hôpital de jour et la consultation de gériatre), hospitalisation à domicile, médecin traitant, équipes mobiles gériatriques, associations de famille et de patients, structures de coordination ( CLIC)… (15).
· Intérêt des équipes mobiles (gériatres – Assistante sociale) aux urgences. Il semble clair que, dans plusieurs cas, l’hospitalisation des personnes âgées après passage aux urgences est justifiée. Cependant, dans d’autres cas, une hospitalisation pourrait être différée. Il est donc nécessaire de développer des alternatives à l’hospitalisation ainsi que les équipes mobiles de gériatrie en service d’urgence. Par exemple, dans une étude faite entre 1993 et 1996 dans le CHU de Brest, les investigateurs ont mis en évidence qu’un accueil gérontologique aux urgences avait permis d'éviter une hospitalisation dans 50 % des cas. Pour les patients rentrés à domicile, après évaluation aux urgences, le taux de ré-hospitalisation à 1 an était faible: 11% (13).
· Utiliser des critères les plus objectifs possibles pour une décision plus sûre. La question du critère de non hospitalisation des personnes âgées s’est posée dans la 10ème conférence de consensus sur la prise en charge de la personne âgée de plus de 75 ans aux urgences. D’une part l’évaluation peut être variable d’un évaluateur à un autre , mais surtout les critères et la conduite à tenir selon un score est variable . Cet outil laisse donc place à une subjectivité, qu’on peut peut-être réduire en proposant une forme d’évaluation plus objective.
Les limites
Notre étude comporte de nombreuses limites. Les vignettes soumises aux médecins ont été créées à partir d’observations médicales de patients vus aux urgences. Ces patients sont parfois envoyés par le médecin traitant, parfois accompagnés aux urgences par leur famille, ou encore amenés par les pompiers. Certaines vignettes décrivent donc des situations cliniques qui ne sont pas toujours celles rencontrées par les médecins généralistes.
Lors de notre étude, la plupart des médecins ont trouvé le questionnaire « trop long ». Ceci a pu influencer les résultats. Il est possible que les réponses données en fin de questionnaire soient moins fiables que celles du début. Cela se traduit par exemple par une description des motifs d’hospitalisation beaucoup plus fournie pour les premières vignettes et que pour les dernières.
Enfin, les médecins ayant participé à cette étude ne sont pas représentatifs des médecins français.
6. Conclusion
L’hospitalisation de la personne âgée se présentant aux urgences est inévitable pour passer un cap aigu dans certains cas, mais pourrait être plus délétère que bénéfique dans d’autres situations. Notre étude nous a montré une hétérogénéité dans la prise de la décision d’hospitalisation et ce, quelque soit la spécialité. En effet, la réflexion sur la balance bénéfice-risque avant la décision d’hospitalisation des personnes âgées ne peut se définir qu’au cas par cas.
La faible concordance retrouvée entre les médecins relève une subjectivité liée à la décision d’hospitalisation des patients âgés. On pourrait d’avantage sensibiliser les médecins à considérer l’importance du terrain et du mode de vie dans la prise de décision, et réfléchir à des outils plus objectifs. L’amélioration du parcours du sujet âgé reste cependant nécessaire pour éviter des hospitalisations inutiles.
7. Bibliographie
1. Insee - Population - Projections de population pour la France métropolitaine à l’horizon 2050 - La population continue de croître et le vieillissement se poursuit [Internet]. Insee Première N° 1089 - juillet 2006
2. V. LÉTARD, H. FLANDRE et S. LEPELTIER La France et les Français face à la canicule : les leçons d’une crise [Internet]: Rapport d'information n° 195 (2003-2004) , déposé le 3 février 2004
3. R.GONTHIER, P. BLANC, S.FARCE, F. STERLAM. Individualisation des personnes âgées fragiles et filière de soins. Psychologie & NeuroPsychiatrie du vieillissement . 2003 Sept; 1(3): 187-93
4. I. De BRAUWER,mailto:[email protected] SWINE ,F. THYS,C. BEGUIN ,P. CORNETTE. Changes in the clinical features of older patients admitted from the emergency department. Archives of Gerontology and Geriatrics. 2014 July-August; 59(1): 180-175
5. M.CREDITOR . Hazards of hospitalization of the elderly. Ann Intern Med. 1993 Feb 1; 118(3):219-23.
6. Haut Conseil pour l’avenir de l’assurance maladie. Rapport annuel 2010 L’assurance maladie face à la crise : Eléments d’analyse Novembre 2010 [Internet]. [cité 15 janv 2015].
7. C. LAZAROVICI , V. CARRASCO , D. BAUBEAU , D. SOMME, O. SAINT-JEAN. 10e Conférence de Consensus : Prise en charge de la personne âgée de plus 75 ans aux urgences. enquête sur les utilisateurs des services d’urgences, profil des usagers de plus de 75 ans.Journal Européen des Urgences, September 2004 Volume 17(3) Pages 209–214
8. C.LAUNAY,G. HAUBOIS, R. HUREAUX-HUYNH, J. GAUTHIER, C.ANNWEILER , O. BEAUCHET. Personnes âgées et admission au service d’accueil des urgences : qui est à risque d’hospitalisation ? Gériatrie et Psychologie Neuropsychiatrie du Vieillissement. 2014 mar volume 12 (1):Pages 43-9
9. Consensus sur la prise en charge de la personne agee aux urgences. [Internet]. [cité 8 mai 2014]. Disponible sur: http://www.sfmu.org/documents/consensus/pa_urgs_court.pdf
10. J.L. FLEISS. 1971. Measuring nominal scale agreement among many raters.Psychological Bulletin, 76, 378-382.
11. Annexe de la méthologie étudée pour methodorehospitalisations evitables[Internet]. [cité 15 févr 2015]. Disponible sur: http://www.has-sante.fr/ /2013.
12. A FOREST, P RAY, J COBEN-BITTAN, J BODDAERT. Urgence ET Gériatrie. Npg Neurologie-Gériatrie 2011 volume 11: Pages 205-213
13. M BO, M MASSAIA, S RASPO. Predictive factors of in-hospital mortality in older patients admitted to a medical intensive care unit. J Am Geriatric society 2003; volume 51: pages 539-33
14. I. DAGNAUX, B. VERCRUYSSE, J DEGRYSE. Enquête médecine générale et personne âgée. Chaire de médecine générale. Centre academique de médecine générale. Bruxelles. Décembre 2007.
15. Circulaire DHOS filières gériatriques [Internet]. [cité 16 févr 2015]. Disponible sur: http://www.parhtage.sante.fr
8. Annexes
L'objectif de la thèse est de mieux comprendre les critères d'hospitalisation des personnes âgées selon le point de vue de plusieurs spécialités médicales (médecins généralistes, urgentistes et gériatres).
Ce questionnaire comporte deux parties: une première partie portant sur votre exercice et une deuxième, se composant de vignettes cliniques. Pour chaque vignette, nous aimerions que vous répondiez aux questions en imaginant que vous preniez en charge le patient dans votre environnement habituel. Répondre à ce questionnaire prendra environ 30 MINUTES
Merci d'avance pour votre participation.
Nous vous tiendrons au courant des résultats de notre thèse.
Cas n°1
Cas n°2
Cas n°3
Cas n°4
Cas n°5
Cas n°6
Cas n°7
Cas n°8
Cas n°9
Cas n°10
Cas N°11
Cas n°12
Cas n°13
Cas n°14
Cas n°15
Cas n°16
Cas n°17
Cas n°18
Cas n°19
Cas n°20
Cas n°21
Cas n°22
Cas n°23
Cas n°24
Cas n°25
Cas n°26
Cas n°27
Cas n°28
Cas n°29
Cas N°30
Cas n°31
Cas n°32
Cas n°33
9. Résumé
Contexte : L’hospitalisation des patients âgés de plus de 75 ans est parfois nécessaire devant certains épisodes aigus mais souvent discutable dans d’autres cas, d’autant plus qu’elle représente un facteur de risque de décompensations multiples.
Objectif : Etudier la concordance des décisions d’hospitalisation de patients âgés de plus de 75 ans consultant aux urgences entre différents médecins (généralistes, urgentistes et gériatres).
Matériels et méthodes : Nous avons comparé les décisions d’hospitalisation des médecins en utilisant 33 vignettes cliniques, créées à partir d’observations médicales de patients âgés de plus de 75 ans ayant consulté aux urgences de l’hôpital Saint Antoine (Paris, France). Des généralistes, des gériatres et des urgentistes ont été invités à lire ces vignettes et à préciser pour chaque vignette s’ils auraient hospitalisé ou non le patient, en justifiant leur décision.
Résultats : Entre le 1er janvier 2013 et le 31 décembre 2013, les observations médicales de 33 patients de 75 ans ou plus ont été sélectionnés aux urgences. 28 médecins ont répondu aux vignettes. De manière globale, il y avait une mauvaise concordance entre les décisions d’hospitalisation (ICC=0.34 et ICC=0.28). Il n’y avait pas non plus de concordance dans les décisions d’hospitalisation, en fonction des spécialités ou des motifs de consultation. Les facteurs influençant la décision d’hospitalisation étaient similaires entre les différentes spécialités médicales.
Conclusion : Il n’y avait pas de concordance des décisions d’hospitalisation chez les patients de plus de 75 ans consultant aux urgences entre les médecins interrogés et ceci quelque soit la spécialité. Ceci révèle une importante subjectivité liée à cette prise de décision qui pourrait être lié à l’absence de consensus clair sur la décision d’hospitalisation des personnes âgées, ainsi qu’à la diversité et la complexité des situations présentées par les patients âgés (problèmes médicaux, sociaux et/ou psychologiques).
MOTS CLES : Personnes âgées, Décision d’hospitalisation, concordance entre médecins.
UFR de médecine Paris Diderot-Paris7
84