Pneumopathies et mycobactéries atypiques
description
Transcript of Pneumopathies et mycobactéries atypiques

Pneumopathies et mycobactéries atypiques
Juliette Pavie Service de Maladies infectieuses et TropicalesHôpital Saint Louis Paris

Pneumopathies bactériennes
• Peuvent survenir à différents stades de l’infection par le VIH
• Survenue de pneumopathies bactériennes récidivantes doit faire pratiquer une sérologie VIH
• Le plus souvent du à Streptococcus pneumoniae• Se méfier d’un pneumocoque de sensibilité
diminuée à la pénicilline chez les patients ayant reçu plusieurs cures d’antibiotiques

Pneumopathies bactériennes
• Début brutal avec fièvre élevée, frissons, existence d’un foyer auscultatoire de crépitants
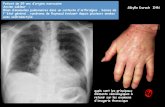
• Radiographie thoracique : Opacités alvéolaires ou nodulaires , systématisées
• Germes en cause : Streptococcus pneumoniae +++, Haemophilus influenzae, plus rarement S. aureus, pseudomonas aeruginosa

Examens complémentaires
• Biologie standard : Iono sang, créatinine, bilan hépatique
• Hémocultures
• ECBC
• Si signes de gravité: Gaz du sang
• Radiographie thoracique

Traitement
• Antibiothérapie en urgence actif sur pneumocoque et haemophilus influenzae
• Augmentin 1 gx3/jour• Ou Claforan 1gx3/jour• Si signe de gravité : Claforan (élargissement du
spectre sur Gram négatif) et Erythromycine (actif sur atypiques dont légionellose) ou oflocet
• Réévaluation systématique à 48 heures• Durée du traitement de 7 à 10 jours

Mycobactéries atypiques

• Surtout à Mycobactérium avium complex (MAC) ou Mycobacterium avium intracellulare
• Contamination par voie digestive +++ et aérienne
• Maladie se déclare chez les patients très immunodéprimés (CD4< 100, voire < à 50/mm3)

Signes cliniques
Diagnostic à évoquer devant• Altération de l’état général progressif• Fièvre prolongée• Diarrhée chronique• Hépatosplénomégalie• Adénopathies • Atteinte pulmonaire rarement prédominante• Chez patients très immuno déprimés
(CD4<100/mm3)

Signes biologiques
• Pancytopénie fébrile (surtout anémie++),• Cholestase anictérique avec augmentation des
PAL• Hémocultures Isolator ou Bactec à la recherche
de mycobactéries• Biopsie des ganglions, du foie, de la moelle, du
tube digestif : Recherche de lésions granulomateuses souvent discrètes, peu de nécrose du fait de l’immunodépression et coloration de Ziehl : Présence d’une multitude de BAAR+++

Traitement
• Après exclusion d’une tuberculose et au besoin en association avec un traitement anti tuberculeux :
• Clarythromycine 500mgx2/jour • Myambuthol : 15 mg/kg/jour• +/- Rifabutine 300 mg/jour sauf si IP boosté :
150 mg/2 jours• Durée dépend de la restauration immunitaire : A
vie si pas de restauration immunitaire et au moins 12 mois de traitement et si CD4>100/mm3 depuis au moins 6 mois

Traitement
• Prophylaxie primaire • Si CD4<75/mm3• En l’absence d’infection évolutive++• Azithromycine 1200 mg/semaine • Durée jusqu’à C taux de CD4>100/mm3
pendant 3 à 6 mois• Pas systématique : Si espoir de remontée
rapide des CD4 (patient naïf pour qui un traitement antirétroviral est débuté)

Surveillance
• Bilan hépatique (macrolides)
• surveillance de la vision des couleurs et du champ visuel (myambutol)
• apparition d’uvéite sous rifabutine
• Disparition des signes cliniques et biologiques

Diagnostics différentiels
• Tuberculose +++++
• Cryptococcose
• Pénicilliose
• Autres causes de diarrhées chroniques, notamment parasitaires