Physiologie cardio-vasculaire -...
Transcript of Physiologie cardio-vasculaire -...

1
Physiologie cardio-vasculaire
Pauline Neveu, PhD
cours physiologie générale
2
Plan «Physiologie cardio-vasculaire»
1-Anatomie du coeur
2-Contraction et conduction
3-Le cycle cardiaque
4-Le débit cardiaque
5-Vaisseaux sanguins
6-Pression artérielle

3
1-Anatomie du coeur1.1-Localisation et aspect
Cavités du tronc:
-thoracique
-abdominopelvienne
limite: diaphragme
4
1-Anatomie du coeur1.1-Localisation et aspect
Thorax:
-région centrale: médiastin
-trois cavités:
-deux cavités pleurales
-une cavité péricardique
emplacement du coeur

5
1-Anatomie du coeur1.1-Localisation et aspect
Le cœur:
-2/3 masse à gauche (inverse cas dextrocardie)
-250/300g
-12cm de long, 9cm de large, 6cm épaisseur
-protégé par cage thoracique (réanimation/massage cardiaque)
6
1-Anatomie du coeur1.1-Localisation et aspect
Emballage des viscères: membrane double: séreuse:
-feuillet pariétal (somatopleure)
-feuillet viscéral (splanchnopleure)
liquide: sérosité (coelome)
Séreuses:
-plèvre
-péricarde
-péritoine

7
1-Anatomie du coeur1.1-Localisation et aspect
Emballage du coeur:péricarde séreux
-feuillet pariétal du péricarde séreux
-feuillet viscéral du péricarde séreux (=épicarde)
mince pellicule de liquide: sérosité péricardique
Autour du péricarde séreux: péricarde fibreux
Inflammation péricarde = péricardite
fusionnés
8
1-Anatomie du coeur1.2-Structure
Paroi du cœur: trois tuniques:
-épicarde (= feuillet viscéral du péricarde séreux)
-myocarde (inflammation = myocardite)
-endocarde (inflammation = endocardite)
Sillons: accueillent les coronaires

9
1-Anatomie du coeur1.2-Structure
Quatre cavités du cœur:
-deux oreillettes ou atriums (partie supérieure) + auricule:
-droite
-gaucheseptum interauriculaire(fosse ovale = vestige foramen ovale)
-deux ventricules (partie inférieure):
-droit
-gaucheseptum interventriculaire
10
1-Anatomie du coeur1.2-Structure
Oreillette droite:
-reçoit sang:
veine cave supérieure
veine cave inférieure
sinus coronaire
-envoie sang (valve auriculoventriculaire droite ou tricuspide):
ventricule droit

11
1-Anatomie du coeur1.2-Structure
Ventricule droit:
-reçoit sang (valve auriculoventriculaire droite ou tricuspide):
oreillette droite
-envoie sang (valve pulmonaire):
tronc pulmonaire:
-artère pulmonaire droite
-artère pulmonaire gauche
12
1-Anatomie du coeur1.2-Structure
Oreillette gauche:
-reçoit sang:
4 veines pulmonaires
-envoie sang (valve auriculoventriculaire gauche ou bicuspide ou
mitrale):
ventricule gauche

13
1-Anatomie du coeur1.2-Structure
Ventricule gauche:
-reçoit sang (valve auriculoventriculaire gauche ou bicuspide ou
mitrale):
oreillette gauche
-envoie sang (valve aortique):
aorte (ascendante):
-artères coronaires
-arc ou crosse aortique et autres artères
14
1-Anatomie du coeur1.2-Structure
Oreillettes:
-reçoivent le sang de veines
-envoient le sang vers les ventricules voisins (valves auriculoventriculaires)
paroi mince
Ventricules:
-reçoivent le sang des oreillettes (valves auriculoventriculaires)
-envoient le sang vers des artères (valves sigmoïdes)
paroi épaisse

15
1-Anatomie du coeur1.2-Structure
Myocarde:
ventricule gauche>ventricule droit
mince: oreillettes
épais: ventricules
(aortecorps)
(tronc pulmonairepoumons)
16
1-Anatomie du coeur1.2-Structure
Les valves cardiaques:
-forcent le sang à circuler dans un seul sens
-s’ouvrent/se ferment sous l’effet de variations de pression
-plusieurs valves:
-entre oreillette et ventricule: valves auriculo-ventriculaires
-entre ventricule et artère: valves sigmoïdes

17
1-Anatomie du coeur1.2-Structure
Valves auriculo-ventriculaires:
tendons: cordages tendineux
muscles: muscles papillaires
18
1-Anatomie du coeur1.2-Structure
Valves auriculo-ventriculaires:
à droite: tricuspide
à gauche: bicuspide ou mitrale

19
1-Anatomie du coeur1.2-Structure
Valves auriculo-ventriculaires:-s’ouvrent:-pression ventricules < pression oreillettes
-muscles papillaires relâchés
-se ferment:-pression ventricules > pression oreillettes
-muscles papillaires contractés (empêche l’éversion)
20
1-Anatomie du coeur1.2-Structure
Valves sigmoïdes ou semi-lunaires:
-deux types:
-valve pulmonaire entre ventricule droit et tronc pulmonaire
-valve aortique entre ventricule gauche et aorte
-s’ouvrent: pression ventricule > pression artère
-se ferment: pression ventricule < pression artère

21
1-Anatomie du coeur1.2-Structure
Pas de valve entre veine et oreillette
la contraction des oreillettes ferme l'orifice veine/oreillette
Anomalies possibles des valves:
-sténose
-insuffisance
22
1-Anatomie du coeur1.3-CirculationsDeux circuits fermés qui s’enchaînent:
-circulation systémique
-circulation pulmonaire
pompe: cœur gauche
-reçoit sang oxygéné des poumons
-éjecte sang oxygéné vers tout le corps
pompe: cœur droit
-reçoit sang désoxygéné du corps
-éjecte sang désoxygéné vers les poumons

23
1-Anatomie du coeur1.3-Circulations
Chez le fœtus: deux shunts:
-communication des oreillettes droite et gauche à travers le foramen ovale (trou de Botal)
-communication du tronc pulmonaire et de l'aorte à travers le conduit artériel
24
1-Anatomie du coeur1.3-Circulations
Circulation coronarienne:
-irrigation sanguine du myocarde
-artères du coeur (coronaires droite et gauche):
-issues de l’aorte
-ouvertes quand le cœur est relâché
-veines du coeur:
-se déversent dans le sinus coronaire
-sinus qui se déverse dans l’oreillette droite

25
1-Anatomie du coeur1.3-CirculationsCirculation coronarienne (détail pour info):
1-Anatomie du cœur1.3-Circulations
→conséquences sur la circulation sanguine :
Athérosclérose : formation de plaques d’athérome (dépôts graisseux)
dans les parois des artères
-sténose: rétrécissement du calibre de l'artère
-thrombose: thrombus/caillot qui bouche l'artère
-embolie: migration thrombus/caillot sanguin dans la circulation
-anévrisme: dilatation localisée d'une artère qui peut se rompre
→conséquences tissulaires: ischémie →nécrose ou infarctus :-coronaropathie : coronaires du cœur→infarctus du myocarde
-Accident Vasculaire Cérébral
-artériopathie : membre→gangrène→amputation 26

27
1-Anatomie du coeur1.3-Circulations
facteurs de risque évitables:
-tabagisme
-hypertension artérielle
-hypercholestérolémie
-diabète
-obésité
-stress
-sédentarité
facteurs de risque inévitables:
-hérédité
-âge
-« sexe »
Facteurs de risque de l'athérosclérose :
28
1-Anatomie du cœur1.3-Circulations
symptômes :
-aucun
-douleurs : angine de poitrine/angor
50 % des décès cardio-vasculaires
Coronaropathie :

29
1-Anatomie du cœur1.3-Circulations
Coronaropathietraitements:
-préventifs essentiellement
-médicaments
-interventions
-pontage
-angioplastie
30
1-Anatomie du coeur1.4-Embryologie (pour info)

31
1-Anatomie du coeur1.4-Embryologie (pour info)
32
2-Contraction et conduction
La paroi du cœur comprend:
-du tissu fibreux
squelette fibreux du cœur et isolation électrique
-du tissu musculaire
plusieurs types de cardiomyocytes:
-cardiomyocytes contractiles
-cardiomyocytes spécialisés
contraction
genèse et conduction de PA
= myocytes cardiaques
= cellules cardionectrices
-cardiomyocytes endocrines

33
2-Contraction et conduction2.1-Cardiomyocytes contractilesCaractéristiques :
-50/100 m long
-14 m de diamètre
-ramifications
-digitations transverses ou disques intercalaires : sarcolemme avec:
-desmosomes (boutons pression)
-jonctions communicantes (ponts cytoplasme)
34
2-Contraction et conduction2.1-Cardiomyocytes contractiles
Caractéristiques (suite):
-un (deux) noyau(x)
-mitochondries volumineuses et nombreuses
-myofibrilles avec sarcomères
-tubules transverses
-réticulum sarcoplasmique dépourvu de citernes
pas de division cellulaire, pas de cellules souches?

35
2-Contraction et conduction2.1-Cardiomyocytes contractiles
-Potentiel de repos: -90mV
-PA quand seuil d’excitation atteint:
-dépolarisation:-ouverture canaux voltage-dépendant (cvd) sodiques -entrée de sodium-inactivation cvd
-plateau: dépolarisation maintenue-ouverture quelques cvd potassiques-ouverture cvd calciques-entrée de calcium
-repolarisation:-fermeture cvd calciques-ouverture davantage cvd potassiques
-libération de calcium par réticulum contraction
→existence une période réfractaire
→noter la durée de 200ms du PA cardiaque
36
2-Contraction et conduction2.1-Cardiomyocytes contractilesL’activité électrique provoque une réponse mécanique:mêmes événements que dans le muscle strié squelettique
→le Ca++ se fixe sur les troponines qui changent de conformation
→le changement de conformation des troponines entraîne le changement de conformation des tropomyosines
→les tropomyosines démasquent des sites de fixation à la myosine situés sur l’actine
→des liaisons ou ponts s’établissent entre actines et myosines
→le pivotement des têtes des myosines est à l’origine d’un glissement des molécules d’actine et de myosine
→les liaisons actines/myosines sont rompues lorsque les têtes des myosines hydrolysent de l’ATP
→il y a alors retour aux conditions initiales
→des molécules d’ADP+P qui étaient fixées sur les têtes des myosines sont libérées ce qui entraîne le pivotement des têtes des myosines
Rappel : an passé

37
2-Contraction et conduction2.1-Cardiomyocytes contractiles
Mécanisme de raccourcissement des sarcomères:
Rappel : an passé
38
2-Contraction et conduction2.1-Cardiomyocytes contractiles
le calcium est ensuite éliminé du sarcoplasme
remarque : les mouvements de calcium peuvent être modifiés par diverses substances
ex: l’adrénaline stimule l’entrée de Ca++

39
2-Contraction et conduction2.1-Cardiomyocytes contractiles
Le muscle régénère l’ATP via trois voies métaboliques:
- voie de la phosphocréatine
- voie de la glycolyse + fermentation lactique
- voie de la glycolyse + cycle de Krebs + phosphorylation oxydative
voie de la fermentation qui est anaérobie lactique
voie qui est anaérobie alactique
voie de la respiration qui est aérobie alactique
principale voie utilisée par les cardiomyocytes contractiles
40
2-Contraction et conduction2.1-Cardiomyocytes contractiles
L’oxygène:
-est apporté par la circulation coronaire
-est stocké par la myoglobine
Les combustibles les plus utilisés (pour information):
-au repos:
-acides gras et glucose
-acide lactique, acides aminés et corps cétoniques
-lors d’une activité: davantage d’acide lactique

41
2-Contraction et conduction2.1-Cardiomyocytes contractiles
Muscle squelettique Muscle cardiaque
PA squelettique: 1 ou 2 ms PA cardiaque: 200ms
PA sans plateau PA avec plateau
durée contraction (secousse) :100 à 200ms
durée contraction : >200ms
→d'autres PA peuvent survenir pendant la
secousse
tétanos possible
→un autre PA ne peut pas survenir pendant la
contraction
tétanos impossible
42
2-Contraction et conduction2.1-Cardiomyocytes contractiles
il ne peut y avoir de nouvelle contraction tant que la relaxation n'est pas bien engagée
indispensable à la fonction de pompage du cœur

43
2-Contraction et conduction2.1-Cardiomyocytes contractiles
la dépolarisation précède la contraction = systole
la repolarisation précède la relaxation = diastole
phénomène électrique phénomène mécanique
(PA cardiaque)
44
2-Contraction et conduction2.2-Cellules cardionectrices
Myocytes spécialisés:
-cellules cardionectrices du tissu nodal
-ne se contractent pas
-autoexcitatrices: pacemaker/rythmogène
-forment un réseau: propagation excitation
-deux rôles:

45
2-Contraction et conduction2.2-Cellules cardionectrices
Le réseau de propagation:
-nœud sinusal ou sino-atrial de l’oreillette droite (& tractus internodaux)
-nœud septal ou auriculoventriculaire du septum interauriculaire
-faisceau auriculoventriculaire ou faisceau de His le long du septum interventriculaire:
-branche droite du faisceau auriculoventriculaire
-branche gauche du faisceau auriculoventriculaire
-myocytes de conduction cardiaque ou fibres de Purkinje
46
2-Contraction et conduction2.2-Cellules cardionectrices
Les cellules cardionectrices:
-du nœud sinusal déchargent: 100 fois/minute
-du nœud septal déchargent: 40 à 60 fois/minute
-du faisceau de His déchargent: 20/35 fois/minute
fréquence modifiée:
-système nerveux autonome (SNA)
-système endocrine
stimulateur cardiaque

47
2-Contraction et conduction2.2-Cellules cardionectrices
Activité pacemaker des cellules cardionectrices:
due à une variation de la conductance membranaire
-ions potassium, K+
-ions sodium, Na+
-ions calcium, Ca++
48
2-Contraction et conduction2.2-Cellules cardionectrices
-nœud sinusal ou sino-atrial
-nœud septal ou auriculoventriculaire (ralentissement propagation PA)
-faisceau auriculoventriculaire ou de His (accélération propagation PA)
-fibres de Purkinje ou myocytes de conduction cardiaque
Propagation des PA et contractions:
contraction oreillettes
relaxation oreillettescontraction ventricules
relaxation ventricules

49
2-Contraction et conduction2.3-L’électrocardiogramme: ECG
électrocardiographe et ses électrodes:
-périphériques (bras + jambes)
-précordiales (six lieux de la poitrine)
→plusieurs électrodes enregistrent l'activité du cœur selon des points de vue différents, ce qui permet d'en faire une synthèse
Onde → électrode : déflexion positiveOnde ← électrode : déflexion négative
50
2-Contraction et conduction2.3-L’électrocardiogramme: ECG
Trois ondes:-onde P:
-ascendante
-dépolarisation auriculaire
-précède contraction auriculaire
-complexe QRS-descendant/ascendant/descendant
-dépolarisation ventriculaire
-précède contraction ventriculaire
-masque onde relaxation auriculaire
-onde T-ascendante
-repolarisation ventriculaire
-précède relaxation ventriculaire

51
2-Contraction et conduction2.3-L’électrocardiogramme: ECG
Trois segments (intervalles de temps):
-P-Q:-début onde P à début QRS
-temps de conduction entre début excitation auriculaire et début excitation ventriculaire
-S-T:-fin complexe QRS au début onde T
-durée dépolarisation ventriculaire
-Q-T:-début QRS à fin onde T
-temps entre début dépolarisation ventriculaire et fin repolarisation ventriculaire
52
2-Contraction et conduction2.3-L’électrocardiogramme: ECG

53
2-Contraction et conduction2.3-L’électrocardiogramme: ECG
54
3-Le cycle cardiaque
Lors d’un cycle cardiaque:
-dépolarisation / repolarisation (phénomènes électriques)
-contraction (systole)/ relaxation (diastole) (phénomènes mécaniques)
-changements de pression et volume (phénomènes hémodynamiques)
Durée d’un cycle cardiaque au repos: 0.8s
→75 battements par minute (75bpm)

55
3-Le cycle cardiaque
Début du cycle (systole auriculaire):
-dépolarisation nœud sinusal
onde P
-dépolarisation des oreillettes
-contraction des oreillettes = systole auriculaire (0.1s)
-augmentation de la pression dans les oreillettes
-propulsion du sang dans les ventricules
via valve auriculo-ventriculaire ouverte
56
3-Le cycle cardiaqueSuite du cycle (systole ventriculaire):
-dépolarisation nœud septal puis faisceau auriculoventriculaire de His et réseau de Purkinje
complexe QRS
-dépolarisation des ventricules
-contraction des ventricules = systole ventriculaire (0.3s)
-augmentation de la pression dans les ventricules
-qui entraîne:
-pendant ce temps: repolarisation des oreillettes (onde masquée) suivie de leur relaxation = diastole auriculaire
-fermeture des valves auriculoventriculaires-ouverture des valves sigmoïdes (après 0.05s de contraction isovolumétrique)-propulsion du sang vers les artères (pendant 0.25s) = éjection ventriculaire

57
3-Le cycle cardiaqueSuite du cycle (diastole ventriculaire):
-repolarisation des ventricules
-relaxation des ventricules = diastole ventriculaire (0.5s)
-diminution de la pression dans les ventricules
-reflux du sang artériel vers les ventricules et fermeture des valves sigmoïdes
-ouverture des valves auriculoventriculaires (après un temps de relaxation isovolumétrique)
-remplissage des ventricules
onde T
-qui entraîne:
58
3-Le cycle cardiaqueECG
contraction/relaxation
phases du cycle cardiaque
pression(mm Hg)
les variations de pression dans le cœur droit sont plus faibles (max. mmHg: 120 gauche et 25/30 droite)

59
3-Le cycle cardiaque-en diastole et après le temps de remplissage par aspiration, le ventricule contient 105ml de sang
-la systole auriculaire ajoute 25ml de sang au ventricule
-en diastole et après la systole auriculaire, le ventricule contient 130ml de sang
c’est le volume télédiastolique ou VTD
-la systole ventriculaire éjecte 80ml de sang dans les artères
Mêmes volumes à gauche et à droite
c’est le volume d’éjection systolique ou VES
le volume de sang qui reste dans le ventricule à la fin de la systole est le volume télésystolique ou VTS: 50ml
VES=VTD-VTS
60
3-Le cycle cardiaqueVolumes sanguins ventriculaires

61
3-Le cycle cardiaque
Bruits du cœur:
seuls B1 et B2 sont audibles au stéthoscope
-B1: fermeture des valves auriculoventriculaires après le début de la systole ventriculaire: bruit résonant et fort
-B2: fermeture des valves sigmoïdes au début de la diastole ventriculaire: bruit sec et court moins fort que B1
-B3: turbulence du sang pendant le remplissage ventriculaire
-B4: systole auriculaire
bref silence long silence
62
3-Le cycle cardiaque
Lieux d’auscultation cardiaque(pour information):
1: aortique
2: pulmonaire
3: auriculo-ventriculaire droite ou tricuspide
4: auriculo-ventriculaire gauche ou bicuspide

63
3-Le cycle cardiaque
Souffles cardiaques:
bruits à la place des silences
dus:
-défaut d’ouverture/rétrécissement valvulaire
-défaut de fermeture/insuffisance valvulaire
peuvent-être (ex: cœur gauche):
-systoliquecontemporain du pouls
-diastoliquenon contemporain du pouls
rétrécissement aortiqueinsuffisance mitrale
rétrécissement mitralinsuffisance aortique
64
4-Le débit cardiaque4.1-Définitions
Débit cardiaque Q (ou DC):
volume de sang ventriculaire éjecté en une minute
ml/min
Q=VES*FC
-VES: volume d’éjection systolique: volume de sang ventriculaire éjecté à chaque contraction: ml/battement ou ml/b (80ml/b en moyenne)
-FC: fréquence cardiaque: nombre de battements par minute: battements/min ou bpm (75bpm en moyenne)
Q moyen = 80ml/b*75bpm = 6000ml/min 6 l/minvolume sanguin total

65
4-Le débit cardiaque4.1-Définitions
Q=VES*FC
Lors d’un effort:
-VES augmente: 100 ml/b (modéré); 130 ml/b (intense); (max=2*VESrepos)
-FC augmente: 100 bpm (modéré); 150 bpm (intense); (max=220-âge)
Q augmente: 10 l/min (modéré); 19.5 l/min (intense)
Ainsi, Q dépend:
VES
FC
66
4-Le débit cardiaque4.2-Régulation du VES
Trois facteurs impactent sur le volume d’éjection systolique:
-précharge
-contractilité
-postcharge
Rappel: VES=VTD-VTS

67
4-Le débit cardiaque4.2-Régulation du VES
Précharge:
-degré d’étirement du cœur avant contraction
-quand précharge augmente: force de contraction augmente
-proportionnelle au volume de sang qui entre dans les ventricules à la fin de la diastole ou volume télédiastolique (VTD)
VTD dépend:
-durée diastole
-retour veineux
68
4-Le débit cardiaque4.2-Régulation du VES
Contractilité:
-force de contraction ventriculaire
-modifiée par agents inotropes:
-inotropes positifs: augmentent la contractilité (Ca++)
-SNA orthosympathique : adrénaline et noradrénaline
-hormones surrénaliennes : adrénaline et noradrénaline
-Ca++ liquide interstitiel
-inotropes négatifs: diminuent la contractilité (Ca++)
-SNA parasympathique
-inhibiteurs de canaux calciques

69
4-Le débit cardiaque4.2-Régulation du VES
Postcharge:
-pression s’opposant à l’ouverture des valves sigmoïdes
-20 mm de Hg à droite
-80 mm de Hg à gauche
-la postcharge augmente:
-hypertension
-rétrécissement des artères (athérosclérose)
70
4-Le débit cardiaque4.2-Régulation du VES
Postcharge - insuffisance cardiaque:
Insuffisance cardiaque=perte d’efficacité cœur:
-1er temps: VTD→précharge→force de contraction
-à la longue: cœur s’étire, contractions moins efficaces, capacité pompage
→Si le ventricule gauche faiblit en premier:
-reflux vers oreillette gauche et veines et réseau pulmonaires
-sortie d’eau vers milieu interstitiel: œdème pulmonaire
→Si le ventricule droit faiblit en premier:
-sortie d’eau vers milieu interstitiel: œdème membres inférieurs
-reflux vers oreillette droite et veines et réseau systémiques
-départ : plus de sang demeure en fin de cycle→VTD

71
4-Le débit cardiaque4.3-Régulation de la FC
Trois types de facteurs impactent la fréquence cardiaque:
→SNA
→hormones :
-orthosympathique : FC
-parasympathique : FC
-médullo-surrénaliennes (adrénaline et noradrénaline)
-thyroïdiennes
(et augmentent la contractilité)FC
72
4-Le débit cardiaque4.3-Régulation de la FC
Trois types de facteurs impactent sur la fréquence cardiaque (suite):
-âge: FC diminue avec l’âge
-sexe: FC femme > FC homme
-fièvre: augmente la FC
-entraînement physique: diminue la FC
-les concentrations ioniques interstitielles:
ex: Ca++: augmente la FC (et la force de contraction)
→autres facteurs :

73
4-Le débit cardiaque4.4-Détails du SNA
centre cardio-vasculairedu bulbe rachidien
récepteurs sensoriels:
-propriocepteurs
-chimiorécepteurs
-barorécepteurs
Structures nerveuses sus jacentes:
-système limbique
-hypothalamus
-cortex cérébral
SNA
orthosympathique parasympathique
Cœur:-cellules cardionectrices-myocytes contractiles
adrénaline, noradrénalinerécepteurs bêta-adrénergiques
acétylcholinerécepteurs muscariniques
74
4-Le débit cardiaque4.4-Détails du SNA Innervation autonome du coeur

75
4-Le débit cardiaque4.4-Détails du SNA Actions du SNA:
orthosympathique parasympathique
fréquencechronotrope positif () chronotrope négatif ()
vitesse conduction tissu nodal
dromotrope positif ( dromotrope négatif ()
contractilité myocardique
inotrope positif () inotrope négatif ()
excitabilité myocardique
bathmotrope positif ( bathmotrope négatif ()
76
5-Vaisseaux sanguins5.1-Structures et fonctions
Cinq types de vaisseaux sanguins:
-artères
-artérioles
-capillaires
-veinules
-veines
vasa vasorum: irrigation des gros vaisseauxangiogenèse

77vasodilatation
5-Vaisseaux sanguins5.1-Structures et fonctionsLes artères ont une paroi à trois tuniques:
-interne ou intima:
-épithélium simple pavimenteux: endothélium
-membrane basale
-tissu conjonctif: limitante élastique interne
-moyenne ou média:
-tissu musculaire
-limitante élastique externe
-externe ou adventice:
-tissu conjonctif avec fibres élastiques et fibres de collagènes
contraction myocytesvasoconstriction
relâchement myocytes
stimulation augmente
stimulation diminueinnervation orthosympathique
78
5-Vaisseaux sanguins5.1-Structures et fonctions
Deux types d’artères:
-élastiques ou conductrices:
-gros diamètre >1cm
-réservoirs de pression
-musculaires ou distributrices:
-diamètre moyen de 0.1 à 10mm
-grande proportion myocytes
-grande proportion fibres élastiques

79
5-Vaisseaux sanguins5.1-Structures et fonctions
Les artérioles ou vaisseaux résistifs:
-petites artères diamètre de 10 à 100 micromètres
-apportent le sang aux capillaires
-paroi : de trois à une tunique
-myocytes régulant le diamètre, donc, la résistance, donc, la pression artérielle
80
5-Vaisseaux sanguins5.1-Structures et fonctions
Les capillaires ou vaisseaux d’échange:
-relient les artérioles aux veinules
-diamètre de 4 à 10 micromètres
-présents à proximité de presque toutes les cellules du corps
-échanges de nutriments et déchets à travers la paroi dépourvue de média et d’adventice, et par l’intermédiaire du liquide interstitiel
-régulation de l’écoulement par les sphincters précapillaires des métartérioles

81
5-Vaisseaux sanguins5.1-Structures et fonctions
82
5-Vaisseaux sanguins5.1-Structures et fonctions
Différents capillaires:-continus:
fentes intercellulaires(muscles squelettiques et lisses, tissus conjonctifs, poumons)
-fenestrés:fentes et fenestrations étroites(reins, villosités intestinales, plexus choroïdes, glandes endocrines)
-sinusoïdes:fentes et fenestrations larges et membrane basale incomplète(foie, moelle osseuse, rate, glandes endocrines)

83
5-Vaisseaux sanguins5.1-Structures et fonctions
Les veinules:
-petites veines formées par la réunion de capillaires
-diamètre de 10 à 100 micromètres
-paroi avec intima et média (myocytes dispersés)
-les petites sont poreuses (passage possible cellules immunitaires)
84
5-Vaisseaux sanguins5.1-Structures et fonctions
Les veines:
-diamètre de 0.1mm à plus de 1mm
-paroi à trois tuniques, l’adventice est la plus épaisse
-valvules veineuses pointant vers le cœur:
-préviennent le reflux sanguin
-favorisent le retour veineux
sinus veineux: absence de myocytes
défectueuses: varices

85
5-Vaisseaux sanguins5.1-Structures et fonctions
Répartition du sang dans le système cardiovasculaire (pour info):
-cœur: 7%
-vaisseaux pulmonaires: 9%
-artères et artérioles systémiques : 13%
-capillaires systémiques: 7%
-veines et veinules systémiques : 64% réservoirs sanguins
veinoconstriction orthosympathique
86
5-Vaisseaux sanguins5.1-Structures et fonctions
anastomoses (union de branches de vaisseaux):
-artérielles (sauf artères terminales)
-veineuses
systèmes porte:
-normalement, circulation: cœurartèresartériolescapillairesveinulesveinescoeur
-parfois, passage d’un réseau de capillaires à un autre

87
5-Vaisseaux sanguins5.2-Échanges capillaires
Échanges entre capillaires et liquide interstitiel:
-diffusion
-transcytose
-écoulement de masse: filtration et réabsorption
88
5-Vaisseaux sanguins5.2-Échanges capillaires
La diffusion:
-suivant les gradients de concentration
-passage par:
-fentes intercellulaires
-fenestrations
-cellules endothéliales (substances liposolubles)

89
5-Vaisseaux sanguins5.2-Échanges capillaires
La transcytose:
-via formation de vésicules pinocytaires
-passage d’un milieu extracellulaire à un autre
-concerne les grosses molécules non liposolubles
90
5-Vaisseaux sanguins5.2-Échanges capillaires
Écoulement de masse:
-mouvement d’un ensemble de substances
-d’une région où la pression est plus élevée vers une région où la pression est plus faible
-régulation des volumes de sang et liquide interstitiel:
-filtration: sangliquide interstitiel
-réabsorption: liquide interstitielsang

91
5-Vaisseaux sanguins5.2-Échanges capillaires
Forces de Starling:
-gradient de pression hydrostatique: différence entre:
-pression hydrostatique capillaire: PHs
-pression hydrostatique interstitielle: PHi
-gradient de pression osmotique: différence entre:
-pression oncotique plasma: POs
-pression oncotique liquide interstitiel: POi
Mouvement liquide ou pression nette de filtration (à k près, fixé à 1)=k (coefficient de filtration capillaire) * ((PHs+POi)-(PHi+POs)) ouk (coefficient de filtration capillaire) * ((PHs-PHi)-(POs-POi))
92
5-Vaisseaux sanguins5.2-Échanges capillaires
pression hydrostatique capillaire: PHs
pression hydrostatique interstitielle: PHi
pression oncotique plasma: POs
pression oncotique liquide interstitiel: POi
Mouvement liquide = k (fixé arbitrairement à 1) * ((PHs-PHi)-(POs-POi))
35mm de Hg extrémité artérielle des capillaires
16mm de Hg extrémité veineuse des capillaires
oscille autour de 0mm de Hg
26mm de Hg (due aux colloïdes)
1mm de Hg (peu de colloïdes)
Extrémité artérielle des capillaires:
Mouvement liquide=((35-0)-(26-1))=35-25=+10mm de Hgfiltration: sangliquide interstitiel
Extrémité veineuse des capillaires:
Mouvement liquide = ((16-0)-(26-1))=16-25=-9mm de Hg réabsorption: liquide interstitielsang

93
5-Vaisseaux sanguins5.2-Échanges capillaires
94
5-Vaisseaux sanguins5.2-Échanges capillaires
-85% du liquide filtré est réabsorbé (pour une journée : 17l sur 20l)
-ce qui n’est pas réabsorbé (pour une journée : 3l):
-filtrat + protéines plasmatiques échappées
-pénètre dans les capillaires lymphatiques
la lymphe retourne au sang au niveau de la jonction des veines jugulaires et subclavières
-si filtration>réabsorptionaugmentation du volume du liquide interstitiel: œdème

95
6-Pression artérielle6.1-Définition et évaluation
Pression artérielle:
pression s’exerçant contre l’intérieur des parois artérielles systémiques
La pression mesurée:
-celle que génère le ventricule gauche durant la systole
-celle qui persiste dans les artères quand le ventricule est en diastole
sphygmomanomètre
stéthoscope (bruits de Korotkoff)
pression normale (mm de Hg)homme120/80femme 110/70
96
6-Pression artérielle6.1-Définition et évaluation
La pression sanguine diminue à mesure que le sang s’éloigne du ventricule gauche
pression artérielle moyenne (PAM) =pression artérielle diastolique+1/3 (pression artérielle systolique - pression artérielle diastolique)

97
6-Pression artérielle6.2-Facteurs influant sur la pression artérielle
Trois organes sont responsables de la pression artérielle (PAM):
-coeur
-vaisseaux
-reins
débit Q (Q=VES*FC)
résistance R
compliance/élasticité
volémie stables en conditionsphysiologiques
PAM=Q*R
98
6-Pression artérielle6.2-Facteurs influant sur la pression artérielle
PAM et volémie (volume sanguin total):
volémie = 6l
Si la volémie:
-diminue (hémorragie)hypotension
-augmente (rétention d’eau)hypertension
constante grâce au rein (eau/Na+)

99
6-Pression artérielle6.2-Facteurs influant sur la pression artérielle
PAM = débit cardiaque (Q) * résistance artérielle (R):
PAM=Q*R
une variation du débit cardiaque entraîne une variation de la pression artérielle:
-Q (effort) PAM
-Q (sommeil) PAM
une variation de la résistance entraîne une variation de la pression artérielle:
-R PAM
-R PAM
100
6-Pression artérielle6.2-Facteurs influant sur la pression artérielle
La résistance artérielle (R) dépend elle-même:
-diamètre lumière du vaisseau
-vasoconstrictionR
-vasodilatationR
-viscosité du sang (dépend nombre d’érythrocytes et du volume plasmatique)
-augmente R
-diminue R
-longueur totale des vaisseaux
-augmente R
-diminue R
R=8Lr4
viscositélongueur tube
rayon tube
Formule de Poiseuille-Hagen

101
6-Pression artérielle6.3-Régulation de la pression artérielle
La pression artérielle est régulée par:
-le SNA
-le système hormonal
102
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation nerveuse:
centre cardio-vasculairedu bulbe rachidien
récepteurs sensoriels:-propriocepteurs-chimiorécepteurs-barorécepteurs
Structures nerveuses sus jacentes:-système limbique-hypothalamus-cortex cérébral
SNA
orthosympathique parasympathique
Cœur (1)
adrénaline, noradrénalinerécepteurs alpha et bêta-adrénergiques
acétylcholinerécepteurs muscariniques
Vaisseaux(1; (+2 muscles))

103
6-Pression artérielle6.3-Régulation de la pression artérielle
Barorécepteurs (mécanorécepteurs)
Chimiorécepteurs
Régulation nerveuse:
réflexes
6-Pression artérielle6.3-Régulation de la pression artérielleRégulation nerveuse: réflexes des barorécepteurs:
-réflexe sinucarotidien (IX)
-réflexe aortique (X)asservissement de la pression artérielle
104
variable mesurée:pression artérielle
capteur:barorécepteurs
comparateur:centre cardiovasculaire bulbaire
effecteur:muscle cardiaque
muscles lisses vaisseaux
point de consigne:pression artérielle x
IX, X

105
6-Pression artérielle6.3-Régulation de la pression artérielleRégulation nerveuse: réflexes des barorécepteurs:
Exemple:
stimulation parasympathique coeur
stimulation orthosympathique coeur
stimulation orthosympathique vaisseaux
PAM=Q*R donc PAM
pression artérielle; étirement barorécepteurs; PA
FC; force contraction: Q
vasoconstriction : R
106
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation nerveuse: réflexes des chimiorécepteurs:asservissement de la composition chimique du sang:
hypoxie (O2), hypercapnie (CO2) et acidose (H+):
pression artérielle (+actions respiratoires)
O2
CO2
H+
(une hypoxie qui persiste entraîne une de l’activité cardiaque)
variable mesurée:chimie sang
capteur:chimiorécepteurs
comparateur:centre cardiovasculaire bulbaire
effecteur:muscle cardiaque
muscles lisses vaisseaux
point de consigne:chimie sang x
IX, X

107
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation hormonale:
-SNA orthosympathique (NT)
-médullosurrénales (hormones) lors d’une stimulation du SNA
-agissent sur:
-cœur: Q (par VES et FC) donc PAM
-vaisseaux: R (par vasoconstriction) donc PAM (vaisseaux peau et viscères; moindre vaisseaux muscles)
-libérées par:
adrénaline (A) et noradrénaline (NA)
PAM=Q*R
108
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation hormonale:
-libérée par la neurohypophyse
-normalement peu d’influence sur la pression sanguine
-agit, par exemple, si hémorragie (volume sangpression sanguine):
-vaisseaux: R (par vasoconstriction) donc PAM
-reins: volémie (par réabsorption eau) donc PAM (+sensation soif)
ADH= hormone anti-diurétique = vasopressine
PAM=Q*R
quand pression osmotique liquides extracellulaires ou volémie

109
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation hormonale:
-la rénine (enzyme) est produite par les reins quand:
-pression artérielle
-volémie
-agit sur l’angiotensinogène produit par le foie:
-l’angiotensine II agit:
-vaisseaux: R (par vasoconstriction) donc PAM
angiotensinogène rénine angiotensine I ACE angiotensine II
-SNA orthosympathique: stimulation donc PAM
rénine-angiotensine-aldostérone
PAM=Q*R
enzyme de conversionde l’angiotensine I
-corticosurrénales: sécrétion d’aldostérone… qui PAM
110
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation hormonale:
-libérée par la corticosurrénale
-agit sur les reins: volémie (par réabsorption Na+ entraînant réabsorption eau) donc PAM (+sensation soif)
aldostérone
PAM=Q*R
quand stimulation par angiotensine II

111
6-Pression artérielle6.3-Régulation de la pression artérielle
Régulation hormonale:
-libéré par les oreillettes
quand volémie
-agit:
-vaisseaux: R (par vasodilatation) donc PAM
-reins: volémie (par élimination de sodium entraînant l’eau)donc PAM
facteur natriurétique auriculaire
PAM=Q*R
112
6-Pression artérielle6.3-Régulation de la pression artérielle
Autorégulations: -physiques:
-température (froid et vasoconstriction; chaud et vasodilatation)
-myogéniques
-chimiques:
-vasodilatateurs:-libérés par les cellules actives des tissus (K+; H+; lactate; adénosine)
-libérés par les cellules endothéliales (NO)
-libérés en cas de lésion/inflammation et d’augmentation de la pression artérielle(histamine; kinines issues de la transformation du kininogène par la kallicréine (rénale et endothéliale))
-vasoconstricteurs:-thromboxane (plaquettes)
-sérotonine (plaquettes)
-endothélines (endothéliales)
PAM=Q*R

113
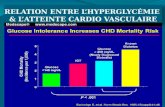
6-Pression artérielle6.4-L’hypertension artérielle (HTA)-élévation permanente de la pression artérielle de repos (140/90)
->10%populationmaladies cardiovasculaires
-essentielle dans +90% cas (non secondaire à une maladie)
-insidieuse
-complications (cardiaques, rénales, vasculaires (AVC...))
-due au mode de vie (95% des cas) + âge et hérédité:-alimentation déséquilibrée (sel…) et surpoids
-tabac et alcool
-sédentarité
-stress
-traitements:-mode de vie
-médicaments anti-hypertenseurs:
bêta bloquants
inhibiteurs calciques
diurétiques
inhibiteurs de l’ACE
vasodilatateurs