Le Pied Diabétique du Sujet Agé -...
Transcript of Le Pied Diabétique du Sujet Agé -...

Le pied médical du sujet âgé
diabétique
Dr M.Da Costa – Dr D.Eveno (La Tourmaline – Nantes – Saint Herblain)
3ème Journée Interrégionale Perspectives Diabétologie et Gérontologie
LES COMPLICATIONS DU SUJET ÂGÉ DIABÉTIQUE Jeudi 3 mars 2016

Le sujet âgé
Définition OMS: personne de plus de 65 ans.
En gériatrie: plus de 75 ans plus de 65 ans et polypathologique
« Un sujet est âgé quand il atteint l’âge de mon supérieur hiérarchique »

Epidémiologie - Généralités
En 2010 : 20 millions de pieds + de 65 ans (17 % de la population) 7 millions de pieds + de 80 ans (6% de la population) + de 50 % des patients de 75 ans ont des symptômes ou des lésions
podologiques
Nécessité de prendre en charge ces pieds dans une démarche de prévention efficace afin de limiter les causes d’incapacité et de handicap du sujet âgé
Enjeux : Maintien de la qualité de marche, la prévention des chutes et le maintien de l’autonomie

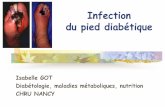
Problématique du pied diabétique
Diabétiques en France : 2 millions
15 % des diabétiques auront des lésions podales dont 15 % à 25 % conduiront à une amputation (mineure ou majeure)
Risque d’amputation multiplié par 10 à 30 avec un taux de mortalité à 61 % à 5 ans

Facteurs pathogéniques (1)
La neuropathie :
Les troubles de la sensibilité Le déficit moteur L’atteinte végétative
Ulcération (MPP) Pied de Charcot (neuroarthropathie)
L’ischémie : macroangiopathie
L’infection

Facteurs pathogéniques (2)

Vieillissement physiologique du pied (1)
Peau – Atrophie capiton plantaire – Sécheresse cutanée – Hyperkératose – Perte de tonicité, d’élasticité – Fragilité

Vieillissement physiologique du pied (2)
Phanères – réduction croissance de l’ongle – dystrophies des ongles, onychogryphose Sensibilité - Diminution du nombre de récepteurs et afférences - Diminution possible des seuils de perception tactile, positionnelle, thermique

Vieillissement physiologique du pied (3)
Appareil locomoteur - Diminution force musculaire et des amplitudes articulaires - Ostéopénie: risque fracturaire Déformations:
- Valgus de l’arrière pied - Effondrement du médio-pied - Elargissement de l’avant-pied et triangulation - Hallux valgus, griffe d’orteils - Pied plat, pied creux

Examen clinique du pied
Précise les lésions cutanées
Analyse des déformations
Recherche des limitations articulaires
Examen vasculaire
Examen neurologique (motricité, sensibilités)
Analyse de l’équilibre, test monopodal
Analyse de la marche, chaussée et pieds nus
Examen du chaussage

Pied âgé diabétique
Prise en compte des autres pathologies pouvant toucher le pied:
- pied rhumatologique: pied arthrosique, inflammatoire - pied vasculaire: artériel, veineux, lymphatique
- pied neurologique: pied paralytique, pied spastique
Mais également de l’ensemble des autres comorbidités ayant des conséquences sur l’état général, la mobilité, les douleurs et les capacités de marche: - anticoagulants, hémiplégie, insuffisance cardiaque, insuffisance respiratoire, arthrose…

Pied présentant un MPP ou une amputation
Physiopathologie du mal perforant plantaire:

Facteurs déclenchants
Souvent des traumatismes mineurs :
Chaussures inadaptées Corps étrangers Soins inappropriés Sources de chaleur Hyperpression répétitive lors de la marche

Mal perforant plantaire: différentes localisations


Prise en charge médicale
Prise en charge pluridisciplinaire: médecin généraliste, pédicure-podologue,
médecin spécialisé, IDE, podo-orthésiste…
La prise en charge podologique s’associe à une prise en charge globale: on ne s’arrête pas au pied!!
Importance de la gradation du risque podologique.
Importance de la prévention primaire +++
Quel traitement curatif?
Prévention secondaire

Gradation du risque podologique

Prévention primaire
Soins de pédicurie – Hyperkératoses – Coupe des ongles – Traitement de l’incarnation – Traitement de la mycose Orthoplasties de protection Orthèses plantaires Chaussage (commerce, CHUP) Education

Traitement curatif
« On peut tout mettre sur une escarre sauf le malade » Professeur Raymond Vilain, chirurgien à l’hôpital Boucicaut à Paris
Le même principe s’applique à toute plaie plantaire du patient diabétique (MPP et amputation partielle de pied)
Décharge de la plaie

Décharge pour cicatrisation dirigée
- Orthèses de décharge: botte polysar, ASR, ODAP - Chaussures de décharge: DTACP, chausson de Ransart, CHUT
Adaptation de la technique au sujet âgé!!

Orthèses de décharge
Décharge + Immobilisation • Fabrication personnalisée
• Surveillance efficacité/tolérance
• Indications spécifiques

Botte Polysar
Immobilisation + décharge

Botte polysar : décharge du MPP

Pied de Charcot

ASR: décharge plantaire complète

Orthèses A.S.R.

Orthèses de décharge de l’avant-pied (ODAP)

Chaussures de décharge
DTACP
Chausson de Ransart
CHUT

DTACP: Dispositif transitoire d’aide à la cicatrisation du pied

Chausson de Ransart: décharge avant-pied

Exemples de CHUT

Exemples de CHUT
Barouk Décharge totale de l’avant-pied mais instabilité++ Modèle court ou prolongé Risque de chutes chez la personne âgée++

Exemples de CHUT
Sanital Décharge complète de l’arrière pied Sangle postérieure possible mais réglage difficile Instable Risque de chute+++

Prévention secondaire
Prévention secondaire pour éviter les récidives:
- Surveillance clinique +++ - Soins pédicuraux réguliers - Orthèse plantaire - Orthoplastie (protection, comblement) - Chaussage adapté: CHUP, chaussures thérapeutiques sur mesures, chaussage du commerce personnalisé

Orthoplastie de comblement

Protection + comblement

Chaussage adapté
CHUP
Chaussage de série « adapté »
Chaussures thérapeutiques sur mesures

Conclusion
La prise en charge du pied diabétique de la personne âgée doit être pluridisciplinaire et prendre en compte l’ensemble des comorbidités et du mode de vie du patient Traitement doit être adapté au patient: les soins podologiques, le type de décharge, le chaussage. Surveillance ++ Fragilité ++
Le pronostic podologique est directement lié au pronostic fonctionnel+++

MERCI DE VOTRE ATTENTION