DESC d’Orthopédie traumatologie · Il s’agissait toujours d’une incision longitudinale...
Transcript of DESC d’Orthopédie traumatologie · Il s’agissait toujours d’une incision longitudinale...

UNIVERSITÉ DE LIMOGES
FACULTÉ DE MÉDECINE ET DE PHARMACIE DE LIMOGES 2, rue Docteur MARCLAND – 87025 LIMOGES CEDEX
LES PROTHESES TOTALES DE COUDE : UNE SOLUTION DANS LA PRISE EN CHARGE DES
FRACTURES COMPLEXES DE L’EXTREMITE DISTALE DE L’HUMERUS DU SUJET AGE.
A propos de 23 cas
Mémoire présenté pour l’obtention
du
DESC d’Orthopédie traumatologie
Le 11 septembre 2010
Dr Julien SIEGLER Assistant Hospitalier Universitaire
Service d’Orthopédie et Traumatologie LIMOGES

2
PLAN
1. INTRODUCTION............................................................................................................................................. 3
2. MATERIELS ET METHODES ...................................................................................................................... 4
2.2 TECHNIQUE OPERATOIRE...................................................................................................................... 5
2.3 METHODES D’EVALUATION ................................................................................................................. 8
2.3.1 EVALUATION CLINIQUE...................................................................................................................... 8
2.3.2 EVALUATION RADIOLOGIQUE. ......................................................................................................... 8
3. RESULTATS..................................................................................................................................................... 9
3.1 RESULTATS CLINIQUES.......................................................................................................................... 9
3.2 RESULTATS RADIOLOGIQUES. ........................................................................................................... 10
4. DISCUSSION .................................................................................................................................................. 11
5. CONCLUSION................................................................................................................................................ 15
6. BIBLIOGRAPHIE.......................................................................................................................................... 16
7. ANNEXES ....................................................................................................................................................... 19

3
1. INTRODUCTION
Les fractures de l’extrémité inférieure de l’humérus représentent 1 à 2% des fractures de
l’adulte1. Comme l’ont montré plusieurs publications2,3 ces fractures présentent une
répartition bimodale avec 2 pics de fréquence : la tranche d’âge 12-19 ans avec une
prédominance masculine et la tranche d’âge supérieure à 80 ans avec une forte prédominance
féminine4.
Cette traumatologie devient actuellement un véritable problème de santé publique ; en effet il
s’agit de fractures dont la prévalence est en perpétuelle augmentation5,6 secondaire avant tout
à un défaut de prise en charge préventive et curative de l’ostéoporose chez le sujet âgé7.
La prise en charge de ces fractures complexes « ostéoporotiques » de l’extrémité inférieure de
l’humérus chez le sujet âgé, reste un véritable challenge thérapeutique quand à la difficulté de
restaurer une anatomie la plus parfaite possible et l’obtention d’une ostéosynthèse stable
permettant une mobilisation précoce, gage de bon résultat .
Pour éviter ces problèmes de comminution métaphysaire, d’immobilisation prolongée, de
débricolage du matériel d’ostéosynthèse, de pseudarthrose, d’arthrose post traumatique…
Cobb et Morrey8 ont proposé en 1997 une alternative par la mise en place d’une arthroplastie
de coude.
Leurs bons résultats confirmés par d’autres publications9-12 plus récentes, montrent que ces
arthroplasties permettent l’obtention d’un coude plus stable, avec une mobilisation précoce et
une rééducation plus rapide, source de bons résultats fonctionnels.
Le but de cette étude rétrospective est d’évaluer le devenir clinique des patients ayant
bénéficier dans notre service d’une prothèse totale de coude pour fracture de la palette
humérale et de rechercher par ailleurs de possibles complications radiologiques notamment à
type de descellement.

4
2. MATERIEL ET METHODE
2.1 SERIE
Cette étude rétrospective, monocentrique porte sur 23 patients pris en charge dans le service
d’orthopédie du CHU de Limoges entre 2005 et 2009, pour des fractures comminutives de
l’extrémité inférieure de l’humérus, pour lesquelles une arthroplastie par prothèse totale de
coude a été réalisée.
Les critères d’inclusion étaient la réalisation d’une arthroplastie par prothèse totale de coude
pour une fracture comminutive de l’extrémité inférieure de l’humérus, non pathologique,
survenant chez des personnes de 60 ans ou plus avec un recul minimum de 1 an.
Les fractures chez des sujets de moins de 60 ans ainsi que les arthroplasties secondaires à une
ostéosynthèse ont été exclues de cette étude.
Les patients étaient analysés en fonction de leur âge, du sexe, du côté, de l’état général (score
de ASA)13, de l’état fonctionnel (score de Katz)(Annexe 1)14, du lieu de vie ainsi que du
terrain.
On retrouvait 23 patients, 20 femmes pour 3 hommes, d’âge moyen 80 ans. Le côté dominant
était atteint dans 61 % des cas (12 fractures à droite et 11 à gauche).
Il s’agissait de fractures fermées (sauf 1 cas de fracture ouverte stade 1 dans la classification
de Gustillo) sans complication vasculaire ; une paralysie ulnaire sensitivo-motrice pré
opératoire était observée.
L’état de santé des patients évalué selon le score ASA était bon, avec 100% de grade 1 et 2.
Le niveau d’autonomie retrouvait un score de Katz moyen de 5,6/6 (dont 52% de 6/6) ; 19
patients vivaient à leur domicile et 4 en maison de retraite.
L’analyse du terrain retrouvait 30% de pathologies associées : pathologies
neuropsychiatriques (5cas), arthrose du coude (2cas), antécédents fracturaires ostéoporotiques
(2 cas), corticothérapie au long cours (2 cas), rhumatisme inflammatoire (1cas).
Les lésions osseuses étaient évaluées sur des radiographies standard du coude face et profil
ainsi que sur la réalisation systématique d’un scanner avec reconstructions 3D en urgence.
Les fractures ont été classées selon la classification de l’AO comprenant 3 groupes A, B et C
(Annexe 2).

5
Nous avons ainsi observé 2 fractures de type A, 1 de type B et 20 fractures de type C (15 C1
et 5 C3).
Sur les radiographies pré opératoire, étaient également recherchés des signes
d’ostéoporose radiologique ; cette dernière était notée dans plus de 60% des cas.
Les patients ont été opérés dans un délai moyen de 3 jours (1-10 jours).
La durée moyenne d’hospitalisation était de 8 jours (4-20 jours).
2.2 TECHNIQUE OPERATOIRE.
Dans la prise en charge de ces fractures comminutives de la palette humérale, nous avons
utilisé de manière systématique la prothèse totale de coude semi contrainte de Coonrad-
Morrey.
Le patient était installé en décubitus latéral avec un garrot à la racine du membre supérieur
opéré, bras pendant, reposant sur un contre appui (figure 1).
Figure 1: installation en décubitus latéral d’une arthroplastie de coude.
Les patients ont été opérés selon 3 types de voies d’abords postérieures en fonction des
habitudes des opérateurs.

6
Figure 2: Les 3 voies d’abords postérieures des prothèses totales de coude.
Il s’agissait toujours d’une incision longitudinale médiane, décalée en latéral au niveau de
l’olécrane.
La voie de Bryan Morrey a été largement la plus utilisée (17 cas sur 23).Elle correspond à
relever l’appareil extenseur du coude de médial en latéral en conservant une continuité avec le
périoste. Pour la fermeture, Morrey conseille une suture transosseuse en 8 avec du fil non
résorbable. L’avantage théorique de cette voie d’abord réside dans une meilleure récupération
de la force musculaire en extension.
Dans 4 cas nous avons eu recours à la voie de Gschwend ; il s’agit d’une division
longitudinale de l’appareil extenseur associée à une décortication lamellaire de l’appareil
extenseur sur l’olécrane, à la scie oscillante ou au ciseau de Müller. La fermeture consiste en
une réinsertion transosseuse des 2 lambeaux musculo aponévrotiques médial et latéral à
l’olécrane et à la crête ulnaire.
Enfin chez 2 patients la voie d’abord par ténotomie du triceps en V inversé a été utilisée.
Elle correspond à une section tendineuse en V inversé ; qui est récliné vers le bas alors que le
corps charnu plus profond est divisé longitudinalement et l’anconé désinséré de l’ulna.
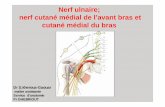
Concernant l’attitude vis-à-vis du nerf ulnaire, ce dernier était systématiquement disséqué,
individualisé et protégé au cours de l’intervention ; en revanche même si pour certains sa
transposition reste indispensable, dans notre série, seuls 12 nerfs (52%) ont bénéficié de cette
transposition. Dans les autres cas aucun geste n’a été réalisé.
V inversé
Gschwend
Morrey

7
Figure 3: individualisation du nerf ulnaire.
Dans notre série la tête radiale n’a été réséquée qu’à une seule reprise. Selon la littérature,
cette dernière doit être à tout pris conservée, afin de préserver la stabilisation de la radio
ulnaire distale et diminuer les contraintes huméro ulnaire sauf en cas de conflit avec la
prothèse.
Les piliers huméraux ont été réséqués chez 10 patients (43,5%), comme le préconise Morrey
de manière systématique lorsque les piliers sont cassés, sa prothèse étant stabilisée par son
aileron antérieur.
La préparation osseuse se faisait à l’aide de râpes humérales puis ulnaires après plus ou moins
une recoupe minimale.
La capsule articulaire était décollée afin d’accueillir le greffon antérieur qui vient se caler au
niveau de l’aileron antérieur de la prothèse.
Concernant la taille des implants, au niveau huméral nous avons utilisé 6 tailles extra small,
16 tailles small et 1 taille régular ; quant à l’implant ulnaire sa taille était dans 9 cas extra
small et dans 14 cas small.
L’injection de ciment a toujours été réalisée à l’aide d’une simple seringue avec du ciment
basse viscosité imprégné d’antibiotique.
Une fois le scellement réalisé, l’encliquetage était réalisé entre les implants huméral et
ulnaire.
La fermeture sur un redon était systématique, puis le bras était immobilisé à visée antalgique
pour une durée de 48h.
Une antibioprophylaxie systématique était préconisée chez tous les patients, et 14 d’entre eux
ont été mis sous AINS en post opératoire, en prévention des ossifications péri prothétiques.
Les patients étaient ensuite rééduqués sans aucune limitation, en post opératoire ainsi qu’à
leur sortie, avec une durée moyenne de 60 jours.

8
2.3 METHODES D’EVALUATION.
Les patients ont été revus en consultation cliniquement et radiologiquement par un même
examinateur.
2.3.1 EVALUATION CLINIQUE.
A la revu les patients ont été évalués cliniquement selon le score de la Mayo Clinic (MEPS)8
(Annexe 3) afin d’obtenir un index de performance.
Parallèlement le score du Quick Dash15 (Annexe 4) a été utilisé pour l’auto évaluation
subjective de la capacité fonctionnelle globale du membre supérieur.
Leur niveau d’autonomie a été apprécié par le score de Katz afin de le comparer à celui pré
opératoire.
Cliniquement les mobilités en flexion/extension et prono supination ont été mesurées ainsi
que la force musculaire du coude opéré en flexion et en extension par rapport au coude sain
selon le test de la balance.
Pour finir la revue clinique recherchait de possibles atteintes nerveuses ainsi que des
complications locales ou une ré intervention.
2.3.2 EVALUATION RADIOLOGIQUE.
Tous les patients ont été revus en consultation avec des radiographies standard du coude de
face et de profil.
L’évaluation radiologique consistait en la recherche :
- de liserés (Annexe 5)
- leur possible évolution
- d’un greffon antérieur
- des complications osseuses humérale ou ulnaire à type de fractures, pseudarthroses,
d’ossifications ou de géodes endostées.
- une complication des implants (fracture, désassemblage, luxation)
- une usure des paliers de polyéthylène par le calcul de l’angle entre l’implant ulnaire
et l’implant huméral (normal<3,5°) (Annexe 6).

9
3. RESULTATS
3.1 RESULTATS CLINIQUES.
Sur les 23 patients opérés dans le service pour mise en place d’une prothèse totale de coude,
nous avons revu en consultation 17 patients avec un recul moyen de 34 mois (13-62mois) soit
un taux de revue de 74% ; 4 patients étaient décédés et 2 perdus de vue.
Une seule complication per opératoire a été rapportée ; il s’agissait d’une fracture de la
diaphyse humérale traitée par cerclage.
Nous avons noté 5 complications locales post opératoires (4 hématomes et 1 désunion
cutanée) ne nécessitant aucune reprise chirurgicale.
L’évaluation clinique retrouvait un score moyen de la Mayo Clinic (MEPS) de 82,3 points
(45-100 points) ; les résultats étaient excellents dans 8 cas, bons pour 5, moyens pour 2 et
mauvais chez 2 patients.
D’un point de vue douleur, 75 % des patients ne présentaient aucune ou une légère douleur
selon le MEPS ; la seul cas de douleur sévère correspondait à la patiente présentant un
descellement complet avec migration de l’implant huméral.
Concernant l’évaluation subjective le score de Quick Dash moyen était de 26 points (0-70,5
points).
Le score de Katz moyen à la revue était de 5,1.
A l’examen clinique l’arc de mobilité moyen était de 97° (80-120°), avec une flexion
moyenne de 128° (110-140°) et un déficit d’extension moyen de 32° (15-60°).
Concernant la prono-supination cette dernière était bonne avec des valeurs moyennes
respectivement de 64° (30-70°) et de 75° (70-85°).
Le testing ligamentaire retrouvait 2 coudes légèrement instables et une laxité majeure due à
un descellement de la tige humérale avec migration de l’implant.
L’évaluation objective de la force musculaire au test de la balance comparativement au côté
sain, retrouvait une force musculaire en flexion normale ou légèrement diminuée chez 16
patients (94%) ; en revanche la force musculaire en extension était normale ou légèrement
diminuée chez 13 patients (76,5%) avec 4 patients présentant une diminution sévère de cette
force.
D’un point de vue complication neurologique, la patiente ayant présenté une atteinte ulnaire
sensitivo-motrice pré opératoire conservait à l’examen clinique une atteinte sensitive.

10
Deux patients ont nécessité une reprise chirurgicale : dans un cas, il s’agissait d’une
arthrolyse du coude à 11 mois de l’arthroplastie, devant une raideur importante en
flexion/extension. Dans l’autre cas, il s’agissait d’une fracture péri prothétique de la diaphyse
humérale sur un implant descellé ayant nécessité une reprise de prothèse unipolaire par tige
longue humérale et reconstruction osseuse (figures 4 et 5).
3.2 RESULTATS RADIOLOGIQUES.
A l’évaluation radiologique nous avons retrouvé 5 patients porteurs de liserés radiologiques :
3 présents autour de l’implant huméral et dans un cas autour de l’implant ulnaire. Un seul
patient présentait à la fois un liseré sur l’implant huméral et ulnaire. Dans 4 cas il s’agissait de
liserés incomplets (<1mm) non évolutifs. Seul un patient présentait un liseré évolutif sur
l’implant huméral correspondant à un début de descellement.
Dans un seul cas, nous avons observé un descellement complet avec migration de l’implant
huméral pour lequel une reprise chirurgicale est programmée (figure 6).
Figure 4 :
Fracture péri prothétique au niveau du composant huméral à 45 mois de
l’arthroplastie initiale
Figure 5 :
Révision uni polaire par tige longue humérale pour prise en charge de cette fracture péri
prothétique

11
La recherche de complications osseuses humérales ou ulnaires mettait en évidence 4 patients
porteurs d’ossifications péri prothétiques.
L’évaluation de l’usure des paliers de polyéthylène de la prothèse ne retrouvait aucun signe
d’usure.
Le greffon antérieur était incorporé dans 15 cas et absent dans 2. Aucune migration n’a été
observée.
4. DISCUSSION
Les fractures de l’extrémité inférieure de l’humérus, chez le sujet âgé, restent un véritable
problème de prise en charge chirurgicale.
Si maintenant le traitement des fractures de la palette humérale du sujet jeune est bien codifié
par la réalisation d’une double ostéosynthèse par plaque suivie d’une mobilisation précoce,
cette stratégie thérapeutique n’est pas applicable aux fractures du sujet âgé en raison de
Figure 6:
Descellement de l’implant huméral avec migration de l’implant et chambre d’ostéolyse à 45 mois de l’arthroplastie initiale

12
l’ostéoporose et de la comminution métaphysaire, sources de complications post opératoires
non négligeables.
Cobb et Morrey8 furent les premiers à proposer en 1997 une option intéressante dans la prise
en charge de ces fractures, par l’implantation d’une prothèse totale de coude. Vingt et un
patients d’âge moyen 72 ans, avec une forte prédominance féminine, ont été revus avec un
recul moyen de 3,3 ans ; les résultats étaient satisfaisants avec 15 excellents et 5 bons résultats
sans aucun descellement d’implant. Une seule reprise chirurgicale était rapportée pour cause
de fracture ulnaire. En revanche, il s’agissait d’une série hétérogène puisqu’elle comportait
45% de patients atteints d’une polyarthrite rhumatoïde (tableau n°1).
Récemment, cette série a été revue en 2004 par Kamineni16 avec un recul moyen de 7 ans ; 43
patients d’âge moyen 69 ans ont été réévalués avec un MEPS moyen de 93 points, une flexion
moyenne de 131° et déficit d’extension moyen de 24°. Vingt neuf pourcent des patients ont
présenté une complication et 5 prothèses ont nécessité une révision pour descellement.
La revue de la littérature retrouve 4 autres séries utilisant la prothèse semi contrainte de
Conrad-Morrey en première intention dans la prise en charge des fractures de la palette
humérale du sujet âgé.
Ainsi Ray9 et Lee 12dans des courtes séries, de 7 patients chacune, d’âge moyen 81,7 ans et
un recul moyen de 44,4 mois pour la première et de 72,9 ans et un recul de 24,9 mois pour la
deuxième rapportent là aussi d’excellents ou des bons résultats avec respectivement un MEPS
moyen de 92 et de 94,3 points. Seul Ray déplore une infection superficielle post opératoire
résolutive sous antibiotique et 2 liserés radiologiques incomplets non évolutifs et présents en
post opératoire. Il faut cependant noter que la série de Ray comportait là aussi la moitié de
patients atteints d’une polyarthrite rhumatoïde.
Gambirasio 10 ,sur 10 patients, confirme les résultats encourageant de l’arthroplastie de coude
mais son délai de revue reste beaucoup trop faible (17,8 mois) notamment en terme de
descellement et de révision.
La série de Garcia 11 est intéressante car il rapporte les résultats de 19 patients ayant bénéficié
d’une arthroplastie de coude pour fracture avec un recul moyen de 3 ans et après avoir exclu
les patients porteurs de rhumatismes inflammatoires. Ces résultats fonctionnels sont
excellents ou bons pour 93% de ces patients, avec un MEPS moyen de 93 et un score de
DASH de 23.
Le symposium de la SOFCOT en 2004 portant sur 31 prothèses traumatiques (21 fractures et
10 pseudarthroses) confirme de bons résultats fonctionnels (MEPS moyen de 82,5 points) à
court terme, avec un faible taux de complications et aucune révision chirurgicale.

13
Nos résultats fonctionnels (MEPS moyen de 82,3,Quick Dash moyen de 26 points) sont
comparables à ceux retrouvés par le groupe d’étude du symposium de la SOFCOT et à la série
de Charisssoux4, mais sont sensiblement plus faibles que dans le reste de la littérature anglo-
saxonne tout en restant pour la majorité d’excellents et des bons résultats(13 patients sur 17
soit 76,5%). L’autonomie des patients était conservée avec un indice de Katz moyen de 5,1
sur 6 malgré une légère diminution par rapport au pré opératoire (5,6 sur 6).
En terme d’arc de mobilité, ce dernier est comparable aux données des différentes séries. Pour
l’évaluation de la force musculaire, nous retrouvons nous aussi, comme l’avait montré
Charissoux4, un déficit de force plus important en extension qu’en flexion indépendamment
du type de voie d’abord.
Récemment Little17 puis Chalidis18 ont réalisé une revue de la littérature sur les arthroplasties
de coude.
Le taux de complications, tels que les infections, les lésions nerveuses, les fractures péri
prothétiques ou encore les liserés radiologiques, reste faible en comparaison avec d’autres
types d’arthroplasties. Ainsi sur 167 patients seuls 9 cas de sepsis étaient rapportés (5,4%) et
3 prothèses (1,8%) ont nécessité une reprise chirurgicale pour dépose puis réimplantation.
Concernant les lésions nerveuses du nerf ulnaire, celles-ci sont plus fréquentes (11%) mais
restent transitoires et régressent dans les semaines suivant la chirurgie.
D’un point de vue radiologique, les liserés péri prothétiques représentent un taux important
dans la littérature (24,3%) mais sont pour la très grande majorité (71%), incomplets, non
évolutifs et donc non responsables de reprise chirurgicale pour descellement.
Les résultats de notre étude en terme de complications et de liserés radiologiques, sont là aussi
en accord avec les données de la littérature avec 75% de liserés non évolutifs.
Trois études ont comparés les résultats des ostéosynthèses versus des arthroplasties pour les
fractures de l’extrémité inférieure de l’humérus chez les sujets de plus de 65 ans.
Frankle 19 ,dans une étude rétrospective comparative, chez 24 patients, retrouvait de meilleurs
résultats dans le groupe des arthoplasties en terme de douleur, mobilité, de satisfaction et de
reprise chirurgicale. Vingt cinq pourcent des ostéosynthèses ont nécessité une reprise
chirurgicale pour la réalisation d’une prothèse. Pour lui l’arthroplastie reste le traitement de
choix en cas de co-morbidités associées telles que l’ostéoporose ou de polyarthrite
rhumatoïde.
Mc Kee20 a conduit en 2009 une étude multicentrique, prospective,randomisée,contrôlée
comparant 20 ostéosynthèses et 20 arthroplasties de coude avec un recul de 2 ans. Lui aussi

14
retrouvait de meilleurs résultats fonctionnels et cliniques avec des scores de DASH et MEPS
plus élevés dans le groupe prothèse. Le taux de ré intervention était plus important dans le
groupe ostéosynthèse sans toutefois que cela soit statistiquement significatif, et 25% des
patients randomisés ostéosynthèses ont nécessité une conversion per opératoire en
arthroplastie.
Charissoux 4 dans une série rétrospective de 155 ostéosynthèses contre 36 arthroplasties avec
un recul de 2,8 ans pour les ostéosynthèses et 2 ans pour les prothèses, a confirmé ces
tendances cliniques (évolution, douleur, force en flexion) pour l’arthroplastie mais avec des
résultats fonctionnels similaires à deux ans. Pour lui, la décision d’implantation d’une
prothèse totale de coude est fonction du statut fonctionnel du patient (dépendance et co-
morbidités) et de la comminution de la fracture.
Prasad21 est le seul à avoir comparé le devenir des patients ayant bénéficié d’une arthroplastie
de première intention sur fracture et ceux pour lesquels une prothèse a été implantée
secondairement suite à l’échec d’une ostéosynthèse ou d’un traitement orthopédique. Sur 32
patients avec un recul de 56,1 mois, il n’a trouvé aucune différence significative entre les 2
groupes en terme de scores fonctionnels et de complications. La satisfaction de 92% était
identique dans les 2 groupes.
Récemment Parsons a introduit le concept d’hémi arthroplastie du coude. Sur une série de 11
patients d’âge moyen 61 ans comprenant à la fois des fractures et des déplacements
secondaires, les premiers résultats étaient encourageant avec un MEPS de 80,6 et des bonnes
mobilités (-22/126°). Dans un seul cas, une révision en prothèse totale de coude a été
rapportée suite à une arthrose huméro ulnaire secondaire.
Pour Parsons l’hémi arthroplastie est une solution intéressante pour les fractures
comminutives non reconstructibles du sujet jeune.
Adolfsson sur une série plus courte de 4 fractures de la palette humérale du sujet âgé conclut
avec un recul de 10 mois à 3 excellents et 1 bon résultats selon le MEPS. Pour lui il s’agit
d’une alternative chirurgicale valable dans la prise en charge de ces fractures comminutives et
contre indique formellement ce genre de procédure chez le sujet jeune en raison du risque
important de révision et d’arthrose huméro ulnaire.

15
5. CONCLUSION
Les fractures de l’extrémité inférieure de l’humérus chez le sujet âgé sont en augmentation
constante et leurs prises en charge restent un véritable challenge thérapeutique en raison de
l’ostéoporose associée, de leur comminution et du risque important de déplacement
secondaire des ostéosynthèses.
L’arthroplastie de coude introduite par Cobb et Morrey semble une alternative intéressante
dans leur prise en charge permettant une mobilisation précoce et une reprise rapide de
l’autonomie. Les résultats fonctionnels rapportés par les quelques séries de la littérature sont
bons et encourageants mais le devenir à long terme de ce type d’implant reste plus aléatoire
notamment en terme d’usure et de descellement en raison des contraintes biomécaniques
importantes s’exerçant sur cette articulation.
Au vue des résultats de la littérature, afin d’éviter principalement les problèmes de
descellement, en présence d’une fracture de la palette humérale du sujet âgé il est donc
nécessaire de prendre le temps de bien interroger le patient afin de connaître ses co-morbidités
associées, de définir son niveau de dépendance, et d’analyser radiologiquement par un
scanner la comminution de la fracture. Ainsi l’arthroplastie de coude pourra être proposée à
des patients dépendants atteints ou non des co-morbidités associées et présentant une fracture
comminutive. Dans les autres cas, l’ostéosynthèse devra être préférée en première intention
dans le traitement de ces fractures.

16
6. BIBLIOGRAPHIE
1. Morrey BF. Fractures of the distal humerus: role of elbow replacement. Orthop Clin North Am 2000;31-1:145-54. 2. Rose SH, Melton LJ, 3rd, Morrey BF, Ilstrup DM, Riggs BL. Epidemiologic features of humeral fractures. Clin Orthop Relat Res 1982-168:24-30. 3. Robinson CM, Hill RM, Jacobs N, Dall G, Court-Brown CM. Adult distal humeral metaphyseal fractures: epidemiology and results of treatment. J Orthop Trauma 2003;17-1:38-47. 4. Charissoux JL, Mabit C, Fourastier J, Beccari R, Emily S, Cappelli M, Malingue E, Mansat P, Hubert L, Proust J, Bratu D, Veillard D, Grandmaison FL, Apard T, Martinel V, Bonnevialle N. [Comminuted intra-articular fractures of the distal humerus in elderly patients]. Rev Chir Orthop Reparatrice Appar Mot 2008;94-4 Suppl:S36-62. 5. Palvanen M, Kannus P, Niemi S, Parkkari J. Secular trends in the osteoporotic fractures of the distal humerus in elderly women. Eur J Epidemiol 1998;14-2:159-64. 6. Palvanen M, Niemi S, Parkkari J, Kannus P. Osteoporotic fractures of the distal humerus in elderly women. Ann Intern Med 2003;139-3:W-W61. 7. Maravic M, Le Bihan C, Landais P, Fardellone P. Incidence and cost of osteoporotic fractures in France during 2001. A methodological approach by the national hospital database. Osteoporos Int 2005;16-12:1475-80. 8. Cobb TK, Morrey BF. Total elbow arthroplasty as primary treatment for distal humeral fractures in elderly patients. J Bone Joint Surg Am 1997;79-6:826-32. 9. Ray PS, Kakarlapudi K, Rajsekhar C, Bhamra MS. Total elbow arthroplasty as primary treatment for distal humeral fractures in elderly patients. Injury 2000;31-9:687-92. 10. Gambirasio R, Riand N, Stern R, Hoffmeyer P. Total elbow replacement for complex fractures of the distal humerus. An option for the elderly patient. J Bone Joint Surg Br 2001;83-7:974-8. 11. Garcia JA, Mykula R, Stanley D. Complex fractures of the distal humerus in the elderly. The role of total elbow replacement as primary treatment. J Bone Joint Surg Br 2002;84-6:812-6. 12. Lee KT, Lai CH, Singh S. Results of total elbow arthroplasty in the treatment of distal humerus fractures in elderly Asian patients. J Trauma 2006;61-4:889-92. 13. Dixon J. Consistency of the ASA classification. Anaesthesia 1995;50-9:826. 14. Katz S, Ford AB, Moskowitz RW, Jackson BA, Jaffe MW. Studies of Illness in the Aged. the Index of Adl: a Standardized Measure of Biological and Psychosocial Function. Jama 1963;185:914-9. 15. SooHoo NF, McDonald AP, Seiler JG, 3rd, McGillivary GR. Evaluation of the construct validity of the DASH questionnaire by correlation to the SF-36. J Hand Surg Am 2002;27-3:537-41. 16. Kamineni S, Morrey BF. Distal humeral fractures treated with noncustom total elbow replacement. J Bone Joint Surg Am 2004;86-A-5:940-7. 17. Little CP, Graham AJ, Carr AJ. Total elbow arthroplasty: a systematic review of the literature in the English language until the end of 2003. J Bone Joint Surg Br 2005;87-4:437-44. 18. Chalidis B, Dimitriou C, Papadopoulos P, Petsatodis G, Giannoudis PV. Total elbow arthroplasty for the treatment of insufficient distal humeral fractures. A retrospective clinical study and review of the literature. Injury 2009;40-6:582-90. 19. Frankle MA, Herscovici D, Jr., DiPasquale TG, Vasey MB, Sanders RW. A comparison of open reduction and internal fixation and primary total elbow arthroplasty in the

17
treatment of intraarticular distal humerus fractures in women older than age 65. J Orthop Trauma 2003;17-7:473-80. 20. McKee MD, Veillette CJ, Hall JA, Schemitsch EH, Wild LM, McCormack R, Perey B, Goetz T, Zomar M, Moon K, Mandel S, Petit S, Guy P, Leung I. A multicenter, prospective, randomized, controlled trial of open reduction--internal fixation versus total elbow arthroplasty for displaced intra-articular distal humeral fractures in elderly patients. J Shoulder Elbow Surg 2009;18-1:3-12. 21. Prasad N, Dent C. Outcome of total elbow replacement for distal humeral fractures in the elderly: a comparison of primary surgery and surgery after failed internal fixation or conservative treatment. J Bone Joint Surg Br 2008;90-3:343-8. 22. Matheson LN, Melhorn JM, Mayer TG, Theodore BR, Gatchel RJ. Reliability of a visual analog version of the QuickDASH. J Bone Joint Surg Am 2006;88-8:1782-7.

COBB 1997
RAY 2000
GAMBIRASIO 2001
GARCIA 2002
KAMINENI 2004
SOFCOT 2004
LEE 2006
CHARISSOUX 2008
Notre série 2010
Nombre de patients
21 7 10 19 43 31 7 36 23
Age moyen 72 81,7 84,6 73 69 76 72,9 80 80 Recul moyen (mois)
29,6 44,4 17,8 36 84 17,4 24,9 24 34
MEPS moyen
- 92 94 93 93 82,5 92,3 84 82,3
Quick Dash moyen
- - - - - 55 - 25 26
Flexion moyenne (°)
130 130 125 125 131 130 130 124 128
Déficit d’extension moyen (°)
25 20 23 24 24 30 41 27 32
infection 1 1 0 1 1 0 0 2 0 Lésion nerf
ulnaire 1 0 0 0 3 0 0 0 0
fracture 1 0 0 0 3 0 0 1 1 Liseré
radiologique 3 2 2 1 3 8 0 8 5
révision 1 0 0 0 5 3 0 2 3
Tableau n°1 : Analyse de la littérature concernant l’arthroplastie de coude en traumatologie

7. ANNEXES
Annexe 1 : Score de Katz14
Annexe 2 : Classification de L’AO

20
Annexe 3 : Mayo Elbow Performance score (MEPS)8

21
Annexe 4 : Score du Quick Dash22

22
Annexe 5 : Méthode de recherche radiographique des liserés péri prothétiques4
Annexe 6 : Méthode d’évaluation radiographique des palliers en polyéthylène de la prothèse Coonrad-Morrey4